Вступ
Високий рівень поширеності алергічних захворювань (АЗ) є вагомою проблемою для світової спільноти як у розвинутих країнах, так і в тих, що розвиваються. На початку ХХ століття ця патологія вважалась рідкісною, але останніми десятиліттями ми стали свідками значного її зростання. За минулі 30 років протягом кожного десятиліття показники захворюваності на алергію в усьому світі подвоювались [1, 2].
За даними Всесвітньої організації алергії (World Allergy Organization — WAO), у 30–40 % населення планети виявляють одне чи декілька АЗ, а сенсибілізація до одного чи декількох значно поширених алергенів зустрічається в 40–50 % дітей шкільного віку [3, 4]. Значну частину пацієнтів становлять діти, а це означає, що з часом поширеність алергії буде лише зростати. Європейська академія алергології і клінічної імунології (European Academy of Allergy and Clinical Immunology — EAACI) передбачає, що менше як за 15 років більша половина населення Європи матиме ті чи інші АЗ [2, 3, 5].
Поширеність АЗ, таких як бронхіальна астма (БА), алергічний риніт (АР), анафілаксія, медикаментозна і харчова алергія (ХА), інсектна алергія (ІА), екзема та кропив’янка, ангіоневротичний набряк, у світі набуває катастрофічних масштабів [4]. Понад 20 % пацієнтів страждають від тяжких АЗ і щоденно борються зі страхом можливого приступу астми або анафілактичного шоку чи навіть смерті від алергічних реакцій [2, 3, 5]. За підрахунками Всесвітньої організації охорони здоров’я (ВООЗ) щорічно через астму помирає близько 250 тисяч людей [3, 4, 6]. Все частіше зустрічається полівалентна сенсибілізація, алергія стає поліорганною. Так, наприклад, АР, алергічний кон’юнктивіт та астма маніфестують, як правило, в поєднанні, уражаючи три різні органи [4, 7–9]. З’являються повідомлення про АЗ, які спровоковані речовинами, котрі раніше не були алергенними.
/10-1.jpg)
Незважаючи на успіхи медичної науки та практики, поглиблене вивчення природи алергії і створення нових способів лікування та профілактики, відзначається тенденція до тяжчого перебігу АЗ, що значно знижує якість життя пацієнтів, підвищує рівень тимчасової непрацездатності і призводить до інвалідизації. Хворі на алергію часто змушені змінювати спосіб життя, відчувають вплив хвороби на особистий розвиток та кар’єру. Діти, хворі на АЗ, мають труднощі з навчанням у школі, проблеми зі сном, знижені когнітивні функції, внаслідок чого часто відмічаються зміни настрою, що є причиною конфліктів та ізольованості дитини. Негативний вплив алергії на якість життя хворих може бути більш значним порівняно з впливом захворювань, які вважаються більш серйозними (наприклад, цукровий діабет) [2, 3, 5]. Лікарі та вчені використовують спеціальні методи для оцінки різних сфер якості життя хворих на АЗ. Слід зазначити, що невтішні висновки змушують нас усвідомити масштаби проблеми і підкреслюють необхідність пошуку їх вирішення.
Завдання, що поставлені перед вченими, давно вийшли за рамки медичних. АЗ стали глобальною соціально-економічною проблемою, що повинна вирішуватись на рівні як окремих держав, так і на світовому рівні. Фінансові втрати внаслідок АЗ досить вагомі для окремої сім’ї та для держави, особливо через часті госпіталізації і звернення у відділення швидкої медичної допомоги при гострих алергічних станах. За даними EAACI, у Європі витрачається на лікування однієї лише астми близько 17,7 млрд євро. Ці витрати включають не лише стаціонарне та амбулаторне лікування й медикаменти, а й пропущені робочі дні у зв’язку зі складним контролем над астмою. Лише через БА та АР щорічно реєструється близько 100 млн пропусків у школі та на роботі [2]. За даними останніх досліджень, проведених організацією GALEN Network of Excellence (Європейська глобальна мережа з алергії та бронхіальної астми), країни Європейського Союзу щорічно зазнають непрямих втрат, яких можна уникнути, в розмірі 55–152 мільярдів євро на рік у зв’язку з втратою непрацездатності через прояви АЗ. Таким чином, при належній ефективності профілактики та лікування можна було б заощадити 142 мільярди євро на рік [5].
Алергію називають «хворобою цивілізації» [1, 2, 5]. Зважаючи на фактори ризику оточуючого середо–вища, згідно з прогнозами, поширеність АЗ лише зростатиме. У високорозвинених країнах відзначається вища поширеність астми та атопії, ніж у слабкорозвинених країнах чи тих, що розвиваються. За статистичними даними, у таких країнах, як Німеччина, Англія, Франція, від 10 до 30 % міського і сільського населення, що проживають у регіонах із високорозвиненим економічним потенціалом, страждають від АЗ [1].
Забрудненість довкілля промисловими відходами, інтенсивне використання дезінфiкуючих засобів у побуті та на виробництві, застосування пестицидів і гербіцидів у сільському господарстві, зміна якості харчування, використання генетично модифікованих продуктів, зростання споживання різноманітних лікарських препаратів у поєднанні з глобальним потеплінням і зміною клімату створюють умови для високих алергенних навантажень. Кліматичні зміни впливають на вміст пилку, чисельність комах, що жалять, та пліснявих грибів, що є причиною алергії [3, 6]. Алергія на пилок часто розглядається як модель для вивчення зв’язку між забрудненістю повітря і респіраторною алергією. Кліматичні фактори впливають як на біологічні, так і на хімічні аспекти цього зв’язку. Зміна погоди (наприклад, внаслідок грози) під час сезону пилкування може спричинити гідратацію пилку та його фрагментацію, на фоні чого утворюються атмосферні біологічні аерозолі, що містять алергени [4].
Однак зростання не є однорідним — в різних країнах світу спостерігається невідповідність показників захворюваності і смертності від астми. Також відмічається обернена кореляція з соціально-економічним статусом. Значна поширеність АЗ cпостерігається в популяціях із низьким соціально-економічним розвитком, оскільки населення проживає в незадовільних умовах (за фізичними, соціальними і психологічними критеріями). Через ряд соціальних, політичних, економічних причин деякі популяції стають ізольованими в неблагоприємних умовах середовища, результатом чого може бути посилення експозиції факторів ризику АЗ [4].
На думку експертів WAO, у багатьох країнах світу відсутні істинні епідеміологічні дані про поширеність АЗ, зокрема, таких як астма тяжкого перебігу, харчова алергія, інсектна алергія, анафілаксія [2, 4].
Наводяться лише окремі відомості про деякі вікові групи. Дослідження, як правило, проводяться на індивідуальному, а не на популяційному рівні, у зв’язку з чим вони мають досить обмежену доказову цінність [10]. Також досить важливим залишається проблема вивчення АЗ у динаміці. У кожній країні, як зазначають провідні організації з вивчення проблем алергії, необхідний постійний моніторинг поширеності АЗ. Лише епідеміологічні дослідження гарантуватимуть забезпечення адекватної медико-соціальної допомоги хворим на алергію як зараз, так і в майбутньому.
Епідеміологічне дослідження має потенціал суттєво допомогти нашому розумінню етіології АЗ, факторів ризику їх виникнення і тим самим визначає ефективні шляхи вирішення насамперед лікувально-профілактичних завдань. Сучасна епідеміологія і біологічна статистика є загальновизнаними інструментами доказової медицини, що розглядається вченими як технологія пошуку, аналізу, узагальнення та використання надійної медичної інформації, що дозволяє приймати найбільш ефективне, безпечне і економічно вигідне клінічне рішення для лікування пацієнта [10].
Епідеміологічні дослідження відображають істинні характеристики захворювань. Вивчення поширеності є ключовим в епідеміологічному дослідженні, для чого використовують різні методики, в основі яких лежить опитування різних груп населення, дані медичної статистики, а також дослідження об’єктивних маркерів захворювання [11].
Зростання частоти найпоширеніших АЗ (БА, АР, АД), особливо серед дитячого населення, змусило світову спільноту шукати ефективні інструменти для акцентування уваги на даній проблемі.
При сприянні міжнародного співробітництва за рекомендації ВООЗ було створено програму ISAAC (International Study of Asthma and Allergies in Childhood) 1991–2012 роки, метою якої було дослідження поширеності і ступеня тяжкості астми, риніту й екземи в дітей, які проживають у різних регіонах світу, та створення міжнародного банку поширеності цих АЗ, а також її міжнародне порівняння [12]. Це перша дослідницька програма, що описала глобальні тенденції поширеності АЗ. Досягненнями програми ISAAC стали: 1) демонстрація зростання частоти наявності симптомів астми, риніту та екземи в досліджуваних країнах за останні 15 років, особливо в дітей молодшого віку; 2) ілюстрація того, що астма, риніт і екзема є досить значимими в структурі неінфекційних захворювань як у розвинених країнах, так і в тих, що розвиваються; 3) також було показано, наскільки слабкий зв’язок між атопією та симптомами астми, риніту й екземи, особливо в малорозвинених країнах світу; 4) надано нову інформацію щодо чинників навколишнього середовища та генетичних чинників, що потенційно можуть впливати на поширеність симптомів астми, риніту і екземи; 5) взаємодія глобальної мережі дослідників (306 центрів у 105 країнах), завдяки чому й вдалося досягти таких результатів [13–17].
За програмою було передбачено 3 фази дослідження: 1-ша фаза — епідеміологічне вивчення та оцінка поширеності астми, риніту й екземи серед дитячого населення двох вікових груп — 6–7 та 13–14 років; 2-га фаза — вивчення етіологічних факторів алергічної патології; 3-тя фаза — повторення першої фази для аналізу та оцінки динамічних змін АЗ у дітей. Вік 6–7 років було включено в дизайн дослідження у зв’язку з високим рівнем поширеності АЗ серед дітей цього віку і відповідно до їх госпіталізації, а вік 13–14 років — через найвищу смертність дітей цього віку від астми, а також для аналізу темпів приросту поширеності у віковій динаміці.
При проведенні 1-ї фази програми ISAAC було охоплено понад 700 000 підлітків та дітей молодшого віку зі 156 центрів у 56 країнах світу. Структура поширеності БА, АР, АД у світі виглядала так: частота симптомів БА у дітей молодшої вікової групи варіює від 4,1–5,6 % в Індонезії до 23,3–32,1 % в Ірані, Індії, у Бразилії, Австралії, у Європі — від 6,2 % в Іспанії до 18,4 % у Великобританії, у Канаді — 17,6 %, 17,3 % — в Японії. Серед дітей старшої вікової групи питома вага проявів БА становила від 2,1–4,4 % в Індонезії, Албанії, Китаї, Росії та Грузії до 29,1–32,2 % в Австралії і Великій Британії, у США — 21,1 %. Частота симптомів АР у дітей 6–7 років коливалась у межах 6,4 % в Ірані, 11,5 % — в Індії, 15 % — в Омані, 25,6 % — у Канаді, 40,1 % — в Аргентині, у Європі — 7,3–22,2 % (Грузія — 7,3 %, Німеччина —11,5 %, 14,1 % — у Швеції, 18,1 % — у Польщі, 22,2 % — у Франції і Великій Британії). У дітей старшої вікової групи частка АР становила від 9,8–12,8 % у Росії, Албанії та Грузії до 44,5–66,6 % у Гонконгу, Нігерії, Франції, Аргентині, Парагваї, у Європі — від 9,8 до 46,5 %. Симптоми АД серед дітей молодшої групи відзначалися від 4,1 % в Албанії до 12,75 % у Латвії, у Грузії — 6,1 %, Польщі — 11,9 %. У 13–14-річних їх частота коливалася від 1,8 % в Албанії до 21,8 % у Фінляндії, у Росії — 3,9 %, у Грузії — 4,6 %, Польщі — 9,3 %, Швеції — 17,2 % (рис. 2) [10, 18].
/12-1.jpg)
В Україні в рамках стандартизованої міжнародної програми ISAAC було проведено перші дві фази у Харківському регіоні, що офіційно проходило в межах дослідження паралельно з іншими країнами світу і було занесено до загального світового реєстру як дані по Україні. Під час дослідження було опитано 13 250 дітей, що мало високий рівень репрезентативності [10, 18]. За результатами, серед дітей молодшої вікової групи поширеність БА сягала 10,5 %, АР — 16,8 %, АД — 6,1 %, серед хворих старшої вікової групи БА зареєстрована в 11,6 % випадків, АР — у 18,7 %, АД — у 5,1 %, що збігається із середньоєвропейським рівнем [10]. Також при вивченні поширеності АЗ було з’ясовано, що серед міських дітей вона вірогідно вища, ніж серед сільських; у дітей 13–14 років частота АЗ також вища, ніж у 6–7-річних дітей; у хлопчиків цей показник вищий, ніж у дівчат. Під час дослідження виявилось, що поширеність симптомів АД із віком зменшується, у хлопчиків і дівчат її величина знаходиться практично на одному рівні. У міських жителів АЗ реєструються частіше, і в 43,5 % 6–7-річних дітей перші прояви АД з’явились до 2-річного віку [10].
У 1998–2000 роках у м. Києві теж було проведене дослідження з вивчення поширеності АР, БА та АД за програмою ISAAC. За даними А.З. Акопян, поширеність БА у дітей 6–7 років становила 8,1 %, серед дітей 13–14 років — 6,1 %, частота АР у дітей зазначених вікових груп становила 5,5 і 5,6 %, а АД — 3,8 і 3,9 % відповідно [18]. Цікаво, що в рамках 2-ї фази дослідження серед обстежених дітей 33,7 % мали прояви інших АЗ — харчової алергії, кропив’янки, ангіоневротичного набряку, медикаментозної алергії. На жаль, ці дані не структуровані, а наводяться як сумарна цифра.
Дослідження в Україні за методологією ISAAC показало, наскільки вищий дійсний рівень їх поширеності порівняно з офіційними статистичними даними. За даними офіційної статистики, в Україні поширеність БА в дітей становить 5,5, АР — 5,6, АД — 8,8 випадку на 1000 дитячого населення (Уманец Т.Р., 2014). Переважна більшість хворих, зважаючи на наявність лікарів-алергологів тільки у містах, звертається до лікарів широкого профілю, що внаслідок певних особливостей вітчизняної статистики також призводить до неврахування істинної частоти АЗ. Рівень діагностичних помилок лікарів загальної практики перевищує 40 %, а встановлення діагнозу запізнюється на 5–6 років [19]. Наприклад, за даними Л.В. Соколової, на рівні первинної ланки амбулаторної допомоги лише в 15,9 % дітей діагноз БА було встановлено в перші 6 місяців хвороби, у 18,8 % — через 2 роки, у 65,3 % — через 5–10 років і більше. Як правило, діагноз БА встановлюється вже на етапі середньотяжкого та тяжкого перебігу, що значно ускладнює прогноз хвороби і збільшує обсяг лікування, а тому фінансові витрати [20, 21].
За матеріалами вітчизняних авторів бачимо, що у великих містах України (Київ, Харків, Вінниця, Запоріжжя, Тернопіль) дотепер проводяться дослідження з використанням опитувальників із міжнародної програми ISAAC [7, 18, 22]. Так, дані С.М. Нєдєльської та співавт. (2011) з вивчення поширеності АЗ серед дітей та підлітків м. Запоріжжя за програмою ISSAC свідчать про те, що справжня частота БА, АР перевищує цифри офіційної статистики в десятки разів. В.А. Клименко, зокрема, зазначає, що симптоматику алергії мають 36,4 % обстежених дітей, зокрема, поширеність БА становить 98,2, АР — 156, 25, АД — 50,5 на 1000 дитячого населення [23].
У третій фазі ISAAC, до якої було залучено 1 187 496 дітей та підлітків (9237 центрів у 98 країнах), вивчалася тенденція поширеності астми, риніту та екземи в часі і були включені нові запитання стосовно факторів ризику, які виявили багато зв’язків із чинниками навколишнього середовища, що потребувало подальшого дослідження. Програма ISAAC надала можливості не лише проаналізувати поширеність АЗ у різних популяціях і різних країнах, а й краще вивчити фактори, що сприяють їх розвитку. ISAAC залишається кращою міжнародною стандартизованою методологією обліку симптоматичних проявів АЗ і сучасним інструментом реалізації епідеміологічного підходу у вивченні регіональних аспектів алергізації дитячого населення [10]. Саме тому навіть після офіційного закриття програми при проведенні епідеміологічних досліджень АЗ досі використовуються розробки ISAAC.
Так, у 2012 році завдяки висновкам програми ISAAC про значне зростання поширеності астми серед населення різних країн світу (241 мільйон осіб страждають від астми та майже 1000 осіб на день гинуть від цього захворювання) була створена глобальна мережа з вивчення астми The Global Asthma Network (GAN), що переважно зосереджує свою увагу на країнах із низьким та середнім рівнем доходів шляхом посилення нагляду, стандартизації допомоги, наукової співпраці та взаємодії з державним апаратом [15, 24].
GAN було сформовано вченими з ISAAC та International Union Against Tuberculosis and Lung Diseases (The Union) (Міжнародна спілка проти туберкульозу і легеневих захворювань) після виходу звіту Global Asthma Report (GAR) у 2011 році, представленого у Нью-Йорку під час засідання ООН із приводу неінфекційних захворювань. Другий звіт GAR був представлений у жовтні 2014 року на 45-й Світовій конференції з легеневих захворювань (м. Барселона, Іспанія). Ці звіти висвітлюють існуючі докази тягаря астми у світі і надають рекомендації стосовно ефективного покращання здоров’я, особливо в країнах із низьким та середнім рівнем доходів [15].
Метою першої фази GAN, що є розробкою ISAAC (фаза 1 і 3), є збір додаткової інформації про поширеність астми, риніту й екземи, дослідження тяжкості даних захворювань, рівня госпіталізації та медикаментозного контролю. Суб’єктами дослідження є не лише діти, а й їх батьки.
GAN має на меті збільшити рівень доступу до якісних препаратів від астми до 2018 року, а до 2025 року знизити до 50 % ступінь тяжкості астми, частку пацієнтів з астмою, які не використовують інгаляційні глюкокортикостероїди, тривалість відсутності на роботі та в школі через астму, кількість незапланованих ургентних звертань та госпіталізацій із приводу астми, а також смертності від астми [24–26]. GAN буде проводити подальші дослідження щодо вивчення ролі потенціальних факторів ризику, у тому числі дії трафіку вантажного транс–порту високої інтенсивності, впливу тютюнового диму, приготування їжі на відкритому вогні, частого споживання «швидкої їжі» і недостатньої кількості у харчуванні свіжих овочів та фруктів, короткої тривалості грудного вигодовування в малорозвинених країнах, а також ожиріння.
У даний час GAN продовжує роботу, що розпочата ISAAC, розширивши діапазон досліджуваного контингенту населення (акцентуючись не лише на дитині, яка має АЗ, але й на сім’ї загалом) та зосередивши увагу на поглибленому вивченні причинно-значущих чинників і факторів ризику у формуванні астми.
Щодо інших АЗ, таких як ХА, ІА, кропив’янка та ангіоневротичний набряк, то епідеміологічні дослідження світового масштабу зовсім не проводились, у доступній літературі є лише незначна інформація про їх поширеність в окремих країнах.
Слід звернути увагу на поширеність харчової алергії, оскльки саме ця патологія значно впливає на формування і перебіг АД та БА, а також є найбільш частою причиною виникнення системних алергічних реакцій (анафілаксії), які можуть загрожувати життю дитини [27]. Близько 30 % дітей із АД і 10 % — із БА мають прояви харчової алергії [28].
Слід зазначити, що протягом останнього десятиліття значно підвищилась частота харчової алергії. Найвищі показники поширеності ХА реєструються в економічно і соціально розвинених країнах, таких як США, Західна Європа, Австралія [28–31]. Експерти висловлюють стурбованість, оскільки не лише зростає поширеність алергії на харчові продукти, але й збільшується ризик виникнення тяжких реакцій [27, 29, 30, 32]. Ризик смерті від тяжких харчових алергічних реакцій дорівнює 1 випадку на 800 000 на рік у дітей з астмою (група високого ризику) [31]. За даними дослідження, що проводилось у Великобританії за період 1992–2002 рр., відзначено смерть 8 дітей від тяжких харчових алергічних реакцій (частота — 0,006 смерті на 100 000 дітей віком 0–15 років на рік). Це ж дослідження повідомляє про 6 випадків, що ледь не стали смертельними, та про 49 тяжких випадків, що становить 0,02 та 0,19 випадку на 100 000 дітей віком 0–15 років відповідно. Американське дослідження виявило 32 смертельні випадки від ХА за період 1994–1999 рр., причому вік пацієнтів дорівнював від 2 до 33 років, троє з них — молодші 10 років, 50 % становили жінки [33–36]. Найчастішою причиною летальних наслідків були горіхи, арахіс, молоко і риба. Автори наголошують про неналежну статистику, оскільки не завжди ХА реєструється як причина смерті пацієнта.
За даними різних світових джерел [3, 27, 37, 38], частота ураження ХА коливається в межах від 5 до 8 % серед дітей віком до 5 років та 4 % — серед підлітків і дорослих. На думку експертів, істинна поширеність ХА значно вища, і така невідповідність її фактичним даним насамперед пов’язана з гетерогенністю клінічної симптоматики, що характеризується широким спектром проявів із різним ступенем тяжкості, що, зі свого боку, ускладнює диференціальну діагностику [39, 40]. На відміну від дорослих у дітей ХА часто є складовою так званого «алергічного маршу» — більше ніж у 85 % дітей, особливо в пацієнтів із сенсибілізацією до коров’ячого молока і яєць [38].
Вітчизняні вчені м. Харкова у 2011 році [41] сповістили про високу частоту харчової сенсибілізації в пацієнтів з АД, що відмічалася в 92,9 % дітей раннього віку та в 71,8 % дітей старшого шкільного віку. За результатами цього ж дослідження найчастіша і найвища харчова гіперчутливість відзначається в дітей раннього віку до кукурудзи, білка курячого яйця, риби (хеку), житньої крупи, вівса, коров’ячого молока, а в старших школярів — до шоколаду, помідора, груші, моркви і картоплі [28]. Отже, ХА є досить серйозною суспільною проблемою охорони здоров’я, що стосується як дітей, так і дорослих. Саме тому реєстрація вірогідних, доведених випадків ХА буде сприятиме визначенню істинної її поширеності, що є важливим з точки зору етіопатогенетичного значення ХА у формуванні АЗ загалом.
Останнім часом відзначається неабиякий інтерес науковців до інсектної алергії, з приводу якої в нашій країні немає жодних статистичних даних. Епідеміологічні дослідження в усьому світі свідчать про те, що алергія на укуси комах може розвиватися в будь-якому віці, і в них відзначається перевага системних алергічних реакцій, які можуть мати летальні наслідки. Частота системних реакцій на отруту перетинчастокрилих комах у популяції становить близько 3 % у дорослих та 1 % у дітей, і більшість із цих реакцій відносно легкі. Тоді як значні місцеві реакції на укуси комах частіше зустрічаються в дітей, ніж у дорослих, що становить 20 та 10 % відповідно [25]. Не відмічається чіткий зв’язок інсектної алергії з іншими АЗ, лише 30 % пацієнтів із цією алергією є атопіками.
B.M. Biló, F. Rueff і співавт. [42] наводять статистичні дані щодо поширеності системних анафілактичних реакцій на укуси комах (епідеміологічні дослідження у Європі), що наведено в табл. 1.
Частота смертності від укусів комах коливається в межах від 0,03 до 0,48 смертельного випадку на 1 000 000 жителів на рік. Однак справжнє число може бути значно більшим [25, 43, 44]. Відомо, що найбільш небезпечні системні реакції виникають на отруту перетинчастокрилих (Hymenoptera — бджіл, шмелів, ос, шершнів), які становлять до 77 % у загальній структурі системних алергічних реакцій [45]. Від 40 до 85 % пацієнтів із фатальними реакціями на отруту Hymenoptera не мали задокументованих даних про попередні анафілактичні реакції [25, 43, 44].
S.T. Yavuz, U.M. Sahiner [46] провели дослідження, в яке були включені 76 дітей (57 хлопчиків і 19 дівчаток, середній вік — 9,8 ± 3,4 року), метою якого був аналіз клінічних ознак і факторів ризику тяжких системних реакцій на укуси комах. За результатами цього дослідження, у 18 дітей (24 %) зареєстровано алергічні реакції на отруту оси (Vespulа) та в 58 (76 %) — на бджолину отруту (Apis mellifera); 26 % пацієнтів мали сенсибілізацію до інгаляційних алергенів комах, а 33 % — атопічне захворювання, у 66 % випадків відзначалися попередні укуси комах.
За результатами популяційного дослідження, проведеного російськими вченими (Д.Ш. Мачарадзе і співавт.) у м. Москві у 2003 році [47], відзначено відсутність жодного випадку системної алергії на укус комах при опитуванні 2147 школярів. Р.С. Фассахова і співавт. (м. Казань, 1998) [47] показали, що в 55 пацієнтів віком від 16 до 70 років, госпіталізованих до алергологічного відділення з приводу ІА, у 44 % випадків реакції були викликані укусом оси, у 31 % випадків — укусом бджоли і в 1 випадку — шершня.
На жаль, сьогодні не існує чітких критеріїв, завдяки яким вдалося б передбачити виникнення місцевих чи небезпечних системних алергічних реакції в пацієнта та запобігти їм. Проте науковці зазначають, що кілька супутніх чинників (генетичні та індивідуальні особливості, фактори довкілля тощо) можуть бути причиною виникнення тяжких алергічних реакцій [45].
Таким чином, із наведених вище даних, котрі висвітлюють сучасний стан проблеми вікової поширеності різних АЗ, випливає необхідність подальшого поглибленого їх вивчення, значну частку якого мають становити епідеміологічні дослідження, оскільки саме завдяки належним статистичним даним ми розуміємо масштаби проблеми, тим самим стимулюючи наукову та громадську спільноту до активних дій.
Саме тому метою нашого дослідження на початковому етапі стало визначення поширеності симптомів АЗ (бронхіальная астма, алергічний риніт, атопічний дерматит, харчова алергія, гостра кропив’янка і/чи ангіонабряк, інсектна алергія) у дітей Київського регіону (міста Києва та Київської області) як найбільш населеного регіону України та вивчити сучасний рівень діагностики найбільш поширених АЗ.
Матеріали та методи
Для вивчення поширеності АЗ використано стандартні анкети міжнародної програми ISAAC із розширенням вікових категорій та нозологій (окрім стандартних запитань щодо поширеності симптомів БА, АР, АД, анкети були доповнені запитаннями про наявність симптомів ХА, про епізоди гострої кропив’янки і/чи ангіонабряку та запитання щодо проявів інсектної алергії).
Проведено анкетування 1011 дітей та їх батьків (за наявністю валідних відповідей) таких вікових категорій: I група (1 міс. — 4 роки) — 305 дітей, II група (6–7 років) — 254 дитини, III група (13–14 років) — 254 дитини, IV група (15–17 років) — 198 дітей. Із них хлопчики становили 49,7 % (502/1011), дівчатка — 50,3 % (509/1011). Жителі міста — 94,5 % (955/1011), села — 5,5 % (56/1011).
Опитування проводилось у дошкільних навчальних закладах та школах у жовтні 2017 року — квітні 2018 року, котрі обирались методом випадкових чисел. Дослідження виконано відповідно до принципів Гельсинської декларації. Протокол дослідження ухвалений Локальним етичним комітетом установи. Для проведення анкетування отримані відповідні дозвільні документи Департаменту освіти і науки та Департаменту охорони здоров’я Київської області та міста Києва.
Результати та обговорення
За результатами опитування, отримані досить високі цифри поширеності симптомів, що дозволяють запідозрити БА, таких як епізоди лізингу, будь-коли за життя та за останні 12 місяців (табл. 2). Слід зазначити, що частота скарг на прояви візингу як за життя, так і протягом останнього року поступово зменшується з віком (р = 0). Однак, незважаючи на таку поширеність скарг на візинг, вірогідно відмічається гіподіагностика БА практично у всі періоди життя дитини (р = 0). Особливо яскраво це прослідковується в дітей наймолодшої вікової групи — до 4 років: у жодної дитини з 305 у даній групі батьками не було вказано про раніше встановлений діагноз БА, але при цьому скарги на візинг за останній рік становили 22,9 % (70/305), із них у 10,5 % (32/305) дітей відмічались приступи візингу від 2 до 3 епізодів на рік, у 3,6 % (11/305) — від 4 до 12 приступів візингу на рік, і 0,6 % (2/305) дітей мали більше 12 приступів (табл. 3), що з практичної точки зору вимагає розглядати часті рецидиви візингу як процес еволюції в БА.
У дітей інших вікових категорій теж прослідковується низький рівень діагностики БА при досить високих рівнях візингу. За останні 12 місяців у підлітків зустрічається візинг у 11,8 % (30/254), а діагностовано БА у 3,9 % (10/254). Ймовірно, візинг не враховується лікарями як повноцінний еквівалент приступу БА, як можливий варіант легкої чи середньотяжкої БА.
Щодо загальновідомих гендерних особливостей БА отримані дані відповідають загальній тенденції в дітей перших трьох вікових категорій, але частота візингу з віком зростає в дівчаток (практично в 1,5 раза щодо хлопчиків).
Поширеність симптомів АР (табл. 4) має досить високі показники: у дітей I групи — 20,0 % (61/305), II — 22 % (56/254), III — 30,3% (77/254), IV — 32,8 % (65/198). Відмічається вірогідне зростання показників із віком (р = 0,0054), і гендерні тенденції теж змінюються: у дітей I та II груп переважають симптоми АР у хлопчиків, а з підліткового віку і в старших дітей — у дівчаток.
Відповідно рівень діагностики АР відповідає рівню його проявів у дітей: у І групі показник проявів АР за останні 12 місяців становить 15,7 % (48/305), а діагностованого АР — 12,4 % (38/305), у ІІ групі — 17,7 % (45/254) та 18,9 % (48/254) відповідно, у ІV групі — 25,2 % (50/198) та 20,7 % (41/198)) (без вірогідної різниці між показниками, р > 0,05). Тоді як у ІІІ віковій групі рівень діагностики недостатній (виявлена вірогідна різниця між показниками — р = 0,003).
Поширеність симптомів АД закономірно вища у дітей І вікової групи (табл. 5), що пов’язано з анатомо-фізіологічними особливостями шкіри малюків та з дебютом даної патології в цьому віці, і, відповідно, діагностується лікарями на належному рівні (не виявлено вірогідної різниці між проявами АД за життя та рівнем діагностованого АД — р > 0,05).
У зв’язку з еволюційними змінами від малюкової — дитячої — підліткової форм АД змінюється характер симптомів, зменшуються прояви з віком, у деяких дітей, особливо старшої вікової категорії, набувають характеру конституційно сухої шкіри, що сприймається як норма, до чого діти і батьки звикають.
Поширеність симптомів ХА досить значна, хоч і зменшується з віком: у дітей І групи — 33,1% (101/305), ІІ — 28,0 % (71/254), ІІІ — 29,2 % (74/254), у ІV — 17,7 % (35/198). Найвищі показники проявів ХА у дітей до 4 років, що пов’язано з фізіологічними віковими особливостями, зокрема фізіологічною ферментативною недостатністю, анатомо-фізіологічною незрілістю органів травлення. З віком прояви зменшуються вдвічі, оскільки дозрівають ферментні та імунна системи. Слід зауважити, що в старших дітей гастроінтестинальні прояви ХА часто маскуються за функціональними порушеннями шлунково-кишкового тракту або переходять у хронічні форми різноманітної гасроентерологічної патології.
Найпоширенішими симптомами ХА є гастроінтестинальні та шкірні прояви (табл. 6), частота яких з віком зменшується.
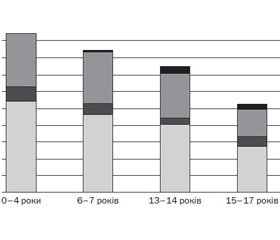
Слід зауважити, що відмічається суттєве зростання частоти проявів ХА у вигляді гострої кропив’янки й ангіонабряку в більш ранньому віці. Відсоток даних проявів у дітей до 4 років суттєво перевищує рівень показників інших вікових категорій (р = 0,013). Респіраторні прояви закономірно збільшуються з віком (рис. 3).
Також нами вивчався рівень поширеності гострої кропив’янки та ангіонабряку як гострої алергічної реакції на різноманітні провокатори (харчові, фізичні, нейрогенні, мікробіологічні) у дітей Київського регіону: в І віковій групі становила 8,2 % (25/305), у ІІ — 6,7 % (17/254), у ІІІ — 3,9 % (10/254), у ІV — 5,6 % (11/198).
За допомогою анкетних даних, вивчаючи можливі симптоми інсектної алергії у вигляді шкірних, респіраторних, гастроінтестинальних проявів чи гострих алергічних реакцій, можемо надати попередньо результати щодо підозри на ІА, а саме: у І групі дітей — 26,8 % (82/305), у ІІ — 27,5 % (70/254), у ІІІ — 21,6 % (55/254), у ІV — 16,1 % (32/198). Досить високі цифри потребують більш детального вивчення даної проблеми. Чи всі зазначені батьками в анкеті прояви можна вважати власне інсектною алергією?
Висновки
1. Аналіз результатів попередньо проведеного дослідження відображає чіткі зміни еволюційних характеристик БА, АР, АД, ХА.
2. Отримані результати показують високу поширеність проявів БА і досить низьку її діагностику, особливо в дітей наймолодшої вікової групи — до 4 років.
3. Відмічається суттєве помолодшання проявів ХА у вигляді гострої кропив’янки та ангіонабряку. Відсоток даних проявів у дітей до 4 років вірогідно перевищує аналогічний показник у дітей інших вікових категорій.
4. Загалом гіподіагностика алергічних захворювань залишається значною проблемою у всьому світі і в Україні зокрема.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Агафонова И.А., Ленкова Г.В., Хлызина Е.Т. Эпидемиология аллергических заболеваний в Днепропетровском регионе // Новости медицины и фармации. Аллергология и иммунология (тематический номер). — 2010. — № 322.
2. European Declaration on Allergen Immunotherapy. — 2011.
3. Алергічні захворювання як проблема Всесвітньої охорони здоров’я за матеріалами 3-го З’їзду алергологів України // Новости медицины и фармации. — 2011. — 18(387). — http://www.mif-ua.com/archive/article/22745
4. Сепиашвили Р.И., Славянская Т.А. Белая книга WAO по аллергии 2011–2012: резюме. М.: Медицина-Здоровье, 2011. — 12.
5. The European Academy of Allergy and Clinical Immunology (EAACI) Advocacy Manifesto. — 2016.
6. The UCB Institute of Allergy. European Allergy White Paper: Allergic Diseases as a Public Health Problem in Europe, 2004.
7. Зайков С.В., Гацька Д.О., Корицька І.В. Поширеність алергічних захворювань (бронхіальної астми, алергічного риніту, атопічного дерматиту) серед дітей та молоді Вінницької області (результати 2-го етапу клініко-епідеміологічного дослідження) // Астма і Алергія. — 2015. — 3.
8. Охотникова Е.Н. Бронхиальная астма и аллергический ринит у детей до 6 лет: особенности терапии коморбидной патологии // Астма та Алергія. — 2015. — 4. — С. 65-67.
9. Ревякина В.А., Филатова Т.А. От атопического дерматита до бронхиальной астмы у детей. — 2006. — https://www.lvrach.ru/2006/01/4533297/
10. Огнев В.А. Эпидемиология астмы и аллергии у детей: Монография. — 2015. — 336 с.
11. Ласица О.И., Ласица Т.С. Бронхиальная астма в практике семейного врача. — К., 2001. — 263 с.
12. ISAAC Steering Committee. ISAAC Website. — 2012 [cited 2013 5 June]. — http://isaac.auckland.ac.nz/
13. Asher M., Strachan D., Pearce N. et al. ISAAC Steering Committee. The ISAAC Story: The International Study of Asthma and Allergies in Childhood. — Auckland, New Zealand, 2011. — http://isaac.auckland.ac.nz/story/ISAAC_Story_LR.pdf
14. Asher M.I., Keil U., Anderson H.R. et al. International Study of Asthma and Allergies in Childhood (ISAAC) — Rationale and Methods // European Respiratory Journal. — 1995. — 8(3). — 483. — Р. 91.
15. Ellwood P., Asher M.I., Billo N.E. et al. The Global Asthma Network rationale and methods for Phase I global surveillance: prevalence, severity, management and risk factors // Eur. Respir. J. — 2017. — 49. — https://doi.org/10.1183/13993003.01605-2016
16. Ellwood P., Asher M.I., Beasley R. et al. The International Study of Asthma and Allergies in Childhood (ISAAC): Phase Three rationale and methods // International Journal of Tuberculosis and Lung Disease. — 2005. — 9(1). — Р. 10-6.
17. Weiland S.K., Bjorksten B., Brunekreef B. et al. Phase II of the international study of asthma and allergies in childhood (ISAAC II): rationale and methods // European Respiratory Journal. — 2004. — 24(3). — Р. 406-12.
18. Акопян А.З. Этапность формирования и распространенность аллергических заболеваний у детей г. Киева по унифицированной методике ISAAC. — К., 2000.
19. Соколова Л.В. Диагностические ошибки при бронхиальной астме у детей // Пульмонология. — 2002. — 1. — Р. 24-27.
20. Вороненко Ю.В., Пухлик Б.М., Кузецова Л.В. Алергологія. — К., 2008. — 295 с.
21. Clement L. Ren, Charles R. Esther Jr., Jason S. Debley, Marianna Sockrider, Ozge Yilmaz, Nikhil Amin, Alia Bazzy-Asaad, Stephanie D. Davis, Manuel Durand, Jeffrey M. Ewig, Hasan Yuksel, Enrico Lombardi, Terry L. Noah, Peggy Radford, Sarath Ranganathan, Alejandro Teper, Miles Weinberger, Jan Brozek, and Kevin C. Wilson; on behalf of the ATS Ad Hoc Committee on Infants with Recurrent or Persistent Wheezing. (2016). Official American Thoracic Society Clinical Practice Guidelines: Diagnostic Evaluation of Infants with Recurrent or Persistent Wheezing // American Journal of Respiratory and Critical Care Medicine. — 194(3). — Р. 356-373. — http://www.thoracic.org/statements/resources/pldd/wheezing-infant-guideline.pdf
22. Федорців О.Є. Поширеність алергічних захворювань серед школярів Тернопільської області // Педіатрія, актуальні питання педіатрії, акушерства та гінекології. — 2013. — 2. — Р. 28-31.
23. Клименко В.А. Профилактика аллергических заболеваний у детей раннего возраста // Здоров’я України. Тематичний номер. — 2015. — 8-9.
24. Pearce N., Asher I., Billo N. et al. Asthma on the global NCD agenda: a neglected epidemic // Lancet Respiratory Medicine. — 2013. — 1(2). — Р. 96-8.
25. Velma L. Paschall. Hymenoptera Venom Allergy. — 2012. — http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/allergy/hymenoptera-venom-allergy/
26. World Health Organization. Action plan for the prevention and control of noncommunicable diseases 2013–2020. — Geneva: World Health Organization, 2013.
27. Boyce J.A., Assa’ad A.H., Burks A.W. et al. Guidelines for the Diagnosis and Management of Food Allergy in the United States. Report of the NIAID-sponsored Expert Panel // J. Allergy Clin. Immunol. — 2010. — 126(6 Suppl.). — Р. 1-58. — http://www.niaid.nih.gov/topics/foodAllergy/clinical/Pages/default.aspx
28. Baral V., J O’B Hourihane. Food allergy in children. — 2005. — 81(961). — Р. 693-701. — https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1743387/
29. Черниш Ю.Р., Охотнікова О.М. Клінічні прояви гастроінтестинальної форми харчової алергії у дітей і підходи до її діагностики // Здоровье ребенка. — 2017. — 12(5). — Р. 611-622.
30. Burks A. ICON. Food Allergy // J. Allergy Clin. Immunol. — 2012. — 129. — Р. 906-920.
31. Food allergy in children and young people. — NICE clinical guideline 116. — 2011. (www.nice.org.uk)
32. Діагностика харчової алергії у дітей і підлітків. Рекомендації NICE // Дитячий лікар. — 2011. — 2(9). — Р. 77-80. — https://d-l.com.ua/ua-issue-article-107
33. Alves B., Sheikh A. Age specific aetiology of anaphylaxis // Arch. Dis. Child. — 2001. — 85. — Р. 348.
34. Bock S.A., Munoz-Furlong A., Sampson H.A. Fatalities due to anaphylactic reactions to foods // J. Allergy Clin. Immunol. — 2001. — 107. — Р. 191-3.
35. Clarke A.T., Ewan P.W. Food allergy in childhood // Arch. Dis. Child. — 2003. — 88. — Р. 79-81.
36. Sheikh A., Alves B. Hospital admissions for acute anaphylaxis: time trend study // BMJ. — 2000. — 320. — Р. 1441.
37. Черниш Ю.Р., Охотнікова О.М. Респіраторні про–яви харчової алергії у дітей перших 6 років життя // Астма та Алергія. — 2016. — 1. — Р. 69-70.
38. Thong B.Y., Hourihane J.O. Monitoring of IgE-mediated food allergy in childhood. — 2004. — https://www.ncbi.nlm.nih.gov/pubmed/15244223
39. Мачарадзе Д.Ш. Клиника при пищевой аллергии у детей и взрослых // Иммунопатология, аллергология, инфектология. — 2016. — 2. — Р. 35-55.
40. Мачарадзе Д.Ш. Клинические особенности пищевой аллергии у детей // Педиатрия. — 2013. — Т. 92, 3. — Р. 110-116.
41. Клименко В.А., Кожем’яка А.І., Коліушко К.Г., Карпушенко Ю.В., Адарюкова Л.М., Хоценко Г.О. Особливості харчової сенсибілізації у дітей Харківського регіону // Новости медицины и фармации. Аллергология и пульмонология. — 2011. — 380 (тематический номер). — http://www.mif-ua.com/archive/article/21209
42. Biló B.M., Rueff F., Mosbech H., Bonifazi F., Oude-Elbe–rink J.N. EAACI Interest Group on Insect Venom Hypersensitivity. Diagnosis of Hymenoptera venom allergy // Allergy. — 2005. — 60(11). — Р. 1339-49. — https://www.ncbi.nlm.nih.gov/pubmed/16197464
43. Antonicelli A., Bilo M.B., Bonifazi F. Epidemiology of Hymenoptera allergy // Curr. Opin. Allergy Clin. Immunol. — 2002. — 2. — Р. 1-6.
44. Müller U.R. New developments in the diagnosis and treatment of hymenoptera venom allergy // Int. Arch. Allergy Immunol. — 2001. — 124. — Р. 447-53. — https://www.karger.com/Article/Abstract/53779
45. Поночевна О.В., Охотнікова О.М. Інсектна алергія у дітей. Клінічна імунологія // Алергологія. Інфектологія. — 2017. — 2(99). — Р. 53-57.
46. Yavuz S.T., Sahiner U.M., Buyuktiryaki B., Soyer O.U., Sackesen C., Sekerel B.E. Tuncer А. Clinical Features of Children with Venom Allergy and Risk Factors for Severe Systemic Reactions // Int. Arch. Allergy Immunol. — 2013. — 160. — Р. 313-321. — https://doi.org/10.1159/000341666
47. Мачарадзе Д.Ш. Инсектная аллергия и особенности ее терапии. — 2007. — https://www.lvrach.ru/2007/04/4535026/
/17-1.jpg)

/10-1.jpg)
/12-1.jpg)
/14-1.jpg)
/16-1.jpg)
/18-1.jpg)