Редкие случаи из практики представляют интерес своей уникальностью, особенно если они имеют грозные осложнения или нетипичное течение. К таким состояниям в неонатологии можно отнести неонатальный орбитальный (ретробульбарный) абсцесс (НОА). В соответствии с Международной классификацией болезней (МКБ) 10-го пересмотра орбитальный абсцесс относится к рубрике «Болезни глазницы», код Н05.0 «Острое воспаление глазницы», куда включены абсцесс глазницы, целлюлит глазницы, остеомиелит глазницы, периостит глазницы, тенонит. Во всех случаях речь идет о развитии гнойного процесса в орбите различной локализации и распространенности. Заболевание чаще встречается у взрослых и детей старшего возраста. Неонатальный орбитальный абсцесс — заболевание очень редкое и является серьезной угрозой для жизни ребенка из-за чрезвычайно быстрого развития критических осложнений в виде менингита, сепсиса и отсроченных осложнений, связанных с локальным поражением глаза [2, 3]. В настоящее время в литературе описано около 20 случаев неонатального орбитального абсцесса [1, 4]. Основными источниками распространения воспаления являются периорбитальные структуры, так как тканевые барьеры у новорожденных не сформированы окончательно по сравнению с детьми старшего возраста и взрослыми [5]. Неонатальный орбитальный абсцесс, как и другие острые гнойные процессы в глазнице, рассматривается как вторичный. Наиболее типичными первичными заболеваниями являются этмоидальный синусит, дакриоцистит [7–9], абсцесс зачатка зуба [10]. В литературе встречается описание вертикальной передачи возбудителя от матери к ребенку во время родов или при последующем тесном контакте, включая грудное вскармливание [6, 9]. Анализ 21 случая НОА показал, что у 9 новорожденных (42,9 %) заболеванию предшествовал этмоидальный синусит, у 4 (19 %) — дакриоцистит, у 2 детей — конъюнктивит (9,5 %). В 6 (28,6 %) случаях первичный процесс не установлен.
Основной возбудитель воспаления (в 81 % случаев) — Staphylococcus aureus, однократно упоминается о Diplococcus pneumonia. Aspergilous и Streptococcus gr. B были зарегистрированы как инфекции, сопутствующие Staphylococcus aureus [4]. После 2005 года появились сообщения об орбитальных абсцессах у новорожденных, вызванных метициллинрезистентным штаммом Staphylococcus aureus (MRSA). Последний указан как этиологический фактор в 66,7 % случаев НОА за этот период. В 2017 году Yazici, Bulent и соавт. сообщили о НОА, развившемся после псевдомонадного конъюнктивита [11].
Клиническая картина НОА достаточно типична: представлена наличием симптомов интоксикации и характерными локальными изменениями. Интоксикация, как правило, проявляется признаками сонливости, апатии, иногда беспокойством, отказом от еды. У большинства пациентов наблюдалась фебрильная лихорадка, хотя описаны два случая нормотермии [4]. Местно определяются нарастающий отек и гиперемия век, проптоз, экзофтальм, хемоз конъюнктивы, ограничение движений глаз, боль. Репозиция глаза резко затруднена [12]. Тяжелые осложнения, включающие сепсис, менингит, встречались в половине случаев, один ребенок погиб на фоне развившегося септического процесса.
Лечение НОА предусматривает проведение системной антибактериальной терапии и местное лечение, как правило, хирургическое.
В описанных в литературе случаях стартовыми антибиотиками были преимущественно препараты бета-лактамного ряда с последующей заменой их на ванкомицин или комбинации цефалоспоринов с ванкомицином или гентамицином, а также монотерапия линезолидом [4]. В большинстве случаев проводилось хирургическое дренирование, иногда дренирование происходило самопроизвольно.
Приводим собственное наблюдение новорожденного с неонатальным орбитальным абсцессом.
Ребенок П. родился от 4-й беременности, протекавшей на фоне табакокурения родителей. Предыдущие беременности закончились рождением здоровых детей. Мать в женской консультации наблюдалась с 20 недель, обследована. Туберкулезный анамнез не отягощен, исследования на ВИЧ, гепатит отрицательные. Результаты бактериологического обследования матери: из зева, носа и молока выделен Staphylococcus aureus, значительное количество (устойчив к оксациллину, цефтриаксону, цефотаксиму; чувствителен к меронему, ципро–флоксацину, линезолиду, ванкомицину), из влагалища — Klebsiella pneumoniae (устойчива к оксациллину, цефтриаксону, цефотаксиму, цефоперазону/сульбактаму, гентамицину; чувствительна к меронему, ципрофлоксацину, линезолиду).
Ребенок родился в сроке 41 неделя с массой 4400 г, длиной 57 см. По шкале Апгар 8–9 баллов. В родзале проводились стандартные мероприятия. Для профилактики офтальмии в соответствии с протоколом получил тобрекс глазные капли. К груди приложен в первый час жизни. Умеренные проявления конъюнктивита появились на 2-е сутки, получал тобрекс. Выписан из роддома на 3-и сутки с улучшением, на грудном вскармливании. На 15-е сутки жизни появились признаки дакриоцистита справа, по поводу чего консультирован офтальмологом. На 18-е и 21-е сутки жизни проведено бужирование слезного канала. При втором бужировании замечено гнойное отделяемое из глаза. Назначено местное лечение — капли офлоксацина (флоксал). В течение нескольких часов развился выраженный отек правого глаза, проявления хемоза конъюнктивы, ребенок стал беспокойным. Не лихорадил. Направлен в стационар с диагнозом «аллергический отек глаза?». Госпитализирован в отделение анестезиологии и интенсивной терапии новорожденных Днепропетровской областной детской больницы в возрасте 21 дня. Состояние при поступлении оценено как среднетяжелое. Тяжесть состояния была обусловлена наличием местных симптомов: хемоз конъюнктивы, отек и гиперемия век правого глаза и окружающих тканей, слезотечение, проптоз (рис. 1).
/85-1.jpg)
Температура тела 36,7 °С, масса при поступлении 4412 г. Голова долихоцефалической формы, швы костей черепа плотные, большой родничок 1,5 × 1,5 см, не напряжен. В неврологическом статусе: оценка по шкале комы Глазго 14 баллов, рефлексы периода новорожденных несколько торпидны, но вызываются в полном объеме, умеренная мышечная дистония. Глазные симптомы полноценно оценить не удалось в связи с тотальным отеком правого глаза. Патологические симптомы не определяются. Коммуникабельность возрастная. Кожные покровы суховаты, субиктеричны, тургор тканей достаточный. Симптом заполнения капилляров 2 с. Слизистые чистые, влажные, субиктеричные, лимфоузлы не увеличены, отоскопия без особенностей. Спонтанное дыхание клинически адекватное, респираторных нарушений нет, оксигенация удовлетворительная (SpO2 96 %). Аускультативно: дыхание проводится симметрично, равномерно, пуэрильное, частота дыхания 30 в 1 минуту; тоны сердца громкие, ритм правильный, частота сердечних сокращений 128 в 1 минуту. Центральная гемодинамика стабильная, артериальная нормотензия (80/63/53 мм рт.ст.). Пульс на периферических артериях удовлетворительных свойств. Живот мягкий, доступен пальпации. Печень и селезенка не увеличены. Пупочный остаток под коркой, эпителизируется, без признаков воспаления. Мочеиспускание свободное. Стул самостоятельный, кал желтый. На грудном вскармливании по требованию. Сосет активно, однако пищевую потребность проявляет каждые 40–50 мин. При контрольных кормлениях съедает 15–20 мл.
Обследование. Общий анализ крови: гемоглобин — 138 г/л, гематокрит — 48 %, эритроциты — 4,8 Т/л, тромбоциты — 341 Г/л, лейкоциты — 15,1 Г/л, палочкоядерные — 6 %, сегментоядерные — 37 %, лимфоциты — 45 %, моноциты — 12 %. С-реактивный белок — 6 г/л. Глюкоза крови — 3,6 млмоль/л, общий белок крови — 56 г/л. Бактериологическое обследование: посев крови — стерилен, из зева, носа, слуховых проходов патологической микрофлоры не выделено, из раневого отделяемого из правого глаза выделен Staphylococcus aureus (устойчив к оксациллину, цефтриаксону, цефотаксиму; чувствителен к меронему, ципрофлоксацину, линезолиду, ванкомицину).
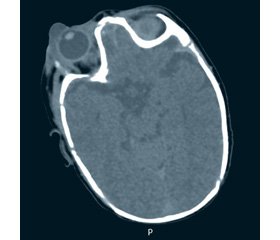
Компьютерная томография (КТ) головного мозга: кпереди и латерально от правого глазного яблока муфтообразное жидкостное образование р. 2–19 ед, 20 × 7 × 16 мм. Ретробульбарно медиально веретенообразное образование вдоль прямой мышцы глаза 15 × 7 × 7 мм. Носослезный канал справа расширен до 4 мм, слева — 2,5 мм, у входа в него у медиальной стенки орбиты кпереди от глазного яблока жидкостное образование 5 × 8 × 8 мм р. 2 ед. Глазное яблоко и зрительный нерв без изменений (рис. 2).
На основании клинических симптомов, динамики заболевания и результатов дополнительных методов обследования установлен диагноз «врожденный дакриоцистит справа (состояние после операции: бужирование правого слезного канала 23.03.2018, 26.03.2018) (МКБ 10-го пересмотра P39.1), осложненный ретробульбарным абсцессом правого глаза (МКБ 10-го пересмотра Н05.0)».
В связи с гипогалактией у матери, а также наличием возбудителя в молоке ребенок переведен на искусственное вскармливание смесью Nutrilon 1. Учитывая современные эпидемиологические особенности гнойно-воспалительных заболеваний новорожденных, в частности НОА, а также бактериальный спектр, выявленный у матери, была назначена эмпирическая антибактериальная терапия: тиенам (60 мг/кг/сут внутривенно в 3 приема) 14 дней в комбинации с ванкомицином (30 мг/кг/сут внутривенно в 3 приема) 14 дней. Местно — капли окомистин 4 раза в сутки, дексаметазон 4 раза в сутки, тобрекс 4 раза в сутки, корнерегель 1 доза 4 раза в сутки 15 дней. Во время осмотра офтальмологом произошло спонтанное дренирование абсцесса с истечением 1,5 мл сливкообразного гноя. Хемоз уменьшился, глаз доступен осмотру (рис. 3).
На фоне лечения состояние значительно улучшилось. Выделение гноя отмечалось при обработке глаза в течение 7 дней, с быстрым регрессом отечного синдрома.
В анализе крови через 13 суток: гемоглобин — 139 г/л, гематокрит — 40 %, эритроциты — 4,3 Т/л, тромбоциты — 352 Г/л, лейкоциты — 10,1 Г/л, палочкоядерные — 5 %, сегментоядерные — 46 %, лимфоциты — 40 %, моноциты — 9 %. С-реактивный белок отрицат., глюкоза крови — 3,2 млмоль/л.
Контрольная КТ головного мозга и орбит на 10-е сутки лечения: вещество головного мозга без очаговых изменений. Срединные структуры не смещены. Желудочки мозга не деформированы. В динамике — правая орбита — медиально от глазного яблока сохраняется жидкостное образование 6 × 8 мм. Исчезло образование вдоль прямой мышцы глаза латерально справа, уменьшилось образование вдоль прямой медиальной мышцы до 10 × 5 × 4 мм. Зрительный нерв и глазное яблоко без особенностей (рис. 4).
/86-2.jpg)
Выписан в удовлетворительном состоянии на 14-е сутки лечения. На момент выписки состояние ребенка удовлетворительное. Масса 5002 г (+590 г). Нормотермия. В сознании, активен, периодически беспокоен (пищевое поведение). Коммуникабельность достаточная — реагирует на голос, успокаивается на руках. Тактильная и болевая чувствительность сохранена. Крик эмоциональный. Спонтанная активность соответствует постконцептуальному возрасту. Мимика живая, симметричная. Зрачки D = S, реагируют на свет. Слизистая конъюнктивы глаза умеренно гиперемированная, отека и гнойного отделяемого нет. Кожные покровы и видимые слизистые бледно-розового цвета, при отоскопии без патологии. Оксигенация в пределах допустимых значений. Аускультативно дыхание пуэрильное. Центральная гемодинамика стабильная. Живот умеренно вздут, безболезненный, доступен пальпации. Энтеральные кормления усваивает. Стул самостоятельный, кал желтый. Мочеиспускание самостоятельное. Диурез без стимуляции достаточный. Рекомендовано динамическое наблюдение офтальмологом, продолжить местную антибактериальную терапию в течение 14 дней после выписки.
Представленный случай иллюстрирует редко встречающееся в неонатологии тяжелое воспалительное заболевание глаза, которое ошибочно было расценено на предыдущем этапе как аллергическая реакция на глазные капли. Случай интересен также нетипичным течением без симптомов интоксикации и минимальной картиной изменений со стороны крови. Отсутствие прибавки массы к 22-му дню жизни более вероятно следует расценивать как результат гипогалактии у матери, чем как проявление интоксикации. Учитывая бактериальную картину, полученную при обследовании женщины, можно со значительной долей вероятности предположить, что инфицирование произошло в результате тесного контакта с матерью, в том числе при грудном вскармливании. Наличие врожденного дакриоцистита, потребовавшего хирургического вмешательства, стало фактором высокого риска развития у ребенка такого осложнения, как неонатальный орбитальный абсцесс. Клиническое наблюдение иллюстрировано фотографиями, данными компьютерной томографии, что может дополнить банк знаний педиатров, неонатологов, семейных врачей, офтальмологов.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Lin C.Y. Neonatal orbital abscess / C.Y. Lin, N.C. Chiu, K.S. Lee, F.Y. Huang, C.H. Hsu // Pediatr. Int. — 2013. — Vol. 55. — P. 63-66. — DOI: 10.1111/ped.12020.
2. Jain A. Orbital cellulitis in children / A. Jain, P.A. Rubin // Int. Ophthalmol. Clin. — 2001. — Vol. 41. — P. 71-86. [PubMed] PMID: 11698739.
3. Ferguson M.P. Current treatment and outcome in orbital cellulitis / M.P. Ferguson, A.A. McNab // Aust. N. Z. J. Ophthalmol. — 1999. — Vol. 27. — P. 375-379. [PubMed]
4. Al-Salem K.M. Neonatal orbital abscess / K.M. Al-Salem, F.A. Alsarayra, A.R. Somkawar // Brief communication. — 2014. — Vol. 30. — P. 271-272. — DOI: 10.4103/0301-4738.116447.
5. Weiss A. Bacterial periorbital and orbital cellulitis in childhood / A. Weiss, D. Friendly, K. Eglin, M. Chang, B. Gold // Ophthalmology. — 1983. — Vol. 90. — P. 195-203. [PubMed]
6. Maltezou H.C. Community-acquired methicillin-resistant Staphylococcus aureus infections / H.C. Maltezou, H. Giamarellou // Int. J Antimicrob. Agents. — 2006. — Vol. 27. — P. 87-96. — DOI: 10.1016/j.ijantimicag.2005.11.004.
7. Weiss G.H., Leib M.L. Congenital dacryocystitis and retrobulbar abscess // J. Pediatr. Ophthalmol. Strabismus. — 1993 Jul-Aug. — 30(4). — 271-2.
8. Mohan E. Retrobulbar orbital abscess secondary to dacryocystitis in a neonate / E. Mohan, S. Chandravanshi, P. Udhay // Ophthalmic Plastic and Reconstructive Surgery. — 2007. — Vol. 23(3). — P. 238-240. — DOI: 10.1097/IOP.0b013e3180500d86.
9. Rutar T. Vertically acquired community methicillin-resistant Staphylococcus aureus dacryocystitis in a neonate / T. Rutar // –J. –AAPOS. — 2009. — Vol. 13(1). — P. 79-81. — DOI: 10.1016/j.jaapos.2008.08.005.
10. Green L.K. Orbital cellulitis secondary to tooth bud abscess in a neonate / L.K. Green, L.A. Mawn // J. Pediatr. Ophthalmol. Strabismus. — 2002. — Vol. 39(6). — P. 358-61. — PMID: 12458850.
11. Yazici Neonatal Orbital Abscess Secondary to Pseudomonas Aeruginosa Conjunctivitis / Yazici, Bulent, Orucov, Nesimi, Ibrahimzade, Gunay // Ophthalmic Plastic and Reconstructive Surgery. — 2017. — Vol. 33(3). — P. 64-66. — DOI: https://doi.org/10.1097/IOP.0000000000000754.
12. Pratik Y. Gogri Neonatal orbital abscess / Pratik Y. Gogri, Somen L. Misra, Neeta S. Misra, Hitesh V. Gidwani, Akshay J. Bhandari // Oman. J. Ophthalmol. — 2015. — Vol. 8(2). — P. 128-131. — doi: 10.4103/0974-620X.159274.

/85-1.jpg)
/85-2.jpg)
/86-1.jpg)
/86-2.jpg)