В сучасній клінічній практиці по медичну допомогу до лікаря
різних спеціальностей все частіше звертаються пацієнти
з алергічними хворобами.
І.І. Балаболкін, 2011
«Саме алергічні реакції в організмі людини призводять до виникнення більшості смертельних захворювань. А все починається з того, що в людини з’являється свербіж у носі, чхання, нежить, червоні плями по шкірі, у деяких випадках ядуха. Щороку 7 мільйонів чоловік помирає через алергії, за даними звіту ВООЗ». З такої фрази починається інтерв’ю професора алерголога-імунолога, у якому він приділяє багато уваги проблемі кропив’янки, і це не випадково. Хронічна кропив’янка в дітей залишається одним із складних станів у педіатрії у зв’язку з труднощами встановлення первинної причини захворювання, складністю диференціальної діагностики, призначенням тільки симптоматичного лікування й схильністю до частого рецидивування. Тому знання етіологічних факторів і діагностичних критеріїв даної патології в дитячому віці дозволить оптимізувати діагностичну тактику й лікування.
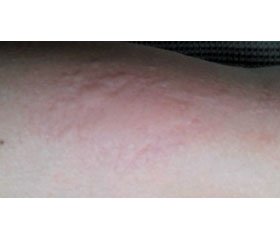
Кропив’янка — захворювання, що характеризується розвитком пухирів і/або ангіонабряку. Еритематозні пухирні висипи у вигляді обмеженого набряку дерми розміром від кількох міліметрів до кількох сантиметрів часто супроводжуються свербежем і печією, вони безболісні й зникають упродовж 24 годин, залишаючи після себе чисту шкіру. Ангіонабряк — це глибокий, різко виражений, іноді болючий набряк глибоких шарів шкіри й підшкірної жирової клітковини (рис. 1). Для нього характерне тривале існування й повільне зникнення (іноді протягом декількох днів). При ангіонабряку в процес часто втягуються слизові оболонки [6, 7]. Хронічна кропив’янка перебігає ізольовано в 50 % випадків, у 40 % хворих розвивається ангіонабряк, у 10 % спостерігається ангіонабряк без висипу [3]. Залежно від тривалості захворювання кропив’янку поділяють на гостру та хронічну. Для останньої характерна наявність симптомів захворювання протягом 6 тижнів і понад [5]. Висипи при типовій хронічній кропив’янці часто з’являються спонтанно, без видимих причин і зв’язку зі специфічними тригерами. Тому термін «хронічна кропив’янка» служить синонімом терміну «хронічна спонтанна кропив’янка». Симптоми захворювання можуть виникати щодня або непередбачувано з чергуванням періодів висипань і чистої шкіри.
Поширеність кропив’янки серед дитячого населення становить 2,1–6,7 % [1]; при цьому гостра кропив’янка в дітей зустрічається частіше порівняно з дорослими. За даними ряду досліджень, близько 15–25 % населення перенесли хоча б один епізод кропив’янки [2–4]. У пубертатному періоді превалюють хронічні форми, й у дітей в загальній популяції їх частота в середньому становить 0,1–3 % [4]. Згідно з сучасними уявленнями в одного пацієнта може бути два і понад підтипи кропив’янки.
Європейська класифікація підтипів кропив’янки [5]
Хронічна спонтанна кропив’янка: поява пухирів
і/або ангіонабряку в період від 6 тижнів і понад унаслідок відомих та невідомих причин.
Індукована кропив’янка:
— Симптоматичний дермографізм.
— Холодова кропив’янка.
— Сповільнена кропив’янка від тиску.
— Сонячна кропив’янка.
— Теплова кропив’янка.
— Вібраційний ангіонабряк.
— Холінергічна кропив’янка.
— Контактна кропив’янка.
— Аквагенна кропив’янка.
На даний час такі захворювання, як пігментна кропив’янка (шкірний мастоцитоз), уртикарний васкуліт, автозапальні синдроми (наприклад, кріопіринасоційований періодичний синдром), а також ангіонабряк, не пов’язані з медіаторами тучних клітин (наприклад, ангіонабряки, пов’язані з брадикініном), не розглядаються як підтипи кропив’янки через кардинальні відмінності патофізіологічних механізмів.
Захворювання, що раніше належали до кропив’янки і супроводжуються пухирями/ангіонабряком [5]:
— пігментна кропив’янка (шкірний мастоцитоз);
— уртикарний васкуліт;
— сімейна холодова кропив’янка (васкуліт);
— негістамінергічний ангіонабряк (наприклад, спадковий ангіоневротичний набряк);
— анафілаксія, індукована фізичним навантаженням;
— кріопіринасоційовані синдроми (уртикарний висип, рецидивуюча гарячка, артралгія або артрит, запалення очей, слабкість, головний біль), такі як сімейний холодовий автозапальний синдром (FCAS), cиндром Макла — Уельса (кропив’янка — глухота — амілоїдоз), мультисистемні запальні захворювання неонатального віку (NOMID);
— синдром Шніцлера (рецидивні уртикарні висипання, моноклональна гаммапатія, рецидивуюча гарячка, біль у м’язах і кістках, артралгії, артрити, лімфаденопатія);
— синдром Глейча (епізодичний ангіонабряк з еозинофілією);
— синдром Уельса (гранулематозний дерматит з еозинофілією).
Існує безліч факторів, здатних стати причинними в розвитку кропив’янки (табл. 1).
Обстеження пацієнтів із хронічною кропив’ян–кою включає збір анамнезу, фізикальний огляд, проведення лабораторних досліджень.
При зборі анамнезу необхідно уточнити тривалість збереження елементів, присутність свербежу або печіння в ділянці висипу, наявність залишкових явищ і супутніх симптомів.
Лабораторні дослідження включають загальноклінічні аналізи крові й сечі, біохімічний аналіз крові, копрограму, кал на яйця гельмінтів, зскрібок на ентеробіоз. Обов’язкова консультація алерголога; вузьких фахівців — за показаннями. Алергообстеження включає збір алергоанамнезу, визначення sIgE крові. Додаткові дослідження: виключення автоімунних захворювань (вимір рівня антинуклеарних антитіл, компонентів комплементу, циркулюючих імунних комплексів крові, показників функції щитоподібної залози), інфекційного процесу (RW, гепатити В і С, TORCH-інфекції та ін.), визначення антитіл до гельмінтів, інструментальні методи обстеження (велоергометрія, ЕКГ, УЗД, ФГДС, рентгенографія органів грудної клітки та придаткових пазух носа) за показаннями. Існує алгоритм [5] диференціальної діагностики станів, що супроводжуються наявністю пухирів і/або ангіонабряку (рис. 2).
/127-1.jpg)
При лікуванні хронічної кропив’янки ефективною є етіотропна терапія, спрямована на усунення контакту з факторами, що викликають захворювання. Обов’язкове дотримання гіпоалергенної дієти з виключенням передбачуваних (анамнестично або підтверджених лабораторно) і/або облігатних алергенів, харчових добавок, натуральних саліцилатів у продуктах і напоях.
Продукти з високим вмістом біологічно активних амінів
Гістамін: ферментовані сири, вина, квашена капуста, в’ялена шинка, свиняча печінка, консерви, особливо тунець, хамса, філе оселедця, копченості, шпинат, томати.
Тирамін: сири — рокфор, брі, камамбер, гріяр, чеддер, плавлені сири; маринований оселедець, авокадо, пивні дріжджі.
Вазоактивні аміни: шоколад, сири, ферментовані боби.
Харчові продукти, що містять тартразин і саліцилати
Саліцилати: у вигляді добавок — консерви (м’ясні, рибні, овочеві), ікра, сир, майонез; маргарин, безалкогольні напої, торти, гірчиця.
Тартразин: сосиски, ковбаси, масло, сир, шинка, макарони, торти, тістечка, печиво, пудинг, морозиво, карамель, жувальна гумка, безалкогольні напої, таблетки і капсули жовтого кольору.
Причиною розвитку хронічної кропив’янки іноді є хронічна інфекція, тому санація вогнищ інфекції та дегельмінтизація є важливими напрямками лікувальної тактики.
Покрокова терапія хронічної кропив’янки (рис. 3).
Як видно на рис. 3, першим кроком консервативного лікування є призначення неседативних Н1-антигістамінних препаратів ІІ покоління.
При неефективності лікування протягом 2 тижнів проводиться 2–4-кратне збільшення неседативних Н1-антигістамінних препаратів ІІ покоління (починати необхідно з двократного збільшення попередньої дози).
При неефективності призначеного лікування протягом 1–4 тижнів до терапії на тлі прийому Н1-антигістамінних препаратів ІІ покоління додається монтелукаст (дітям із 2 років), або омалізумаб (пацієнтам старше 12 років), або циклоспорин А. Короткий (3–7 днів, максимум 10 днів) курс кортикостероїдів може бути проведений у будь-який час.
Алергенспецифічна імунотерапія показана у разі доведеної ролі в розвитку кропив’янки респіраторних алергенів і проводиться в період стійкої ремісії.
Наводимо опис клінічного випадку пацієнтки І., 2 роки 4 місяці.
При огляді скарги на пухирні висипи на шкірі, що супроводжуються помірним свербежем, занепокоєння й зниження апетиту.
Анамнез захворювання: у дитини з 1 року 6 місяців до моменту огляду зареєстровано 6 епізодів гострої кропив’янки, що виникали при вживанні овочів і фруктів (помідори, банани, яблука) і знімалися різними антигістамінними препаратами. Алергообстеження не проводилося. Останнє погіршення стану спостерігалось у віці 2 років 4 місяців після вживання салату з капустою і огірком, коли з’явилися еритематозні пухирні висипи з помірним свербежем на шкірі тулуба й кінцівок (рис. 4, 5). Самостійно застосовували хлоропірамін по 1/2 таблетки на добу з короткочасним позитивним ефектом.
/128-1.jpg)
Анамнез життя: дитина від I фізіологічної вагітності та термінових пологів. До 1-го місяця спостерігалася тривала кон’югаційна жовтяниця. Сімейний алергоанамнез обтяжений (у тітки атопічний дерматит). Фізичний та психомоторний розвиток відповідає віку. Із 2 місяців на змішаному вигодовуванні (догодовування сумішшю на основі козячого молока до 10 місяців). Із 10-місячного віку була переведена на адаптовану дитячу суміш вітчизняного виробництва на основі коров’ячого молока, із 6 місяців був введений прикорм відповідно до рекомендацій.
Стан при огляді: середньої тяжкості, гарячки немає. На шкірі обличчя, тулуба, сідниць, верхніх і нижніх кінцівок еритематозний пухирний висип, місцями зливний, з помірним свербежем (рис. 4, 5). Периферичні лімфатичні вузли без особливостей. Слизова ротоглотки рожева. У легенях — везикулярне дихання, тони серця ритмічні, задовільної звучності. Живіт м’який, безболісний, розміри печінки та селезінки відповідають віку. Суглоби не змінені, їх рух визначається у повному обсязі. Випорожнення 1 раз на 2 дні. Сечовипускання не порушене. Маса тіла — 13,2 кг, зріст — 87 см.
Лабораторні дослідження
Загальний аналіз крові:
Загальний білок — 70 г/л (норма 61–83), білірубін загальний — 4,6 мкмоль/л (норма 5,0–21), АЛТ — 23 Од/л (норма менше 39), АСТ — 35 Од/л (норма менше 56), глюкоза — 5,3 ммоль/л (норма 3,3–5,5), креатинін — 28 мкмоль/л (норма 32–54), лужна фосфатаза — 231 Од/л (норма до 281), ЛДГ — 360 Од/л (збільшення, норма 120–300), тимолова проба — 1,0 (норма до 4,0), амілаза — 19,7 Од/л (норма 13–53), СРБ — менше 4 мг/л (норма менше 10), ЦІК — 29 (норма менше 115).
Загальний IgE — 1,66 МО/мл (норма 0–49,0); sIgE до яєчного білка — 0,01 (нег.), sIgE до коров’ячого молока — 0,02 (нег.), sIgE до пшениці — 0,01 (нег.), sIgE до сої — 0,01 (нег.), sIgE до кліща домашнього пилу — 0,01 (нег.), sIgE до кішки — 0,01 (нег.), sIgE до собаки — 0,01 (нег.).
Фадіатоп інфант (сумарні АТ до суміші основних алергенів: пилку трав, дерев, грибкових алергенів, кліщів домашнього пилу, кішки, собаки, білка яйця, молока, риби) — 0,03 (нег.).
HBsAg — 0,10 (нег.), anti-HBe — 0,28 (нег.), anti-HCV — менше 0,02 (нег.), РНК HGV — нег.
IgG до аскарид — 0,04 (нег.), сумарні АТ (IgМ, IgА, IgG) до лямблій — 0,04 (нег.), IgG до токсокар — 0,03 (нег.).
Скринінг захворювань сполучної тканини — 0,1 (нег.).
ТТГ — 6,57 мкОД/мл (0,3–7,6), Т3 — 3,57 пг/мл (1,6–6,4), Т4 — 1,21 нг/дл (0,8–1,7), АТ до тиреопероксидази — < 10 Од/мл (нег.), АТ до тиреоглобуліну — менше 20 (нег.).
Загальний аналіз сечі:
Копрограма: колір коричневий, консистенція м’яка, патологічні домішки — залишки їжі, слиз, м’язові волокна змінені (+), рослинна клітковина неперетравлена — у великій кількості, йодофільна флора присутня, еритроцити відсутні, лейкоцити — 0–1, нейтральний жир присутній, кристали жирних кислот присутні, жовчні пігменти присутні, реакція на приховану кров — негативна.
Аналіз калу на дисбактеріоз: патогенні ентеробактерії — нег., біфідобактерії — 104, лактобактерії — 4 × 104, E. coli з нормальними властивостями — 2,6 × 107, E. coli зі зміненими властивостями — нег., E. coli лактозонегативні — 106, гемолітичні мікроорганізми — нег., УПФ — нег., непатогенні стафілококи — нег., S. aureus — 105, гриби роду Candida — 103.
IgG до дезамінованих пептидів гліадину — 0,22 (нег.), IgG до тканинної трансглютамінази — 0,22 (нег.).
Ультразвукове дослідження органів черевної порожнини. Печінка: розмір правої частки — 72 мм, лівої частки — 30 мм (норма), ехогенність паренхіми не змінена. Жовчний міхур частково скорочений, із функціональним перегином у верхній третині, стінка не ущільнена, вміст анехогенний. При проведенні УЗД із жовчогінним сніданком виявлено нормотонічний, гіпокінетичний тип моторно-евакуаторної функції жовчовивідних шляхів. Підшлункова залоза потовщена, розміри 10 × 7,6 × 14,3 мм, середньої ехогенності, ехоструктура дрібнозерниста. Селезінка не збільшена, розміри 61 × 23 мм, структура без особливостей.
УЗД щитоподібної залози — нормальна ехографічна картина.
Дитині був виставлений діагноз: хронічна кропив’янка. Харчова алергія. Порушення мікробіоценозу кишечника. Біліарна дисфункція за нормотонічним, гіпокінетичним типом на фоні перегину жовчного міхура у верхній третині.
Проведено терапію: дитина отримувала дієту з виключенням облігатних алергенів, ентеросорбенти, дезлоратадин 2,5 мг 1 раз на добу й пробіотики (Према для дітей ДУО по 5 крапель 1 раз на день). Призначення сучасного пробіотика Према для дітей ДУО, який містить 2 найбільш вивчених штами живих пробіотичних молочнокислих бактерій — життєздатні бактерії Lactobacillus rhamnosus GG (технологія мікроенкапсулювання Lactobacillus rhamnosus GG) 0,5 × 109 КУО, життєздатні бактерії Bifidobacterium breve BR03 0,5 × 109 КУО (разом життєздатних бактерій 1 × 109 КУО) — було пов’язане з виявленим вираженим дисбіозом кишечника. Доведено, що специфічні бактерії, які є представниками коменсальної мікрофлори кишечника, відіграють найважливішу роль у профілактиці алергічних захворювань. Шлунково-кишкова мікрофлора стимулює такі антиалергічні процеси: імунну відповідь Th1-типу; утворення трансформуючого фактора росту β (TGF-β), який відіграє провідну роль у супресії Th2-індукованого алергічного запалення та індукції оральної толерантності; продукцію IgA, основного компонента мукозального імунного захисту. Тому такі штами, як Lactobacillus rhamnosus (Lactobacillus GG, американська колекція типових культур 53103) та Bifidobacterium breve BR03, являють собою потенційно корисні бактерії, що населяють кишечник здорової дитини; вони продемонстрували безпечність та ефективність під час терапії алергічного запалення та харчової алергії. Тому терапія алергії з використанням пробіотиків має здійснюватись з раннього дитячого віку з огляду на ефективність цих лікарських засобів у боротьбі з харчовими алергенами. Пробіотики виконують це завдання не лише щодо терміну терапії, вони також здатні зменшувати кількість харчових алергенів завдяки розщепленню та перетворенню макромолекул. Такий процес розщеплення антигенів необхідний для розвитку толерантності до харчових алергенів [8].
З огляду на відсутність вираженої позитивної динаміки доза дезлоратадину була збільшена в 2 рази (5 мг/добу). Протягом двох тижнів відзначалася позитивна динаміка, але при зниженні дози до терапевтичної — черговий рецидив кропив’янки, що послужило обґрунтуванням для призначення глюкокортикоїдів (4 мг дексаметазону парентерально протягом 3 днів), відновлення збільшення антигістамінного препарату в 2 рази. Продовжено введення пробіотика і гомеопатичного препарату, що має властивості гепатопротектора, холеретика й холекінетика (по 3 краплі 3 рази на добу).
Із метою запобігання рецидивам кропив’янки були проведені ще 2 курси профілактичної терапії: ентеросорбенти протягом 10 днів, пробіотики протягом не менше 1 місяця (Према для дітей ДУО або Према для дітей) і гепатопротектори на тлі гіпоалергенної дієти.
Спостереження в динаміці протягом наступного року виявило стійку позитивну клінічну картину. Зменшення частоти й тривалості загострень хронічної кропив’янки було досягнуто за допомогою найбільш ефективних і безпечних лікарських засобів, а також елімінації алергенів та при дотриманні гіпоалергенної дієти з виключенням передбачуваних (анамнестично або підтверджених лабораторно) і облігатних алергенів, харчових добавок, натуральних саліцилатів, неідентифікованих ароматичних субстанцій у продуктах і напоях, що продемонстровано на прикладі наведеного вище клінічного випадку.
Конфлікт інтересів. Не заявлений.

/126-1.jpg)
/127-1.jpg)
/128-1.jpg)
/128-2.jpg)
/129-1.jpg)