Журнал «Здоровье ребенка» Том 13, №8, 2018
Вернуться к номеру
Клініко-імунологічна ефективність використання Streptococcus salivarius K12 в профілактиці загострень і лікуванні хронічного тонзиліту в дітей
Авторы: Марушко Т.В., Глядєлова Н.П., Онуфріїв О.Є.
Національна медична академія післядипломної освіти імені П.Л. Шупика, м. Київ, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Хронічний тонзиліт — загальне інфекційно-алергічне захворювання з місцевими проявами у вигляді стійкої запальної реакції піднебінних мигдаликів. Від хронічного тонзиліту страждають 10–15 % дітей і підлітків. Ключовим етіологічним фактором хронічного тонзиліту прийнято вважати бета-гемолітичний стрептокок групи А. У дітей, які хворіють на хронічний тонзиліт, призначення пробіотичного комплексу на основі Streptococcus salivarius штаму К12 вірогідно сприяє покращанню самопочуття; зменшенню числа випадків гіпертрофії мигдаликів і субфебрилітету; нормалізації показників крові. У процесі місцевої колонізації ротоглотки пробіотичним комплексом на основі Streptococcus salivarius штаму К12 вірогідно зменшилося число випадків виділення в посівах золотистого стафілококу в діагностичному титрі менше ніж 106, бета-гемолітичного стрептококу групи А як окремо, так і разом із золотистим стафілококом, а частота виникнення гострих респіраторних вірусних інфекцій у дітей із хронічним тонзилітом за період спостереження 180 діб була нижчою, ніж у дітей групи порівняння за такий же період — 42,6 ± 6,7 % проти 81,0 ± 8,6 % випадків відповідно.
Хронический тонзиллит — общее инфекционно-аллергическое заболевание с местными проявлениями в виде стойкой воспалительной реакции небных миндалин. Хроническим тонзиллитом страдают 10–15 % детей и подростков. Ключевым этиологическим фактором хронического тонзиллита принято считать бета-гемолитический стрептококк группы А. У детей, болеющих хроническим тонзиллитом, назначение пробиотического комплекса на основе Streptococcus salivarius штамма К12 достоверно способствует улучшению самочувствия; сокращению числа случаев гипертрофии миндалин и субфебрилитета; нормализации показателей крови. В процессе местной колонизации ротоглотки пробиотическим комплексом на основе Streptococcus salivarius штамма К12 достоверно уменьшилось число случаев выделения в посевах золотистого стафилококка в диагностическом титре менее 106, бета-гемолитического стрептококка группы А как отдельно, так и вместе с золотистым стафилококком, а частота возникновения острых респираторных вирусных инфекций у детей с хроническим тонзиллитом за период наблюдения 180 дней была ниже, чем у детей из группы сравнения за такой же период — 42,6 ± 6,7 % против 81,0 ± 8,6 % случаев соответственно.
Chronic tonsillitis is a common infectious-allergic disease with local manifestations in the form of a persistent inflammatory reaction of palatine tonsils. 10–15 % of children and adolescents suffer from chronic tonsillitis. The key etiological factor of chronic tonsillitis is considered to be group A beta-hemolytic streptococcus. In children suffering from chronic tonsillitis, the prescription of probiotics based on Streptococcus salivarius strain K12 reliably contributes to the improvement of well-being, reduction in the number of cases of tonsillar hypertrophy and low-grade fever, normalization of blood counts. During the local colonization of the oropharynx with the probiotics based on Streptococcus salivarius strain K12, there was a decrease in the number of isolations of Staphylococcus aureus in the diagnostic titer of less than 106, group A beta-hemolytic streptococcus, alone and together with Staphylococcus aureus, and the incidence of acute respiratory viral infections in children with chronic tonsillitis during 180 days of follow-up was lower than in the comparison group for the same period — 42.6 ± 6.7 % versus 81.0 ± 8.6 % of cases, respectively.
хронічний тонзиліт; діти; пробіотичний комплекс на основі Streptococcus salivarius штаму К12
хронический тонзиллит; дети; пробиотический комплекс на основе Streptococcus salivarius штамма К12
chronic tonsillitis; children; probiotics based on Streptococcus salivarius strain K12
Вступ
Респіраторні захворювання дихальних шляхів у більшості випадків супроводжуються ураженням слизової оболонки глотки й лімфоглоткового кільця, що є частиною імунної системи й відіграє важливу роль у формуванні як місцевих, так і загальних захисних реакцій організму. Порушення дренажу лакун мигдалин та імунний дисбаланс, що виникають на фоні респіраторних захворювань, сприяють розвитку тонзиліту в дітей [1]. Гострий тонзиліт (J03 за МКХ-10) — одна з найбільш поширених інфекцій лімфоїдних утворень глоткового кільця, що зустрічаються на прийомі педіатрів і сімейних лікарів [2]. Етіологічна структура тонзилітів дуже різноманітна. Велика частка етіологічних чинників тонзилітів у дітей припадає на віруси: аденовірус, вірус грипу, парагрипу, риновірус, коронавірус тощо. Вірусна етіологія тонзилітів спостерігається в 30 % випадків [3–5]. Окрім вірусів, епізоди тонзиліту викликають бактерії, а саме Streptococcus pneumoniae, Streptococcus pyogenes, Moraxella catarrhalis, Haemophilus influenzae та ін. [6, 7]. За даними ВООЗ, Streptococcus pyogenes (бета-гемолітичний стрептокок групи А) спричиняє від 20 до 50 % випадків гострого тонзиліту в дітей, старших за 5 років (стрептококовий тонзиліт, J03.0 за МКХ-10).
Носогорло людини колонізоване мікроорганізмами, більша частина з яких є представниками нормальної мікрофлори: Streptococcus viridans, Staphylococcus epidermidis, Corynebacterium, Neisseria spp. [8, 9]. У дітей, які страждають від частих захворювань, хронічних запальних процесів, склад нормальної мікрофлори глотки може значно змінюватись. Повторні запальні процеси, дія несприятливих факторів, зменшення здатності клітин мигдаликів до утворення антитіл, зниження рівня цитотоксичної активності імунокомпетентних клітин, порушення рецепції й продукції цитокінових молекул у лімфоїдній тканині сприяють розвитку хронічного тонзиліту в дітей. Причинами розвитку хронічного тонзиліту нерідко є інфекційні вогнища в навколишніх органах: каріозні зуби, гнійні гайморити, хронічні аденоїдити тощо [6].
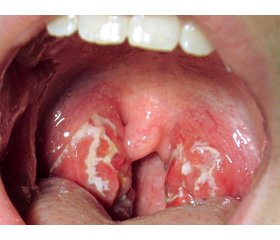
Хронічний тонзиліт (J35 за МКХ-10) — загальне інфекційно-алергічне захворювання з місцевими проявами у вигляді стійкої запальної реакції піднебінних мигдаликів, морфологічно вираженої альтерації, ексудації й проліферації [4]. Від хронічного тонзиліту страждають 10–15 % дітей і підлітків. Ключовим етіологічним фактором хронічного тонзиліту прийнято вважати бета-гемолітичний стрептокок групи А. Серед інших патогенів при хронічному тонзиліті найбільш часто виявляють стафілококи, пневмококи, гемофільну паличку [2, 5].
Джерелом стрептококової інфекції є хвора дитина або бактеріоносій. Механізм передачі стрептококової інфекції — аерозольний, шлях передачі — переважно повітряно-краплинний.
Частота загострень хронічного тонзиліту, як правило, становить 1–3 рази на рік. Хронічна інтоксикація й загострення хронічного тонзиліту виснажують місцеву й загальну імунну систему, сприяють розвитку багатьох патологічних процесів у дітей. Пов’язані з хронічним тонзилітом захворювання розвиваються в 5–37 % хворих (ревматична лихоманка, реактивні артрити, запальні захворювання шлунково-кишкового тракту, функціональні розлади нервової системи) [6, 7, 10].
Патогенез. При потраплянні патогенів на структури носогорла в мигдаликах ініціюється запальний процес із розмноженням збудників, накопиченням токсинів і продуктів розпаду тканин і мікробних тіл, дія яких має три напрямки: інфекційний, токсичний, алергічний [2].
Дія інфекційного фактора пов’язана безпосередньо з розмноженням і життєдіяльністю мікроорганізмів. На місці їх проникнення виникає запалення, що може локалізуватися або поширюватися у вигляді системного процесу. Токсичний синдром розвивається внаслідок всмоктування токсинів і їх впливу на органи й системи, що проявляється лихоманкою, слабкістю, змінами зі сторони центральної нервової системи, серця, нирок тощо. Алергізуючий вплив антигенів збудника проявляється у вигляді алергічних реакцій, що створюють передумови для розвитку автозапального процесу, зокрема в сполучній тканині. За наявності стрептококової інфекції, коли ініціюється автоагресія до клапанних структур серця, сполучнотканинних структур синовіальної оболонки, розвивається ревматичний процес. На сучасному етапі розвитку ревматології накопичено велику кількість даних, які свідчать про провідну роль b-гемолітичного стрептокока групи А у виникненні й розвитку гострої ревматичної лихоманки [7, 9]. Зазначені дані підкріплюють концепцію молекулярної мімікрії як основного патогенетичного механізму реалізації стрептококової інфекції за рахунок того, що антитіла, які утворюються у відповідь на антигени стрептокока, реагують з автоантигенами хазяїна.
Зазвичай діагностика хронічного тонзиліту не викликає труднощів [6, 11]. Діагноз виставляється на підставі скарг хворого, анамнезу хвороби й огляду отоларинголога. Загальні скарги — слабкість, субфебрилітет, рецидивуючі запальні захворювання носогорла, виділення пробок з мигдаликів, при загостренні процесу відбувається розвиток стрептококової ангіни. При нормальній адаптаційній здатності організму, етіотропному лікуванні, швидкому розвитку імунних реакцій процес може зупинитися на будь-якій стадії [11].
Діагностичні критерії хронічного стрептококового тонзиліту [1]:
— наявність клінічних та епідеміологічних даних, що вказують на стрептококову етіологію тонзиліту;
— негативні результати мікробіологічних досліджень між епізодами захворювання;
— збільшення титрів протистрептококових антитіл після кожного випадку тонзиліту.
Лікування хворих на стрептококовий тонзиліт передбачає вирішення таких завдань [12, 13]:
— ерадикація збудника;
— усунення інтоксикаційного й місцевого синдромів;
— запобігання розвитку ускладнень з боку інших органів і систем;
— моніторування стану хворого для своєчасного виявлення функціональних і органічних порушень на фоні стрептококового тонзиліту.
Метою нашої роботи стала розробка алгоритму профілактики захворювання й лікування патології мигдаликів у дітей із використанням штаму K12 виду Streptoccocus salivarius.
Матеріали та методи
Під нашим спостереженням перебували 54 дитини (30 дівчаток, 24 хлопчики) з проявами хронічного тонзиліту. Вік дітей становив 9–14 років. Діагнозом виключення був ревматичний процес. У групі порівняння була 21 дитина (був проаналізований анамнез за той же період), але ці діти не отримували Streptococcus salivarius K12.
Клінічні прояви хронічного тонзиліту в дітей подані в табл. 1.
Отже, всі діти з хронічним тонзилітом відмічали порушення самопочуття. Як подано в табл. 1, найбільш поширеними проявами хронічного тонзиліту в дітей були регіонарний лімфаденіт, гіпертрофія мигдаликів, лейкоцитоз, зсув лейкоцитарної формули вліво, підвищення вмісту С-реактивного білка.
Для з’ясування рівня обсіменіння патогенною мікрофлорою слизової оболонки глотки й лакун піднебінних мигдаликів у дітей було проведено мікробіологічне дослідження матеріалу. Результати подано в табл. 2. Матеріалом для дослідження послужили мазки зі слизової оболонки глотки й уміст лакун піднебінних мигдаликів.
Найчастішим патогенним мікроорганізмом, виявленим як на поверхні піднебінних мигдаликів, так і в лакунах, був золотистий стафілокок (Staphylococcus aureus) у 48,2 % дітей, але діагностичний титр його був менше ніж 106. b-гемолітичний стрептокок групи А як у монокультурі, так і разом із золотистим стафілококом висівався в 48,1 % дітей із хронічним тонзилітом.
Усім дітям були проведені серологічні дослідження, що дозволили виявити дітей, у яких були підвищені титри антистрептолізину-О (АСЛ-О). Антистрептолізин-О — маркер стрептококової інфекції в організмі дитини. Підвищення даного показника свідчить про сенсибілізацію організму до стрептококових антигенів, що, у свою чергу, свідчить про той факт, що дитина контактувала з хворим на стрептококову інфекцію. Зазвичай рівень антистрептолізину-О починає збільшуватися через тиждень після потрапляння стрептококу в організм, досягає піку через три-чотири тижні й знижується протягом року. У процесі дослідження в 34 (63 %) дітей були виявлені підвищені титри АСЛ-О.
Особливості інструментальних обстежень дітей із хронічним тонзилітом, у яких був підвищений рівень АСЛ-О, наведені в табл. 3.
Отже, найчастіше на електрокардіограмі в дітей із хронічним тонзилітом спостерігалися такі порушення: ознаки порушення реполяризації (64,7 ± 8,2 %) і синусова аритмія (38,2 ± 8,3 %). Серед дітей із артралгіями в 3 випадках (8,8 ± 4,9) був виявлений субклінічний синовіт. Але при аналізі за сукупністю даних у жодної дитини діагноз ревматизму виставлений не був, а всі прояви були трактовані як результат інтоксикації на фоні хронічного процесу в носогорлі.
На наступному етапі нашого дослідження ми поставили завдання розробити алгоритм й проаналізувати можливість профілактики захворювання й лікування патології мигдаликів у дітей із використанням штаму K12 виду Streptoccocus salivarius.
Узагалі консервативне лікування гострого й хронічного тонзиліту в дітей відбувається місцевими препаратами [11, 12, 14]. У тяжких випадках гострого тонзиліту місцева терапія використовується одночасно із системними антибіотиками. Призначення антибіотиків при неускладнених формах хронічного тонзиліту не завжди виправдане, тим більше без чіткого уявлення про збудник [14]. Існує велика різноманітність місцевих препаратів, з яких можна виділити кілька груп: знеболюючі, антисептики, місцеві антибіотики, нестероїдні протизапальні препарати, імуномодулятори.
З метою відновлення природної мікрофлори, для профілактики бактеріальних і вірусних захворювань нами був використаний продукт Бактобліс, 1 таблетка якого містить пробіотик Streptococcus salivarius K12 (не менше ніж 1 млрд колонієутворюючих одиниць). Ми перевірили його профілактичну й лікувальну роль у зниженні частоти як стрептококової інфекції, так і вірусного фарингіту та/або тонзиліту в дітей. Streptococcus salivarius K12 — це специфічний штам бактерій, що природно зустрічається в порожнині рота й горла [15, 16].
Бактобліс сприяє відновленню бактеріального балансу ротової порожнини й верхніх дихальних шляхів, порушеного при хронічному тонзиліті, за рахунок колонізації й здатності одночасно виділяти 2 бактеріоцини (Salivaricina А2 і В), що належать до класу лантибіотиків — агентів, які обмежують зростання безлічі видів патогенних бактерій, таких як Streptococcus pyogenes, Haemophilus influenza, Streptococcus pneumonia, Moraxella catarrhalis, Micrococcus luteus, Streptococcus anginosus та ін. Крім того, дослідження продемонстрували, що штам К12 активно зв’язується з людськими лініями епітеліальних клітин і може перешкоджати зв’язуванню S.рyogenes та ін., таким чином демонструючи сильну конкурентоспроможність щодо ряду потенційних патогенних збудників [15].
У травні для профілактики розвитку гнійної патології носоглотки, крім щоденної іригаційно-елімінаційної терапії (носовий душ 0,9% розчином NaCl), діти з хронічним тонзилітом одержували пробіотичний комплекс на основі Streptococcus salivarius штаму К12 по 1 таблетці 1 раз на добу на ніч протягом 30 днів. Потім у літній період діти не отримували препаратів, а у вересні знову був призначений курс Streptococcus salivarius штаму К12 по 1 таблетці 1 раз на добу на ніч протягом 30 днів.
Оцінка ефективності профілактики й лікування проводилася на підставі даних періоду спостереження: були враховані частота загострення хронічного тонзиліту з вересня по листопад, необхідність застосування системних антибактеріальних препаратів при загостренні, наявність скарг, особливості лабораторних показників, результати інструментальних обстежень. Контрольні огляди й аналіз медичної документації проводилися на 30-й день прийому продукту при першому призначенні пробіотичного комплексу на основі Streptococcus salivarius штаму К12 і на 30-й день після закінчення другого (осіннього) прийому. Отже, загальний стан, лабораторні й інструментальні дані були проаналізовані через 180 діб після початкового призначення штаму Streptococcus salivarius К12 або через 60 діб після призначення другого курсу пробіотичного комплексу на основі Streptococcus salivarius штаму К12.
Результати та обговорення
Результати аналізу клінічних проявів і даних лабораторного обстеження в дітей на початку лікування, на 30-й день від початку призначення пробіотичного комплексу на основі Streptococcus salivarius штаму К12 і через 180 діб спостереження подані в табл. 4.
В усіх дітей, які мали хронічний тонзиліт і отримували Бактобліс, вірогідно покращилося самопочуття, зменшилася кількість випадків гіпертрофії мигдаликів і субфебрилітету, регіонарного лімфаденіту, у більшості нормалізувалися показники крові.
У процесі спостереження були повторені мазки зі слизової оболонки глотки й досліджений вміст лакун піднебінних мигдаликів на 30-й і 180-й день від початку першого прийому Бактоблісу. Результати подані в табл. 5.
Як видно із табл. 5, у процесі місцевої колонізації ротоглотки вірогідно зменшилася кількість випадків виділення в посівах золотистого стафілокока в діагностичному титрі менше ніж 106, b-гемолітичного стрептокока групи А як окремо, так і разом із золотистим стафілококом починаючи з 30-го дня лікування, так само і в результаті спостереження при повторному прийомі пробіотичного комплексу на основі Streptococcus salivarius штаму К12.
Крім того, були проаналізовані результати вивчення рівня АСЛ-О в крові дітей. Якщо на початку лікування підвищення титрів АСЛ-О мали 34 (63,0 %) дитини, то через 30 діб — 27 (52,9 %). При цьому треба відмітити той факт, що в 9 дітей його рівень нормалізувався, а у двох — піднявся, але без ознак загострення хронічного тонзиліту й інших запальних процесів. Через 180 діб від початку спостереження у 23 дітей (50 %) виявлені підвищені титри АСЛ-О.
Особливості інструментальних обстежень дітей із хронічним тонзилітом, у яких був підвищений рівень АСЛ-О, наведені в табл. 6.
Отже, у процесі спостереження вірогідно зменшилася кількість випадків виявлення в дітей із хронічним тонзилітом ознак порушення реполяризації.
Протягом 180-денного періоду спостереження загострення хронічного тонзиліту було в 5 (9,3 ± 4,3 %) осіб із 54 дітей, які отримували Бактобліс, одна дитина перенесла вітряну віспу, одна — кір, 23 (42,6 ± 6,7 %) дитини перенесли гостру респіраторну вірусну інфекцію вже в осінній період. Тільки одна (1,9 ± 1,8 %) дитина отримувала антибактеріальну терапію. Усі інші одержували місцеве лікування, симптоматичну терапію. Серед 21 дитини, яка не отримувала Бактобліс, загострення хронічного тонзиліту було в 6 дітей (28,6 ± 9,9 %), одна дитина перенесла вітряну віспу, 17 (81,0 ± 8,6 %) дітей перенесли гострі респіраторні вірусні інфекції. 5 (23,8 ± 9,3) дітей отримували системну антибактеріальну терапію.
Висновки
1. У дітей, які хворіють на хронічний тонзиліт, призначення Бактоблісу вірогідно сприяє покращенню самопочуття; зменшенню кількості випадків гіпертрофії мигдаликів і субфебрилітету; нормалізації показників крові.
2. У дітей із хронічним тонзилітом, які отримували Бактобліс, вірогідно зменшилася кількість випадків виявлення ознак порушення реполяризації на електрокардіограмі.
3. У процесі місцевої колонізації ротоглотки пробіотичним комплексом на основі Streptococcus salivarius штаму К12 вірогідно знизилося число випадків виділення в посівах золотистого стафілококу в діагностичному титрі менше ніж 106, b-гемолітичного стрептококу групи А як окремо, так і разом із золотистим стафілококом починаючи з 30-го дня лікування, що доводить ефективність і безпечність способу профілактики колонізації ротоглотки патогенними штамами.
4. На початку лікування Бактоблісом підвищення титрів АСЛ-О мали 63,0 % дітей, через 30 діб — 52,9 %, через 180 діб від початку лікування — 50 % Це свідчить, що на фоні спостереження діти мали контакт зі стрептококовою інфекцією.
5. Серед дітей, які отримували Бактобліс, загострення хронічного тонзиліту було в 11,1 ± 4,3 % проти 28,6 ± 9,9 % дітей групи порівняння.
6. Лікування Бактоблісом зменшило частоту виникнення гострих респіраторних вірусних інфекцій у дітей із хронічним тонзилітом за період спостереження 180 діб до 42,6 ± 6,7 % випадків, на той час як у дітей із групи порівняння за такий же період вона становила 81,0 ± 8,6 % випадків.
Конфлікт інтересів. Не заявлений.
1. Alper Z., Uncu Y., Akalin H., Ercan I., Sinirtas M., Bilgel N.G. Diagnosis of acute tonsillopharyngitis in primary care: a new approach for low-resource settings // J. Chemother. — 2013. — 25. — 148-55.
2. Passos S.D. Diagnosing streptococcal pharyngotonsillitis in children and adolescents: the limitations of the clinical features // Rev. Рaul. Рediatr. — 2014. — Vol. 32, № 4.
3. Извин А.И. Микробный пейзаж слизистой оболочки верхних дыхательных путей в норме и патологии / А.И. Извин, Л.В. Катаева // Вестник оториноларингологии. — 2009. — № 2. — C. 64-68.
4. Мальцева Г.С., Бурова Л.А. О роли b-гемолитических стрептококков в этиологии хронического тонзиллита // Медицинский совет. — 2015. — № 15. — С. 48-51.
5. Русецкий Ю.Ю. Сравнительное бактериологическое исследование микрофлоры поверхности и биоптатов миндалин у детей с патологией лимфаденоидного глоточного кольца / Ю.Ю. Русецкий, Т.К. Седых, И.О. Чернышенко // Педиатрия. — 2012. — Т. 91, № 2. — С. 52-56.
6. Косяков С.Я., Анготоева И.Б., Мулдашева А.А. Современные представления о тонзиллофарингите // Медицинский совет. — 2015. — № 17. — С. 32-36.
7. Power D.A., Burton J.P., Chilcott C.N., Dawes P.J., Tagg J.R. Preliminary investigations of the colonisation of upper respiratory tract tissues of infants using a paediatric formulation of the oral probiotic Streptococcus salivarius K12 // Eur. J. Clin. Microbiol. Infect Dis. — 2008. — 27(12). — 1261-1263.
8. Rémond M.G., Coyle M.E., Mills J.E., Maguire G.P. Approaches to Improving Adherence to Secondary Prophylaxis for Rheumatic Fever and Rheumatic Heart Disease: A Literature Review with a Global Perspective // Cardiol. Rev. — 2016 Mar-Apr. — 24(2). — 94-8.
9. Wescombe P.A., Hale J.D., Heng N.C., Tagg J.R. Developing oral probiotics from Streptococcus salivarius // Future Microbiol. — 2012. — 7(12). — 1355-1371.
10. Самсыгина Г.А. Часто болеющие дети. Библиотека врача-специалиста. — 2018. — 160 c.
11. Лукань Н.В. Консервативное лечение различных форм хронического тонзиллита // Н.В. Лукань, В.И. Самбулов, Е.В. Филатова // Альманах клинической медицины. — 2010. — № 23. — С. 37-41.
12. Свистушкин В.М., Никифорова Г.Н., Шевчик Е.В., Золотова А.В., Волкова К.Б. Возможности местного лечения хронического тонзиллита / Свистушкин В.М. [и др.] // Медицинский совет. — 2016. — № 18 .— С. 118-122.
13. Burlet E., HogenEsch H., Dunham A., Morefield G. Evaluation of the Potency, Neutralizing Antibody Response, and Stability of a Recombinant Fusion Protein Vaccine for Streptococcus pyogenes // AAPS J. — 2017. — 19. — 875.
14. Владимирова Т.Ю., Барышевская Л.А., Лямин А.В. Возможности применения антибактериальных средств при хроническом тонзиллите // Вестник отоларингологии. — 2017. — 2. — С. 55-59.
15. Di Pierro F., Colombo M., Giuliani M.G., Danza M.L. Effect of administration of Streptococcus salivarius K12 on the occurrence of streptococcal pharyngo-tonsillitis, scarlet fever and acute otitis media in 3 years old children // Eur. Rev. Med. Pharmacol. Sci. — 2016 Nov. — 20(21). — 4601-4606.
16. Nordström T., Pandey M., Calcutt A. et al. Enhancing Vaccine Efficacy by Engineering a Complex Synthetic Peptide To Become a Super Immunogen // J. Immunol. — 2017. — 199. — 2794.
17. Group A Streptococcus // Red Book: 2015 Report of the Committee of Infectious Diseases, 30th ed. / Kimberlin D.W., Brady M.T., Jackson M.A., Long S.S. (Eds). — Elk Grove Village, IL: American Academy of Pediatrics, 2018. — Р. 732.
18. Burton J.P., Cowley S., Simon R.R., McKinney J., Wescombe P.A., Tagg J.R. Evaluation of safety and human tolerance of the oral probiotic Streptococcus salivarius K12: a randomized, placebo-controlled, double-blind study // Food Chem. Toxicol. — 2011. — 49(9). — 2356-2364.
19. Di Pierro F., Adami T., Rapacioli G., Giardini N., Streitberger C. Clinical evaluation of the oral probiotic Streptococcus salivarius K12 in the prevention of recurrent pharyngitis and/or tonsillitis caused by Streptococcus pyogenes in adults // Expert. Opin. Biol. Ther. — 2013. — 13(3). — 339-343.
20. Di Pierro F., Colombo М. Use of Streptococcus salivarius K12 in the prevention of streptococcal and viral pharyngotonsillitis in children // Drug Healthc. Patient Saf. — 2014. — 6. — 15-20.
21. Good M.F., Pandey M., Batzloff M.R., Tyrrell G.J. Strategic development of the conserved region of the M protein and other candidates as vaccines to prevent infection with group A streptococci // Expert Rev. Vaccines. — 2015. — 14. — 1459.
22. Ishijima S.A., Hayama K., Burton J.P. et al. Effect of Streptococcus salivarius K12 on the in vitro growth of Candida albicans and its protective effect in an oral candidiasis model // Appl. Environ. Microbiol. — 2012. — 78(7). — 2190-2199.
23. Zühlke L.J., Beaton А., Engel M.E. Group A Streptococcus, Acute Rheumatic Fever and Rheumatic Heart Disease: Epidemiology and Clinical Considerations // Curr. Treat Options Cardiovasc. Med. — 2017. — 19(2). — 15.
24. Stelter K. Tonsillitis and sore throat in childhood // Laryngorhinootologie. — 2014 Mar. — 93, Suppl. 1. — S84-102.
25. The Australian guideline for prevention, diagnosis and management of acute rheumatic fever and rheumatic heart disease. — 2nd ed. — Accessed on October 27, 2017.
26. Van Zon A., van der Heijden G.J., van Dongen T.M., Burton M.J., Schilder A.G. Antibiotics for otitis media with effusion in children // Cochrane Database Syst. Rev. — 2012. — 9. — CD009163.
27. Williamson D.A., Smeesters P.R., Steer A.C. et al. Comparative M-protein analysis of Streptococcus pyogenes from pharyngitis and skin infections in New Zealand: Implications for vaccine development // BMC Infect. Dis. — 2016. — 16. — 561.

/43-1.jpg)
/44-1.jpg)
/45-1.jpg)
/46-1.jpg)