Журнал «Здоровье ребенка» Том 13, №8, 2018
Вернуться к номеру
Связь между гинекологическими расстройствами и сопутствующими патологическими состояниями у девочек-подростков, пострадавших вследствие военных действий и вооруженного конфликта
Авторы: Дынник В.А.
ГУ «Институт охраны здоровья детей и подростков Национальной академии медицинских наук Украины», г. Харьков, Украина
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Актуальність. На сьогодні знов актуалізувалася проблема комплексного підходу як у виявленні, так і в лікуванні кожного хворого. Сучасна медицина відрізняється великою кількістю нових діагностичних методик і величезною різноманітністю лікувальних і профілактичних технологій. У зв’язку з цим виникає ціла низка питань щодо цілісної оцінки стану пацієнта, а найголовніше — розробки сучасних реабілітаційних програм з урахуванням мультидисциплінарного підходу. Мета дослідження: визначити частоту і характер екстрагенітальної патології у дівчаток з порушеннями менструальної функції із зони антитерористичної операції (АТО). Матеріали та методи. Комплексно обстежено 109 дівчаток, у яких були менструації, віком від 11 до 18 років із зони АТО, що перебували на лікуванні в різних відділеннях ДУ «Інститут охорони здоров’я дітей та підлітків НАМН». Результати. Дослідження показало, що висока частота ендокринної, соматичної, психічної патології характеризує дівчаток з розладами менструальної функції. Найбільш часто реєструються зміни з боку ендокринної системи, переважають захворювання щитоподібної залози. У структурі соматичної патології домінують зміни з боку шлунково-кишкового тракту. У регістрі психічних порушень переважають невротичні розлади і синдром вегетативної дисфункції. Серед пацієнток, які перебувають на лікуванні у відділенні ендокринології, найчастіше допомоги дитячого гінеколога потребували хворі на цукровий діабет, потім — особи з захворюваннями щитоподібної залози і гіпоталамо-гіпофізарною дисфункцією. У відділенні кардіоревматології особливої уваги заслуговували дівчатка з ревматичними захворюваннями. Майже у 40 % з них реєструвалися порушення менструальної функції. Висновки. З урахуванням високих показників коморбідності різної ендокринної, соматичної, психічної патології з гінекологічними розладами назріла необхідність включати в обов’язковий огляд дівчаток з цими порушеннями лікаря — дитячого гінеколога. Міждисциплінарний підхід до вироблення тактики лікування і реабілітації дозволить лікарям оцінити тяжкість і можливі наслідки коморбідності, дасть можливість проведення цілеспрямованого обстеження хворих, підвищить ефективність проведених лікувальних заходів і зменшить несприятливий прогноз перебігу захворювань.
Актуальность. На сегодняшний день вновь актуализировалась проблема комплексного подхода как к выявлению, так и к лечению каждого больного. Современная медицина отличается обилием новых диагностических методик и огромным разнообразием лечебных и профилактических технологий. В связи с этим возникает целый ряд вопросов относительно целостной оценки состояния пациента, а самое главное — разработки современных реабилитационных программ с учетом мультидисциплинарного подхода. Цель исследования: определить частоту и характер экстрагенитальной патологии у девочек с нарушениями менструальной функции из зоны антитеррористической операции (АТО). Материалы и методы. Комплексно обследовано 109 менструирующих девочек в возрасте от 11 до 18 лет из зоны АТО, находившихся на лечении в различных отделениях ГУ «Институт охраны здоровья детей и подростков НАМН». Результаты. Исследование показало, что высокая частота эндокринной, соматической, психической патологии характеризует девочек с расстройствами менструальной функции. Наиболее часто регистрируются изменения со стороны эндокринной системы, преобладают заболевания щитовидной железы. В структуре соматической патологии доминируют изменения со стороны желудочно-кишечного тракта. В регистре психических нарушений преобладают невротические расстройства и синдром вегетативной дисфункции. Среди пациенток, находящихся на лечении в отделении эндокринологии, чаще всего в помощи детского гинеколога нуждались больные сахарным диабетом, затем — лица с заболеваниями щитовидной железы и гипоталамо-гипофизарной дисфункцией. В отделении кардиоревматологии особого внимания заслуживали девочки с ревматическими заболеваниями. Почти у 40 % из них регистрировались нарушения менструальной функции. Выводы. С учетом высоких показателей коморбидности различной эндокринной, соматической, психической патологии с гинекологическими расстройствами назрела необходимость включать в обязательный осмотр девочек с этими нарушениями врача — детского гинеколога. Междисциплинарный подход к выработке тактики лечения и реабилитации позволит врачам оценить тяжесть и возможные последствия коморбидности, даст возможность проведения целенаправленного обследования больных, повысит эффективность проводимых лечебных мероприятий и уменьшит неблагоприятный прогноз течения заболеваний.
Background. Nowadays, the problem of a comprehensive approach to detecting and treatment of each patient has been again brought up to date. Modern medicine is characterized by a large number of new diagnostic techniques and a huge variety of therapeutic and prophylactic technologies. Thereby, there are a number of questions regarding the integral assessment of the patient’s condition, and the development of modern rehab programs are the most important, taking into account the multidisciplinary approach. The purpose was to determine the incidence and nature of extragenital pathology in girls with disorders of menstrual function suffered from the anti-terrorism operation (ATO) area. Materials and methods. One-hundred and nine menstruating girls aged 11 to 18 years old from the ATO area underwent complex examination and treatment at various departments of the Institute for Children and Adolescents Health Care of NAMS. Results. The study showed a high incidence of endocrine, somatic, and psychiatric pathologies in girls with menstrual dysfunctions. The most commonly reported changes are the endocrine system disorders with thyroid gland pathology prevailing. Gastrointestinal tract disorders are predominant in the structure of somatic pathology. Neurotic disorders and vegetative dysfunction syndrome are predominant in the register of mental disorders. The diabetic patients undergoing treatment in the Endocrinology Department with thyroid diseases and hypothalamic-pituitary dysfunction most often required help of pediatric gynecologist. Girls with rheumatic diseases deserve special attention in the department of cardiorheumatology. Almost 40 % of them reported menstrual dysfunction. Conclusions. Taking into account the high rates of comorbidity of various endocrine, somatic, and psychiatric pathologies with gynecological disorders, the consultation of pediatric gynecologist should be included into the mandatory examination of the girls with these disorders. An interdisciplinary approach to the development of treatment and rehabilitation tactics will allow physicians to assess the severity and possible consequences of the comorbidity, provide purposeful examination of patients, increase the effectiveness of ongoing therapeutic interventions and reduce the adverse prognosis for disease.
коморбідність; менструальна функція; дівчатка-підлітки, які постраждали внаслідок військового конфлікту
коморбидность; менструальная функция; девочки-подростки, пострадавшие вследствие военного конфликта
comorbidity; menstrual function; immature girls harmed due to military conflict
Введение
Во всем мире дети страдают от последствий вооруженных конфликтов. Для поддержки детей, затронутых войной, необходимо понять, как дети пострадали от войны, и использовать соответствующие концептуальные анализы для решения вопроса о разработке эффективных вмешательств. Обзор литературы по психическому здоровью детей и подростков, проживающих в районах вооруженных конфликтов на Ближнем Востоке, которые длятся на протяжении многих десятилетий, свидетельствует, что распространенность посттравматического стрессового расстройства у детей и подростков в Израиле составляет 5–8 %, в Палестине — от 23 до 70 % и в Ираке — 10–30 % [1, 2]. Помимо воздействия на психическое здоровье, ежедневные стрессоры влияют на общую адаптацию или устойчивость организма, приводя к разбалансировке функционирования всего организма [3–6].
На сегодняшний день вновь актуализировалась проблема комплексного подхода как к выявлению, так и к лечению каждого больного. Современная медицина отличается обилием новых диагностических методик и огромным разнообразием лечебных и профилактических технологий. В связи с этим возникает целый ряд вопросов относительно целостной оценки состояния пациента, а самое главное — разработки современных реабилитационных программ с учетом мультидисциплинарного подхода [7–9].
Доказано, что наличие более двух заболеваний прогрессивно увеличивает смертность человека. Однако современная медицина не нацелена на работу с мультиморбидными состояниями ни у взрослых, ни тем более у детей. В литературе есть описания коморбидной патологии в детской психиатрии, гастроэнтерологии и кардиологии [10–12]. Имеются единичные публикации о наличии коморбидности у девочек с гинекологической патологией. Они в основном касаются психических расстройств [13, 14].
Цель исследования: определить частоту и характер экстрагенитальной патологии у девочек с нарушениями менструальной функции из зоны антитеррористической операции (АТО).
Материалы и методы
Под наблюдением находились 109 менструирующих девочек в возрасте от 11 до 18 лет из зоны АТО, пребывавших на лечении в различных отделениях ГУ «Институт охраны здоровья детей и подростков НАМН». У 54 из них отмечались нарушения менструальной функции (олигоменорея, вторичная аменорея, аномальные маточные кровотечения, альгоменорея). Все девочки были осмотрены педиатром, психоневрологом, эндокринологом, окулистом, отоларингологом, стоматологом.
Результаты и обсуждение
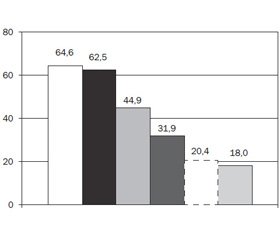
У абсолютного большинства пациенток с нарушениями менструальной функции была выявлена сопутствующая экстрагенитальная патология (94,4 %). Первое ранговое место занимают болезни эндокринной системы (64,6 %; рис. 1). На втором месте — заболевания соматического характера (сердечно-сосудистой системы, ревматические заболевания, нарушения со стороны желудочно-кишечного тракта, почек). Затем идут расстройства со стороны психического здоровья. Более чем у трети пациенток регистрировались различные отклонения при офтальмологическом обследовании. Сопутствующая патология со стороны лор-органов выявлена у 20,4 % обследованных девочек, и 18 % пациенток страдали кариесом. Почти у каждой 5-й девочки (18,5 %) отмечается наличие всех перечисленных патологических состояний. У 41,7 % отмечалось сочетание соматической, эндокринной и непсихотической психической патологии.
При оценке выявленных нарушений эндокринной системы у девочек, находящихся в различных клинических подразделениях института, установлено, что наибольшая часть отклонений регистрировалась со стороны щитовидной железы (рис. 2). У каждой четвертой был выявлен гипоталамический синдром, более трети девочек страдали сахарным диабетом.
Из всех соматических патологий наиболее часто отмечались нарушения со стороны желудочно-кишечного тракта (рис. 3). В основном это функциональные расстройства билиарного тракта (90 %), а также гастродуодениты, холециститы и панкреатиты. Различные ревматические заболевания выявлялись у трети девочек с нарушениями менструального цикла. В первую очередь это ювенильный ревматоидный артрит, реактивный артрит. Патология со стороны сердечно-сосудистой системы регистрировалась у 16,7 % пациенток (вторичная кардиомиопатия, диспластическая кардиомиопатия).
Среди пограничных психических расстройств преобладали астенический, неврастенический, астеноневротический синдромы (59,1 %) и синдром вегетососудистой дисфункции (40,9 %).
Львиную долю нарушений при офтальмологическом обследовании составили начальные проявления изменений со стороны сосудов глазного дна (53,3 %), миопия регистрировалась у 33,3 % больных.
При обследовании лор-патология отмечалась у каждой четвертой девочки, преобладали хронические тонзиллиты, риниты и риносинуситы (90 %).
Анализ общей структуры сопутствующей экстрагенитальной патологии в зависимости от нозологической формы гинекологических заболеваний не выявил существенных различий при всех видах нарушений менструального цикла. Однако имелись особенности встречаемости отдельных нозологических состояний при различной гинекологической патологии. Непсихотические психические заболевания реже всего регистрировались у девочек с аномальными маточными кровотечениями (рис. 4).
Несмотря на то, что патология со стороны эндокринной системы отмечалась у 50 % девочек с АМК ПП, при олиго- и альгоменорее отклонения в эндокринном статусе выявлялись значительно чаще (рис. 5).
Хронические очаги инфекции (тонзиллиты, риниты, риносинуситы) чаще всего определялись у девочек с альгоменореей (p < 0,01–0,001).
В многопрофильной клинике одной из задач детского гинеколога является выявление и лечение сопутствующих гинекологических расстройств у девочек, находящихся на лечении во всех клинических подразделениях, в связи с тем, что они усугубляют течение соматической, психической, эндокринной и другой патологии. Среди больных, наблюдаемых в отделении эндокринологии, в помощи детского гинеколога чаще всего нуждались подростки с сахарным диабетом (44 %), затем — с патологией щитовидной железы (29,2 %), при наличии одновременно сахарного диабета и нарушений со стороны щитовидной железы необходимость в гинекологической помощи регистрировалась более чем у трети больных (37,5 %). У 33,3 % больных, поступивших для обследования по поводу гипоталамического синдрома и ожирения, выявлялись нарушения менструальной функции, в основном олиго- и альгоменорея. В отделении кардиоревматологии особого внимания заслуживали девочки, находящиеся на лечении по поводу ревматических заболеваний. У 38,5 % из них регистрировались нарушения менструальной функции (первичная и вторичная олигоменорея, гиперменструальный синдром, альгоменорея). Гинекологическая патология выявлялась у 20 % пациенток с системными заболеваниями соединительной ткани и у 25 % с изменениями со стороны желудочно-кишечного тракта (в основном функциональные расстройства билиарного тракта). В отделении психиатрии нарушения менструального цикла чаще всего сопровождали соматоформную вегетативную дисфункцию и эмоционально-лабильные расстройства (71,4 %) и выражались в основном гипоменструальным синдромом.
Выводы
Высокая сочетаемость гинекологической патологии с нарушениями соматического, психического, эндокринного регистра, лор-заболеваниями, изменениями со стороны офтальмологического статуса оказывает неблагоприятное влияние на тяжесть состояния, адаптационные возможности девочки и снижает эффективность проводимой терапии. Это диктует необходимость разработки алгоритма обследования и создания эффективных реабилитационных методик с учетом высоких показателей коморбидности, ориентированных на восстановление как соматического, психического, эндокринного, так и гинекологического статуса данных пациенток. Такой консолидированный подход будет способствовать восстановлению нарушенных функций организма девочки, в том числе и репродуктивного потенциала.
Конфликт интересов. Автор заявляет об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
1. Dimitry L. A systematic review on the mental health of children and adolescents in areas ofarmed conflict in the Middle East / L. Dimitry // Child: care, health and development. — 2012. — Vol. 38. — P. 153-161.
2. Noguera R.T. The narratives of children in armed conflict: an inference to spirituality and implication to psychological intervention / R.T. Noguera // International Journal of Children's Spirituality. — 2013. — Vol. 18. — Р. 162-172.
3. Wessells M.G. Children and Armed Conflict: Introduction and Overview / M.G. Wessells // Peace and Conflict: Journal of Peace Psychology© 2016 American Psychological Association. — 2016. — Vol. 22, № 3. — Р. 198-207.
4. Masten A.S. Global Perspectives on Resilience in Children and Youth / A.S. Masten // Child development. — 2014. — Vol. 85. — P. 6-20.
5. Бойкова В.А. Влияние стрессирующих ситуаций на жизненно-смысловые детерминанты личности / В.А. Бойкова, Т.А. Дружинина // Научно-аналитический журнал «Вестник Санкт-Петербургского университета государственной противовоздушной обороны». — 2012. — № 1. — С. 132-137.
6. Early Puberty and Childhood Social and Behavioral Adjustment / F.K. Mensah, J.K. Bayer, M. Psych [et al.] // Journal of Adolescent Health. — 2013. — Vol. 53. — P. 118-124.
7. Володин А.С. Особенности реабилитации подростков, прибывших из зоны социальной катастрофы / А.С. Володин, С.Д. Вольфсон // Фундаментальные исследования. — 2015. — № 1. — С. 240-244.
8. Анализ гинекологической заболеваемости у девочек, страдающих хроническими декомпенсированными экстрагенитальными заболеваниями / А.Д. Зернюк, Ю.А. Гуркин, А.Ю. Поликарпова, И.В. Медведева, Е.М. Атамова // Педиатр. — 2015. — Т. VІ, № 2. — С. 25-31.
9. Верткин А.Л. Коморбидность — новая патология, технологии ее профилактики и лечения / А.Л. Верткин, Н.О. Ховасова // Архив внутренней медицины. — 2013. — № 4 (12). — С. 68-72.
10. Верткин А.Л. Коморбидность / А.Л. Верткин, М.А. Румянцева // Клиническая медицина. — 2012. — № 10. — С. 4-11.
11. Куценко М.А. Парадигма коморбидности: синтропия ХОБЛ и ИБС / М.А. Куценко, А.Г. Чечулин // Русский медицинский журнал. — 2014. — № 5. — С. 389-392.
12. Артамонов Р.Г. К вопросу о коморбидности в педиатрической практике / Р.Г. Артамонов // Педиатрия. — 2012. — № 4. — С. 146-149.
13. Rapkin A.J. Premenstrual syndrome and premenstrual dysphoric disorder in adolescents / A.J. Rapkin, J.A. Mikacich // Current Opinion in Obstetrics and Gynecology. — 2008. — Vol. 20, № 5. — P. 455-463.
14. Characterizing the longitudinal relations between depressive and menstrual symptoms in adolescent girls / S.J. Beal, L.D. Dorn, H.J. Sucharew [et al.] // Psychosomatic medicine. — 2014. — № 76 (7). — P. 547.

/69-1.jpg)
/70-1.jpg)
/70-2.jpg)