Журнал "Гастроэнтерология" Том 53, №1, 2019
Вернуться к номеру
Результати обсерваційного перехресного дослідження PRELID 2 (2015–2016). Частина 1. Поширеність неалкогольної жирової хвороби печінки, характеристика супутньої патології, метаболічного синдрому та його окремих критеріїв у пацієнтів, які звертаються до терапевтів і гастроентерологів в Україні
Авторы: Степанов Ю.М.
ДУ «Інститут гастроентерології НАМН України», м. Дніпро, Україна
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
Мета: оцінити поширеність неалкогольної жирової хвороби печінки (НАЖХП) серед пацієнтів, які звертаються до терапевтів і гастроентерологів України, наявність у хворих із підтвердженим і непідтвердженим діагнозом НАЖХП супутньої патології, зокрема метаболічного синдрому, ожиріння, гіперліпідемії, гіперхолестеринемії. Матеріали та методи. У дослідження включено 5000 пацієнтів (у середньому по 50 пацієнтів зі 100 дослідницьких центрів), серед них 2450 жінок (49,00 %) і 2550 чоловіків (51,00 %), середній вік — (52,83 ± 12,33) року. Для проведення дослідження в Україні було відібрано 100 гастроентерологічних відділень. До списку дослідницьких центрів включалися відділення з кваліфікованим персоналом, забезпечені належними матеріалами й технічним обладнанням, з обов’язковою наявністю місцевого Комітету з питань етики. У дослідженні застосовані дані, отримані під час одного звичайного візиту пацієнта до центру, включеного в дослідження. Під час візиту реєструвалися основні вихідні дані пацієнта (демографічні дані, медичний анамнез, антропометричні показники, скарги, об’єктивні дані). Діагноз НАЖХП встановлювався або виключався на підставі результатів лабораторних та інструментальних досліджень, внесених у медичні картки. Результати. Статистичний аналіз показав, що кількість пацієнтів із підтвердженим діагнозом НАЖХП значно перевищує кількість пацієнтів із непідтвердженим діагнозом НАЖХП. Такі дані пояснюються тим, що лікарі включали в дослідження пацієнтів із підозрою на НАЖХП. У зв’язку з цим частоту підтверджених діагнозів НАЖХП слід розглядати як відсоткову частку випадків підтвердження діагнозу в пацієнтів із підозрою на наявність цієї патології. Аналіз відповідності критеріям НАЖХП і стадій НАЖХП у пацієнтів, включених у дослідження, показав, що 4698 (93,96 %) пацієнтів задовольняли критеріям наявності НАЖХП, із них неалкогольний стеатоз було діагностовано в 3153 (62,72 %) пацієнтів, неалкогольний стеатогепатит — у 1517 (30,30 %) пацієнтів, цироз печінки — у 44 (0,88 %) пацієнтів. Та лише в 3571 (71,42 %) пацієнта діагноз був підтверджений, а 1429 (28,58 %) пацієнтів мали непідтверджений діагноз НАЖХП. Гендерний фактор не впливає на частоту підтвердження діагнозу НАЖХП у чоловіків (71,63 %) порівняно з жінками (71,22 %). За наявності метаболічного синдрому діагноз НАЖХП підтверджуються в 76,07 % випадків. При зниженому рівні ліпопротеїнів високої щільності — у 71,25 % пацієнтів, при гіпертригліцеридемії — у 77,15 %. У цьому дослідженні не було виявлено зв’язку між наявністю симптомів клімаксу, застосуванням гормонозамісної терапії в жінок і частотою підтвердження діагнозу НАЖХП (p > 0,05). Висновки. Результати дослідження продемонстрували високий рівень поширеності як діагностично підтверджених, так і непідтверджених випадків НАЖХП. Також був встановлений високий рівень коморбідності НАЖХП із метаболічним синдромом, надлишковою вагою й ожирінням, дисліпідемією.
Цель: оценить распространенность неалкогольной жировой болезни печени (НАЖБП) среди пациентов, обращающихся к терапевтам и гастроэнтерологам Украины, наличие у больных с подтвержденным и неподтвержденным диагнозом НАЖБП сопутствующей патологии, в частности метаболического синдрома, ожирения, гиперлипидемии, гиперхолестеринемии. Материалы и методы. В исследование включено 5000 пациентов (в среднем по 50 пациентов из 100 исследовательских центров), среди них 2450 женщин (49,00 %) и 2550 мужчин (51,00 %), средний возраст — (52,83 ± 12,33) года. Для проведения исследования в Украине было отобрано 100 гастроэнтерологических отделений. В список исследовательских центров включались отделения с квалифицированным персоналом, обеспеченные соответствующими материалами и техническим оборудованием, с обязательным наличием местного Комитета по вопросам этики. В исследовании применялись данные, полученные во время одного обычного визита пациента в центр, включенный в исследование. Во время визита регистрировались основные исходные данные пациента (демографические данные, медицинский анамнез, антропометрические показатели, жалобы, объективные данные). Диагноз НАЖБП устанавливался или исключался на основании результатов лабораторных и инструментальных исследований, внесенных в медицинские карты. Результаты. Статистический анализ показал, что количество пациентов с подтвержденным диагнозом НАЖБП значительно превышает количество пациентов с неподтвержденным диагнозом НАЖБП. Такие данные объясняются тем, что врачи включали в исследование пациентов с подозрением на НАЖБП. В связи с этим частоту подтвержденных диагнозов НАЖБП следует рассматривать как процентную долю случаев подтверждения диагноза у пациентов с подозрением на наличие этой патологии. Анализ соответствия критериям НАЖБП и стадий НАЖБП у пациентов, включенных в исследование, показал, что 4698 (93,96 %) пациентов удовлетворяли критериям наличия заболевания, из них неалкогольный стеатоз был диагностирован у 3153 (62,72 %) пациентов, неалкогольный стеатогепатит — у 1517 (30,30 %) пациентов, цирроз печени — у 44 (0,88 %) пациентов. Но только у 3571 (71,42 %) пациента диагноз был подтвержден, а 1429 (28,58 %) пациентов имели неподтвержденный диагноз НАЖБП. Гендерный фактор не влиял на частоту подтверждения диагноза НАЖБП у мужчин (71,63 %) по сравнению с женщинами (71,22 %). При наличии метаболического синдрома диагноз НАЖБП подтверждается в 76,07 % случаев. При пониженном уровне липопротеинов высокой плотности — у 71,25 % пациентов, при гипертриглицеридемии — в 77,15 %. В этом исследовании не было выявлено связи между наличием симптомов климакса, применением гормонозаместительной терапии у женщин и частотой подтверждения диагноза НАЖБП (p > 0,05). Выводы. Результаты исследования продемонстрировали высокий уровень распространенности как диагностически подтвержденных, так и неподтвержденных случаев НАЖБП. Также был установлен высокий уровень коморбидности НАЖБП с метаболическим синдромом, избыточным весом, ожирением и дислипидемией.
Background. In Ukraine, large-scale epidemiological studies of non-alcoholic fatty liver disease (NAFLD) were not conducted. There are no statistics on the prevalence of NAFLD in Ukraine. Different information is received from specialists from different regions of the country on the prevalence of NAFLD, and there are still no clear recommendations for the treatment of this disease. The purpose of this study is to evaluate the prevalence of NAFLD among patients seeking general practitioners’ and gastroenterologists’ help in Ukraine, the presence of concomitant pathology, metabolic syndrome and its individual criteria in patients with confirmed and unconfirmed diagnosis of NAFLD. Materials and methods. The study included 5,000 patients (an average of 50 persons from 100 research centers), among them 2,450 women (49.00 %) and 2,550 men (51.00 %) with an average age of (52.83 ± 12.33) years. One hundred gastroenterological departments were selected for the study in Ukraine. The list of research centers included offices with qualified personnel, relevant materials and technical equipment, and the obligatory presence of a local Ethics Committee. The study used data obtained during one regular visit of patients to the research center. During the visit, the baseline patient’s data were recorded (demographic data, medical history, anthropometric data, complaints, objective data). NAFLD was diagnosed or excluded based on the results of laboratory and instrumental data of medical records. Results. Statistical analysis showed that the number of patients with a confirmed diagnosis of NAFLD significantly exceeds the number of patients with unconfirmed NAFLD. These data are due to the fact that doctors included in the study the patients with suspected NAFLD. In this regard, the frequency of confirmed NAFLD should be considered as a percentage of cases confirming the diagnosis in patients with suspected pathology. Analysis of correspondence to the criteria for NAFLD and stages of NAFLD in patients included in the study showed that 4,698 (93.96 %) persons met the criteria for the disease presence, of which non-alcoholic steatosis was diagnosed in 3,153 (62.72 %), non-alcoholic steatohepatitis — in 1,517 (30.30 %), liver cirrhosis — in 44 (0.88 %) patients. Only in 3,571 (71.42 %) cases the diagnosis was confirmed, and 1,429 (28.58 %) patients had an unconfirmed diagnosis of NAFLD. The gender factor did not affect the frequency of confirmed diagnosis of NAFLD in men (71.63 %) compared with women (71.22 %). In the presence of metabolic syndrome, the diagnosis of NAFLD is confirmed in 76.07 % of cases, with a low level of high-density lipoproteins — in 71.25 %, with hypertriglyceridemia — in 77.15 %. In this study, no association was found between the presence of menopause symptoms, the use of hormone replacement therapy in women and the frequency of confirmed NAFLD diagnosis (p > 0.05). Conclusions. The results of the study demonstrated a high prevalence of both diagnostically confirmed and unconfirmed cases of NAFLD. A high level of NAFLD comorbidity with metabolic syndrome, overweight, obesity and dyslipidemia has been also established.
неалкогольна жирова хвороба печінки; коморбідність; метаболічний синдром
неалкогольная жировая болезнь печени; коморбидность; метаболический синдром
non-alcoholic fatty liver disease; comorbidity; metabolic syndrome
Вступ
Неалкогольна жирова хвороба печінки (НАЖХП) є найпоширенішим хронічним захворюванням печінки в західних країнах, що, як передбачається, стане найчастішою причиною трансплантації печінки до 2030 року [1].
НАЖХП визначається як наявність принаймні 5 % гепатоцитів з ознаками стеатозу за відсутності при цьому загальних причин вторинного накопичення печінкового жиру, таких як надмірне вживання алкоголю, хронічний вірусний гепатит, автоімунний гепатит, вроджені вади печінки або довготривале використання препаратів, що викликають стеатоз. Континуум НАЖХП включає низку станів: від м’якого стеатозу, який, як правило, є доброякісним, до безалкогольного стеатогепатиту, що може прогресувати до цирозу, печінкової недостатності й гепатоцелюлярної карциноми [2, 3].
За останнє десятиліття було показано, що клінічне значення НАЖХП не обмежується тільки захворюваністю й смертністю, пов’язаною з печінкою, на даний час зростає кількість доказів того, що НАЖХП є мультисистемним захворюванням, яке впливає на інші органи й системи [4, 5].
Відомо також, що поширеність НАЖХП вірогідно збільшується серед тих когорт пацієнтів, які мають коморбідні стани, такі як метаболічний синдром (МС), ожиріння, гіперліпідемія, гіперхолестеринемія [6, 7].
Поширеність МС у пацієнтів із НАЖХП прямо корелює з індексом маси тіла (ІМТ): від 18 % у пацієнтів із НАЖХП та нормальною масою тіла до 67 % у хворих на НАЖХП, які страждають від ожиріння [8]. За даними National Health and Nutrition Examination Survey, метаболічний синдром був незалежно пов’язаний із підвищеним ризиком загальної смертності серед пацієнтів із НАЖХП [9].
Окрім відомих факторів ризику, що мають доведений зв’язок із НАЖХП (ожиріння, цукровий діабет 2 типу, дисліпідемія, метаболічний синдром), останніми роками було виявлено можливий зв’язок з іншими захворюваннями (синдром полікістозних яєчників, гіпотиреоз, обструктивне апное уві сні, гіпопітуїтаризм, гіпогонадизм, панкреатодуоденальна резекція) [10].
У 2007 році було проведено дослідження реєстру хворих на НАЖХП у РФ. Його результати свідчили про високу поширеність НАЖХП серед амбулаторних пацієнтів лікарів-терапевтів (26,1 %) [11]. У недавньому іспанському багатоцентровому популяційному дослідженні хворих випадково вибирали з числа пацієнтів 25 центрів первинної медичної допомоги. Після виключення пацієнтів із відомими захворюваннями печінки й високим вживанням алкоголю поширеність НАЖХП (діагностовано за даними ультразвукового дослідження (УЗД)) становила 33 % серед чоловіків і 20 % серед жінок [12]. В італійському дослідженні DIONYSOS за даними ультразвукового дослідження було виявлено, що поширеність НАЖХП у суб’єктів із підозрою на захворювання печінки і без неї становила 25 і 20 % відповідно [13]. Крім того, протягом 10–12 років поширеність НАЖХП, ідентифікованої за даними УЗД, у когорті 35 519 японських осіб зросла з 13 до 30 % [14]. У більш ранньому дослідженні в США, округ Даллас, штат Техас, НАЖХП було визначено (за допомогою магнітно-резонансної томографії) в 31 % осіб із багатонаціональної вибірки населення [15].
Сучасна глобальна поширеність НАЖХП оцінюється в середньому як 25 %, з найвищими показниками на Близькому Сході (31,8 %) і в Південній Америці (30,5 %), за ними йдуть Азія (27,4 %), Північна Америка (24,1 %), Європа (23,7 %) і Африка (13,5 %) [16]. Як повідомляється, захворюваність на НАЖХП коливається в межах від 20 до 50 випадків на 1000 людино-років у різних країнах [17].
Ці тривожні цифри дають підставу говорити про серйозний клінічний і економічний тягар НАЖХП і свідчать про нову епідемію глобальних хронічних захворювань печінки. У значної частини хворих на НАЖХП розвивається неалкогольний стеатогепатит, що гістологічно характеризується наявністю печінкового запалення й пошкодження печінки. НАЖХП, і особливо неалкогольний стеатогепатит, може потенційно прогресувати до фіброзу, цирозу і, зрештою, гепатоцелюлярної карциноми. У цьому контексті НАЖХП у даний час є провідним хронічним захворюванням печінки в США та Європі.
В Україні до цього часу широкомасштабні епідеміологічні дослідження НАЖХП не проводилися. Немає жодних статистичних даних щодо поширеності НАЖХП в Україні. Від спеціалістів із різних регіонів країни надходить різна інформація щодо поширеності НАЖХП, але все ще не існує чітких рекомендацій стосовно лікування цього захворювання.
Отже, НАЖХП становить надзвичайно актуальну проблему в галузі медицини внутрішніх хвороб, яка, ймовірно, все ще далека від вирішення. Обмежені локальні вітчизняні дані сучасної літератури демонструють високий рівень поширеності НАЖХП серед загальної популяції України.
Метою даного обсерваційного епідеміологічного перехресного багатоцентрового дослідження було вивчення поширеності НАЖХП серед пацієнтів, які звертаються до терапевтів і гастроентерологів України; наявності у хворих із підтвердженим та непідтвердженим діагнозом НАЖХП супутньої патології, зокрема метаболічного синдрому, ожиріння, гіперліпідемії, гіперхолестеринемії.
Матеріали та методи
Проведено епідеміологічне обсерваційне перехресне багатоцентрове дослідження з оцінки поширеності НАЖХП і визначення факторів ризику захворювання в пацієнтів, які звертаються до терапевтів і гастроентерологів в Україні, що тривало з вересня 2015 року по лютий 2016 року. У дослідженні застосовувались дані, отримані під час одного звичайного візиту пацієнта до дослідницького центру. Під час візиту реєструвалися основні вихідні дані пацієнта. Діагноз НАЖХП встановлювався або виключався на підставі результатів лабораторних та інструментальних даних, внесених у медичні картки. Для проведення дослідження в Україні було відібрано 100 гастроентерологічних відділень. До списку дослідницьких центрів включалися відділення з кваліфікованим персоналом, забезпечені належними матеріалами й технічним обладнанням, з обов’язковою наявністю місцевого Комітету з питань етики. У дослідження включено 5000 пацієнтів (у середньому по 50 пацієнтів із кожного зі 100 дослідницьких центрів), серед них 2450 жінок (49,00 %) і 2550 чоловіків (51,00 %), середній вік — (52,83 ± 12,33) року.
Під час візиту до дослідницького центру в список послідовно включали всіх пацієнтів, які задовольняли критеріям включення/виключення.
Критерії включення:
— амбулаторні пацієнти віком від 18 років до 80 років, у тому числі з підозрою на НАЖХП (пацієнти з ожирінням, цукровим діабетом 2 типу, дисліпідемією, гіперхолестеринемією, метаболічним синдромом, гіпертензією), які вперше або регулярно звертаються до відібраних для дослідження терапевтів/гастроентерологів з будь-якої причини;
— готовність взяти участь у реєстровому дослідженні й підписання форми інформованої згоди до включення в дослідження;
Критерії виключення:
— підтверджена вагітність;
— алкогольне захворювання печінки (підтверджений діагноз або вживання алкоголю в добових дозах ≥ 40 г для чоловіків і ≥ 20 г для жінок у перерахунку на етанол);
— вірусний гепатит (встановлений або документально підтверджений);
— автоімунний гепатит (встановлений або документально підтверджений);
— токсичне ураження печінки (встановлене або документально підтверджене);
— генетична хвороба (встановлена або документально підтверджена);
— підтверджена відсутність захворювань печінки («здорові суб’єкти»);
— неможливість брати участь у дослідженні з будь-якої причини.
Усі процедури, необхідні для дослідження, виконувалися під час одного візиту. День візиту вважався датою підписання пацієнтом форми інформованої згоди. Під час візиту реєстрували такі дані:
1. Демографічні дані (вік, стать).
2. Медичний анамнез:
— гіпертензія;
— інші (за винятком гіпертензії) серцево-судинні захворювання;
— захворювання, що супроводжуються порушенням метаболізму ліпідів;
— діабет 2 типу;
— період менопаузи (якщо так, то зазначали, чи застосовується гормонозамісна терапія);
— підтверджений діагноз НАЖХП;
— гепатит (зазначали етіологію: вірусний, алкогольний, токсичний, інші форми).
3. Скарги (загальна слабкість, втома, зниження/втрата апетиту, неприємні відчуття та біль у правому підребер’ї, гіркий присмак у роті).
4. Антропометричні показники (зріст, маса тіла, індекс маси тіла, окружність талії).
5. Об’єктивні дані:
— артеріальний тиск (АТ);
— фенотипові ознаки (печінкові стигми).
Статистичний аналіз отриманих даних проводився за допомогою прикладних програм Statistica for Windows 6.0. Оскільки більшість даних мали нормальний розподіл, використовувалися показники параметричної статистики — середнє (М) і стандартне відхилення (SD). Для виявлення взаємозв’язків між різними значеннями досліджуваних показників застосовувався кореляційний аналіз. Для визначення значущості відмінностей між показниками використовували t-критерій Стьюдента, критерій χ2 Пірсона. Різниця вважалася вірогідною при р < 0,05. Для визначення значимості факторів ризику використовували співвідношення шансів і 95-відсотковий довірчий інтервал.
Результати та обговорення
Загальна характеристика обстежених пацієнтів
Аналіз відповідності критеріям НАЖХП і стадій НАЖХП у пацієнтів, включених у дослідження, показав, що 4698 (93,96 %) із них задовольняли критеріям наявності НАЖХП: неалкогольний стеатоз було діагностовано в 3153 (62,72 %) пацієнтів, неалкогольний стеатогепатит — у 1517 (30,30 %) пацієнтів, цироз печінки — у 44 (0,88 %) пацієнтів. Але тільки в 3571 (71,42 %) обстеженого діагноз був підтверджений.
Усі пацієнти, включені в дослідження, були розподілені на дві групи залежно від наявності або відсутності підтвердженого діагнозу НАЖХП. 71,42 % обстежених мали підтверджений діагноз НАЖХП, 28,58 % — непідтверджений діагноз НАЖХП. Статистичної різниці між групами за статтю не виявлено (табл. 1).
Середній вік учасників дослідження становив (52,83 ± 12,33) року й статистично не відрізнявся між групами: (52,93 ± 11,63) року в пацієнтів із підтвердженим діагнозом НАЖХП і (52,58 ± 12,12) року — у пацієнтів із непідтвердженим діагнозом НАЖХП (p = 0,364).
Проте аналіз співвідношення пацієнтів із підтвердженим і непідтвердженим діагнозом НАЖХП дає підстави зробити висновок про наявність різниці між віковими групами (рис. 1). Найменша кількість пацієнтів із підтвердженим діагнозом НАЖХП спостерігалась серед осіб, молодших за 29 років, — 59,72 %, дещо вищим цей показник був серед пацієнтів віком понад 70 років — 67,65 %. У групах віку від 30 років до 69 років кількість хворих із підтвердженим діагнозом НАЖХП збільшується до 70,0 % (30–39 років — 71,48 %; 40–49 років — 72,08 %; 50–59 років — 72,96 %; 60–69 років — 71,88 % відповідно).
Антропометричні характеристики в досліджуваних групах відрізнялися зі статистичною значущістю. У групі пацієнтів із підтвердженим діагнозом НАЖХП середні показники антропометричних даних вищі, ніж у групі пацієнтів із непідтвердженою НАЖХП: ІМТ — (31,67 ± 4,76) кг/м2 та (30,07 ± 5,03) кг/м2 відповідно (p < 0,0001), окружність талії в чоловіків — (103,31 ± 12,68) см і (100,0 ± 13,33) см (p < 0,0001), окружність талії у жінок — (99,29 ± 13,13) см і (94,63 ± 13,6) см (p < 0,0001). Наявність статистично значущої різниці в антропометричних характеристиках підтверджує несприятливе прогностичне значення цих параметрів (у випадку їх підвищення) у підтвердженні діагнозу НАЖХП.
Порівняльний аналіз показників артеріального тиску в досліджуваних групах свідчить про статистично значуще підвищення середніх рівнів АТ у пацієнтів із підтвердженою НАЖХП порівняно з пацієнтами з непідтвердженою НАЖХП (p < 0,0001) (табл. 2).
Оцінка скарг у пацієнтів із підтвердженим і непідтвердженим діагнозом НАЖХП
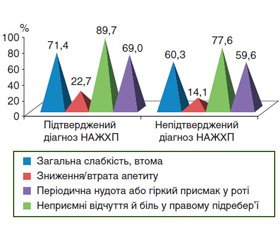
У 82,39 % випадків звернень до лікаря пацієнти досліджуваної групи мали скарги. Найчастішими скаргами були неприємні відчуття й біль у правому підребер’ї (86,56 %), загальна слабкість і втома (68,51 %), періодична нудота або гіркий присмак у роті (65,82 %) (рис. 2).
У групі пацієнтів із підтвердженим діагнозом НАЖХП скарги на загальну слабкість і втому, зниження/втрату апетиту, неприємні відчуття та біль у правому підребер’ї, періодичну нудоту або гіркий присмак у роті зустрічалися вірогідно частіше, ніж у пацієнтів із непідтвердженим діагнозом НАЖХП (р < 0,0001).
Супутні захворювання в пацієнтів із підтвердженим і непідтвердженим діагнозом НАЖХП
Супутні захворювання спостерігалися у 86,22 % досліджуваних пацієнтів. Гіпертензію було виявлено в 64,97 % пацієнтів, інші серцево-судинні захворювання — у 28,16 %, діабет 2 типу — у 25,82 %, ожиріння — у 57,71 % пацієнтів (рис. 3).
У групі пацієнтів із підтвердженим діагнозом НАЖХП супутні захворювання виявлялися у 86,89 %. Вірогідно частіше в групі пацієнтів із підтвердженим діагнозом НАЖХП реєструвалися гіпертензія (66,36 порівняно з 61,42 % у пацієнтів без підтвердженої НАЖХП, р < 0,002), діабет 2 типу (27,36 проти 21,85 % відповідно, р < 0,0001) та ожиріння (63,45 проти 42,96 % відповідно, р < 0,0001) (рис. 4).
Пацієнтки жіночої статі з підтвердженим клімактеричним синдромом і/або застосуванням гормонозамісної терапії
Пацієнтки жіночої статі з підтвердженим клімактеричним синдромом — жінки, у яких менструації були відсутні протягом останніх 12 місяців, які не є вагітними і не годують груддю. У дослідження були включені 2550 жінок, з них 1944 (76,24 %) — з клімактеричним синдромом і 606 (23,76 %) — без нього (рис. 5).
Гормонозамісну терапію застосовували лише 45 (1,76 %) обстежених жінок. У цьому дослідженні не було виявлено зв’язку між наявністю симптомів клімаксу в жінок, застосуванням гормонозамісної терапії й частотою підтвердження діагнозу НАЖХП (p > 0,05). Діагноз НАЖХП було підтверджено в 71,75 % пацієнток із клімактеричним синдромом і 69,47 % жінок без клімактеричного синдрому, що не мало вірогідної різниці.
МС і його окремі критерії в обстежених пацієнтів
Також в обстежених пацієнтів визначали наявність МС. Діагноз встановлювали в чоловіків з окружністю талії понад 94 см і жінок з окружністю талії понад 80 см за умови наявності двох із наступних параметрів:
— рівень тригліцеридів > 1,7 ммоль/л;
— рівень ліпопротеїнів високої щільності (ЛПВЩ) < 1,03 ммоль/л у чоловіків, < 1,29 ммоль/л у жінок;
— високий артеріальний тиск: систолічний АТ > 130 мм рт.ст. або діастолічний АТ > 85 мм рт.ст.;
— рівень глюкози в крові натще > 5,6 ммоль/л або наявність в анамнезі встановленого діагнозу діабету 2 типу.
Метаболічний синдром було виявлено у 2194 (43,88 %) пацієнтів, у них у 76,07 % випадків підтверджується діагноз НАЖХП.
Найбільш часто у загальній групі виявлялися такі критерії метаболічного синдрому: збільшення окружності талії понад норму у 4137 (82,74 %) пацієнтів, високий артеріальний тиск — у 3283 (79,35 %) пацієнтів. Інші симптоми спостерігаються значно рідше: підвищення рівня тригліцеридів — у 1720 (41,57 %) пацієнтів, зниження рівня ліпопротеїнів високої щільності — у 1767 (42,71 %) пацієнтів, підвищення рівня глюкози — у 1194 (28,86 %) пацієнтів (табл. 3).
За наявності метаболічного синдрому діагноз НАЖХП підтверджуються в 76,07 % випадків. При зниженому рівні ліпопротеїнів високої щільності (< 1,03 ммоль/л у чоловіків, < 1,29 ммоль/л у жінок) — у 71,25 % пацієнтів; при гіпертригліцеридемії (> 1,7 ммоль/л) — у 77,15 %.
Отже, аналіз відповідності критеріям НАЖХП і стадій НАЖХП у пацієнтів, включених у дослідження, показав, що 93,96 % пацієнтів задовольняли критеріям наявності НАЖХП, але лише в 71,42 % діагноз був підтверджений. Як показали результати статистичного аналізу, кількість пацієнтів із підтвердженим діагнозом НАЖХП значно перевищує кількість пацієнтів із непідтвердженим діагнозом НАЖХП. Такі дані пояснюються тим, що лікарі включали в дослідження пацієнтів із підозрою на НАЖХП. У зв’язку з цим частоту підтверджених діагнозів НАЖХП слід розглядати як відсоткову частку випадків підтвердження діагнозу в пацієнтів із підозрою на наявність цієї патології.
Щодо вікових особливостей: найменша кількість пацієнтів із підтвердженим діагнозом НАЖХП спостерігалась серед осіб, молодших за 29 років (59,72 %), із віком цей показник збільшується — в середньому до 70,0 % (з 30 до 69 років). У цьому дослідженні не було виявлено зв’язку між наявністю симптомів клімаксу, застосуванням гормонозамісної терапії в жінок і частотою підтвердження діагнозу НАЖХП (p > 0,05). Також не виявлено впливу гендерного фактора на частоту підтвердження діагнозу НАЖХП.
Частота супутньої патології, а саме артеріальної гіпертензії, діабету 2 типу й ожиріння, вірогідно більша в пацієнтів із підтвердженим діагнозом НАЖХП. Серед компонентів метаболічного синдрому в загальній групі найчастіше спостерігались абдомінальне ожиріння (82,74 %) та артеріальна гіпертензія (79,35 %). Із вірогідно більшою частотою всі компоненти МС виявлялися в пацієнтів із підтвердженим діагнозом НАЖХП. За наявності метаболічного синдрому діагноз НАЖХП підтверджується в 76,07 % випадків. При зниженому рівні ліпопротеїнів високої щільності — у 71,25 % пацієнтів, при гіпертригліцеридемії — у 77,15 %.
Висновки
Результати дослідження продемонстрували високий рівень поширеності як діагностично підтверджених, так і непідтверджених випадків НАЖХП. Також був встановлений високий рівень коморбідності НАЖХП із метаболічним синдромом та окремими його компонентами.
Конфлікт інтересів. Не заявлений.
1. Current Management of NAFLD / M.A. Munteanu et al. // Clujul. Med. — 2016. — № 89(1). — Р. 19-23. Published online 2016 Jan 15. doi: 10.15386/cjmed-539. PMCID: PMC4777464. PMID: 27004021.
2. Massoud O., Charlton M. Nonalcoholic fatty liver disease/nonalcoholic steatohepatitis and hepatocellular carcinoma // Clin. Liver Dis. — 2018. — № 22(1). — P. 201-211. doi: 10.1016/j.cld.2017.08.014.
3. Cobbina E., Akhlaghi F. Non-alcoholic fatty liver disease (NAFLD) — pathogenesis, classification, and effect on drug metabolizing enzymes and transporters // Drug Metab. Rev. — 2017. — № 49(2). — P. 197-211. doi: 10.1080/03602532.2017.1293683.
4. The diagnosis and management of non-alcoholic fatty liver disease: Practice guideline by the American association for the study of liver diseases, American college of gastroenterology, and the American gastroenterological association / Chalasani N. et al. // Am. J. Gastroenterol. — 2012. — № 107. — Р. 811-826. doi: 10.1038/ajg.2012.128.
5. Byrne C.D., Targher G. NAFLD: a multisystem disease // J. Hepatol. — 2015. — № 62 (Suppl. 1). — P. 47-64. doi: 10.1016/j.jhep.2014.12.012.
6. Association of nonalcoholic fatty liver disease with components of metabolic syndrome according to body mass index in Korean adults / Kwon Y.M. et al. // Am. J. Gastroenterol. — 2012. — № 107. — Р. 1852-1858. doi:10.1038/ajg.2012.314.
7. Yki-Jarvinen H. Non-alcoholic fatty liver disease as a cause and a consequence of metabolic syndrome // Lancet Diabetes Endocrinol. — 2014. — № 2. — Р. 901-910.
8. Nonalcoholic fatty liver, steatohepatitis, and the metabolic syndrome / Marchesini G. et al. // Hepatology. — 2003. — № 37(4). — Р. 917-923. doi:10.1053/jhep.2003.50161.
9. Stepanova M., Rafiq N., Younossi Z.M. Components of metabolic syndrome are independent predictors of mortality in patients with chronic liver disease: a population-based study // Gut. — 2010. — № 59. — Р. 1410-1415. doi:10.1136/gut.2010.213553.
10. The diagnosis and management of non-alcoholic fatty liver disease: practice guideline by the American Gastroenterological Association, American Association for the Study of Liver Diseases, and American College of Gastroenterology / N. Chalasani et al. // Gastroenterology. — 2012. — № 142(7). — Р. 1592-1609. doi: 10.1053/j.gastro.2012.04.001.
11. Драпкіна О., Івашкін В. Поширеність та фактори ризику неалкогольної жирової хвороби печінки в Російській Федерації // Міжнародний конгрес гематологів: Зб. анотацій доповідей. — Відень, 2010. — № 330. — С. 138.
12. Prevalence and factors associated with the presence of nonalcoholic fatty liver disease in an adult population in Spain / L. Caballería et al. // Eur. J. Gastroenterol. Hepatol. — 2010. — № 22. — Р. 24-32.
13. Prevalence of and risk factors for nonalcoholic fatty liver disease: the Dionysos nutrition and liver study / G. Bedogni et al. // Hepatology. — 2005. — № 42. — Р. 44-52.
14. Increase in the prevalence of fatty liver in Japan over the past 12 years: analysis of clinical background / S. Kojima et al. // J Gastroenterol. — 2003. — № 38. — Р. 54-61.
15. Prevalence of nonalcoholic fatty liver disease and nonalcoholic steatohepatitis among a largely middle-aged population utilizing ultrasound and liver biopsy: a prospective study / C.D. Williams et al. // Gastroenterology. — 2011. — № 140. — Р. 124-31.
16. Global epidemiology of nonalcoholic fatty liver disease. Meta-analytic assessment of prevalence, incidence, and outcomes / Younossi Z.M. et al. // Hepatology. — 2016. — № 64. — Р. 73-84. doi:10.1002/hep.28431. PMID: 26707365.
17. Vernon G., Baranova A., Younossi Z. M. Systematic review: the epidemiology and natural history of non-alcoholic fatty liver disease and non-alcoholic steatohepatitis in adults // Alimentary Pharmacology & Therapeutics. — 2011. — № 34(3). — Р. 274-285. doi:10.1111/j.1365-2036.2011.04724.x.

/39-1.jpg)
/40-1.jpg)
/41-1.jpg)
/42-1.jpg)