Журнал «Здоровье ребенка» Том 14, Додаток 1, 2019 Дитяча гастроентерологія та нутриціологія
Вернуться к номеру
Функциональная абдоминальная боль у детей
Авторы: Шутова Е.В., Белоусова О.Ю., Павленко Н.В., Савицкая Е.В.
Харьковская медицинская академия последипломного образования, г. Харьков, Украина
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
Абдомінальний біль є однією з найпоширеніших скарг дітей в практиці педіатра і сімейного лікаря. У більшості випадків причиною хронічного болю в животі є неорганічний, функціональний абдомінальний біль (ФАБ) без об’єктивних ознак основного органічного розладу. Нині серед різних груп спазмолітиків при лікуванні функціональних розладів травного тракту віддають перевагу селективним міотропним спазмолітикам — блокаторам швидких натрієвих каналів клітинної мембрани міоциту (мебеверин). У клінічній практиці при лікуванні пацієнтів із абдомінальним болем заслуговує на увагу мебеверину гідрохлорид (СПАРК®, ПАТ «Фармак»). Препарат СПАРК® випускається в капсулах; одна капсула містить мебеверину гідрохлориду 200 мг. Застосування мебеверину патогенетично обґрунтоване для купірування хронічного абдомінального болю у дорослих і дітей віком від 10 років. Препарат не чинить системної дії. Вивчення ефективності застосування мебеверину СПАРК® при ФАБ у дітей проводилося на базі гастроентерологічного відділення дитячої клінічної лікарні № 19 м. Харкова. Під наглядом перебували 44 дитини віком від 10 до 18 років із ФАБ. У структурі функціональної патології зареєстровані: функціональна диспепсія (ФД) — 54,1 %, синдром подразненого кишечника (СПК) — 20,8 %, функціональні розлади біліарного тракту (ФРБТ) — 79,2 %; ФД + ФРБТ — 34,1 %, ФД + СПК — 16 %, ФРБТ + СПК — 8,3 %. Діагноз був верифікований згідно з уніфікованими протоколами лікування. Пацієнти отримували комплексну патогенетичну терапію і селективний спазмолітик СПАРК® по 1 капсулі двічі на день упродовж семи днів. Оцінка больового синдрому проводилася на момент звернення і щодня впродовж періоду спостереження. Для оцінки інтенсивності болю використовувалася цифрова рейтингова шкала болю. При спостереженні тенденції до купірування абдомінального болю в усіх пацієнтів з групи спостереження вже з 5-го дня від початку терапії не відмічали абдомінального болю діти з нерізко вираженим болем, а з 6-го дня — з помірно вираженим болем. Триваліше, до 7-ї доби, зберігався біль у дітей з вираженим болем. Таким чином, абдомінальний біль — одна зі складних проблем, що найчастіше зустрічаються в практиці лікаря. Найчастіше вона виникає при функціональних розладах шлунково-кишкового тракту. Застосування селективних міотропних спазмолітиків (мебеверин) для купірування абдомінального болю патогенетично обґрунтоване. Отримані результати показали ефективність препарату СПАРК® при лікуванні функціонального абдомінального болю в дітей. Побічних ефектів і алергічних реакцій при прийомі препарату не відзначалося. Мебеверин (СПАРК®) може бути препаратом вибору і рекомендований при абдомінальному болі в дорослих і дітей віком від 10 років.
Абдоминальная боль является одной из самых распространенных жалоб детей в практике педиатра и семейного врача. В большинстве случаев причиной хронической боли в животе является неорганическая, функциональная абдоминальная боль (ФАБ) без объективных признаков основного органического расстройства. В настоящее время среди различных групп спазмолитиков при лечении функциональных расстройств пищеварительного тракта отдают предпочтение селективным миотропным спазмолитикам — блокаторам быстрых натриевых каналов клеточной мембраны миоцита (мебеверин). В клинической практике при лечении пациентов с абдоминальной болью заслуживает внимания мебеверина гидрохлорид (СПАРК®, ПАО «Фармак»). Изучение эффективности применения мебеверина СПАРК® при ФАБ у детей проводилось на базе гастроэнтерологического отделения детской клинической больницы № 19 г. Харькова. Под наблюдением находилось 44 ребенка в возрасте от 10 до 18 лет с ФАБ. В структуре функциональной патологии зарегистрированы: функциональная диспепсия (ФД) — 54,1 %, синдром раздраженного кишечника (СРК) — 20,8 %, функциональные расстройства билиарного тракта (ФРБТ) — 79,2 %; ФД + ФРБТ — 34,1 %, ФД + СРК — 16 %, ФРБТ + СРК — 8,3 %. Диагноз был верифицирован согласно унифицированным протоколам лечения. Пациенты получали комплексную патогенетическую терапию и селективный спазмолитик СПАРК® по 1 капсуле два раза в день на протяжении семи дней. Оценка болевого синдрома проводилась на момент обращения и ежедневно в течение периода наблюдения. Для оценки интенсивности боли использовалась цифровая рейтинговая шкала боли. При наблюдаемой тенденции к купированию абдоминальной боли у всех пациентов из группы наблюдения уже с 5-го дня от начала терапии не отмечали абдоминальной боли дети с незначительно выраженной болью, а с 6-го дня — с умеренно выраженной болью. Более длительно, до 7 суток, сохранялась боль у детей с выраженной болью. Таким образом, абдоминальная боль — одна из наиболее часто встречаемых и сложных проблем в практике врача. Наиболее часто она возникает при функциональных расстройствах желудочно-кишечного тракта. Применение селективных миотропных спазмолитиков (мебеверин) для купирования абдоминальной боли патогенетически обосновано. Полученные результаты показали эффективность препарата СПАРК® при лечении функциональной абдоминальной боли у детей. Побочных эффектов и аллергических реакций при приеме препарата не отмечалось. Мебеверин (СПАРК®) может быть препаратом выбора и рекомендован при абдоминальной боли у взрослых и детей в возрасте от 10 лет.
Abdominal pain is one of the most common children’s complaints in the practice of a pediatrician and a family doctor. In most cases, the cause of chronic abdominal pain is non-organic, functional abdominal pain syndrome (FAPS) without objective signs of an underlying organic disorder. At present, among various groups of antispasmodics, selective myotropic antispasmodics, namely myocyte cell membrane fast sodium channel blockers (mebeverine), are chosen for the treatment of functional gastrointestinal disorders. In clinical practice, mebeverine hydrochloride (SPARK®, JSC Farmak) is of interest for the treatment of patients with abdominal pain. SPARK® is available in capsules; one capsule contains 200 mg of mebeverine hydrochloride. The pathogenetically justified indication of mebeverine is a relief of chronic abdominal pain in adults and children over 10 years. The drug has no systemic effects. The efficacy of SPARK® (mebeverine) for FAPS in children was studied in the gastroenterological department of the Children’s Clinical Hospital No. 19 in Kharkiv. Forty-four children aged 10 to 18 years with FAPS were examined. The functional pathologies included: functional dyspepsia (FD) — 54.1 %, irritable bowel syndrome (IBS) — 20.8 %, functional biliary disorders (FBD) — 79.2 %; FD + FBD — 34.1 %, FD + IBS — 16 %, FBD + IBS — 8.3 %. The diagnosis was verified according to unified treatment protocols. The patients received a comprehensive pathogenetic therapy and a selective antispasmodic, SPARK®, 1 capsule twice daily for seven days. The pain syndrome was evaluated at admission and every day during the observation period [17]. A numerical pain rating scale was used to assess pain intensity. A tendency towards abdominal pain relief was observed in all patients from the study group; children with mild pain did not report abdominal pain from day 5 of therapy and patients with moderate pain — from day 6. The pain persisted longer, up to 7 days, in children with severe pain. Therefore, abdominal pain is one of the most common and complex problems in medical practice. It mostly occurs in functional gastrointestinal disorders. The use of selective myotropic antispasmodics (mebeverine) to relieve abdominal pain is pathogenetically justified. The results obtained showed the efficacy of SPARK® in the treatment of functional abdominal pain in children. Side effects and allergic reactions to the drug were not observed. Mebeverine (SPARK®) can be the drug of choice and is recommended for abdominal pain in adults and children over 10 years.
функціональний абдомінальний біль; синдром перехресту; блокатори швидких натрієвих каналів
функциональная абдоминальная боль; синдром перекреста; блокаторы быстрых натриевых каналов
functional abdominal pain; overlap syndrome; fast sodium channel blockers
Абдоминальная боль является одной из самых распространенных жалоб детей в практике педиатра и семейного врача. Рецидивирующие абдоминальные боли могут быть причиной дистресса и дискомфорта как у ребенка, так и у родителей [1, 2]. В большинстве случаев причиной хронической боли в животе является неорганическая, функциональная абдоминальная боль (ФАБ) без объективных признаков основного органического расстройства, характеризующаяся многообразием проявлений [3]. У детей с ФАБ, а также у их родителей снижается качество жизни, дети школьного возраста с болями в животе пропускают школу, а 10 % родителей пропускают работу [2]. Распространенность функциональной абдоминальной боли, по данным литературы, составляет от 0,3 до 19 % (в среднем 8,4 %) [4]. По данным многочисленных эпидемиологических исследований, функциональными расстройствами пищеварительной системы страдает 50–60 % взрослого населения. Согласно данным ВОЗ, за последние 60 лет заболеваемость этими расстройствами возросла в 24 раза [5]. В структуре абдоминальной боли у детей функциональная боль составляет 90–95 %; характеризуется многообразием проявлений и связана с различными функциональными расстройствами пищеварительной системы [6]. При этом важно учитывать тот факт, что при уже имеющихся функциональных расстройствах всегда повышается риск органических изменений различных органов пищеварительной системы.
Согласно Римским критериям IV пересмотра функциональные гастроинтестинальные расстройства (ФГИР) определены как расстройства взаимодействия «кишка — головной мозг» («ЖКТ — ЦНС») (disorders of gut-brain). В основе ФГИР лежат комбинированные морфологические и физиологические отклонения, связанные с висцеральной гиперчувствительностью, нарушениями моторики желудочно-кишечного тракта (ЖКТ), защитного слизистого барьера, иммунной функции и состава кишечной микробиоты, а также с расстройствами со стороны центральной нервной системы (ЦНС) [7]. Функциональные расстройства желудочно-кишечного тракта (ФРЖКТ) являются результатом взаимодействия психосоциальных факторов и измененной физиологии желудка, желчного пузыря, кишечника. В качестве базовой концепции развития ФРЖКТ рассматривается биопсихосоциальная модель, основанная на предположении о мультифакториальности генеза ФРЖКТ [8]. Основные факторы в патофизиологии формирования функциональных гастроинтестинальных расстройств: нарушение желудочно-кишечной моторики, висцеральная гиперчувствительность и психосоциальные факторы. В детском возрасте генетические, социокультурные и средовые факторы могут оказывать большое влияние на психосоциальное развитие человека, его личностные качества, восприимчивость к стрессам и навыки преодоления трудностей. Эти факторы также во многом определяют предрасположенность к развитию ФРЖКТ [9]. К критериям функциональных расстройств органов пищеварения относятся: отсутствие анатомических, метаболических и воспалительных изменений отделов ЖКТ; продолжительность персистирования или рецидивирования симптомов должна составлять не менее двух месяцев; симптомы функциональных расстройств могут сопровождаться и множественными жалобами в отношении других органов и систем (головные боли и боли другой локализации, головокружения, утомляемость и слабость, нарушения аппетита и сна, концентрации и памяти, раздражительность, потливость, похолодание конечностей, изменения артериального давления) при общем удовлетворительном соматическом состоянии; благоприятное течение заболевания без заметного прогрессирования, несмотря на обилие жалоб.
Диагноз функционального гастроинтестинального расстройства ставится прежде всего на основании клинических данных. Вспомогательное значение имеют лабораторные и инструментальные методы. Особенностью течения функциональных расстройств желудочно-кишечного тракта на современном этапе является наличие сочетанной патологии у одного пациента. Наиболее часто встречается сочетание функциональной диспепсии, синдрома раздраженного кишечника, билиарной дисфункции. Рассмотрим основные положения, касающиеся указанной выше патологии.
Классификация функциональных гастроинтестинальных расстройств. Римские критерии IV
В. Гастродуоденальные расстройства
В1. Функциональная диспепсия (ФД)
В1а. Постпрандиальный дистресс-синдром (ПДС)
В1b. Синдром эпигастральной боли
С. Кишечные расстройства
С1. Синдром раздраженного кишечника (СРК)
— СРК с преобладанием запора
— СРК с преобладанием диареи
— СРК смешанного типа
— неклассифицируемый СРК
Е. Расстройства желчного пузыря и сфинктера Одди
Е1. Билиарная боль
Е1а. Функциональное билиарное пузырное расстройство
Е1b. Функциональное расстройство билиарного сфинктера Одди
Е2. Функциональное расстройство панкреатического сфинктера Одди
Н. Педиатрические ФГИР: дети и подростки
Н2. Функциональные абдоминальные болевые расстройства
Н2а. Функциональные абдоминальные болевые расстройства
Н2а1. Постпрандиальный дистресс-синдром
Н2а2. Эпигастральный болевой синдром (ЭБС)
Н2b. Синдром раздраженного кишечника
Н2с. Абдоминальная мигрень
Н2d. Функциональная неспецифическая абдоминальная боль [10–12].
Диспепсия не является специфичным синдромом и может встречаться как при различной патологии ЖКТ (структурной и функциональной), так и при многих негастроэнтерологических заболеваниях. В более чем 50 % случаев каких-либо органических изменений при диспепсии не выявляют, то есть она носит функциональный характер. Исходя из современных представлений, диспепсию следует трактовать двояко — и как синдром, и как самостоятельную нозологическую форму. Для обозначения диспепсии как предварительного диагноза, то есть для описания комплекса симптомов у первичного больного, рекомендуют использовать термин «неисследованная диспепсия». Этот первичный синдромный диагноз требует либо эмпирического симптоматического или антихеликобактерного лечения, либо дальнейшего обследования пациента [6]. В Римских критериях IV ФД рекомендовано рассматривать как широкое понятие, охватывающее: пациентов с ПДС, характеризующимся возникновением диспептической симптоматики, индуцированной приемом пищи; пациентов с ЭБС, при котором боль/жжение в области эпигастрия не возникают исключительно сразу после приема пищи, но могут развиваться или даже уменьшаться во время еды; пациентов с перекрестом симптомов ПДС и ЭБС, при котором отмечают как диспептические симптомы, индуцированные приемом пищи, так и эпигастральную боль и/или жжение [10]. При этом имеющиеся симптомы значительно ухудшают качество жизни и влияют на повседневную активность у детей и подростков.
Синдром раздраженного кишечника в Римских критериях IV определяется как хроническое функциональное расстройство кишечника, при котором боль в животе связана с дефекацией или изменениями характера и консистенции стула, и это отличает его от функциональной диареи или запора, при которых боли отсутствуют, и от функционального вздутия, которое не сопровождается модификациями характеристик испражнений. К основным критериям СРК относится рецидивирующая абдоминальная боль по крайней мере один день в неделю за последние три месяца, характеризующаяся двумя или более из нижеследующих признаков:
1) связанная с дефекацией;
2) связанная с изменением частоты стула;
3) связанная с изменением формы стула (Бристольская шкала).
Диагностика СРК базируется на трех ключевых пунктах:
1) клиническая картина и анализ истории заболевания;
2) физикальный осмотр с соблюдением методологии пропедевтики;
3) проведение минимального количества лабораторных тестов и инструментальных исследований, индивидуализированных в соответствии с клиническими особенностями каждого пациента, и только по показаниям — дополнительный набор необходимых исследований [13, 14].
Функциональная патология билиарного тракта входит в группу функциональных заболеваний органов пищеварения, широко распространенных в развитых странах. В структуре билиарной патологии у детей функциональные расстройства желчного пузыря и сфинктера Одди составляют до 85 % [3]. Функциональные расстройства обусловлены участием большого числа факторов в формировании моторно-тонических нарушений желчного пузыря и сфинктерного аппарата желчных путей. Проблемы, связанные с диагностикой и лечением функциональных билиарных расстройств, носят междисциплинарный характер и могут быть основой формирования органических и обменных заболеваний гепатобилиарной системы. Римскими критериями IV выделены принципы диагностики ФР желчного пузыря и сфинктера Одди.
Диагностические критерии билиарной боли. Боль отмечается в эпигастрии и/или в правом верхнем квадранте и имеет все следующие признаки: носит устойчивый характер и продолжается 30 минут или дольше; приступы боли происходят в разные промежутки времени (не каждый день); достаточно серьезны, чтобы прервать повседневную деятельность или обратиться за неотложной помощью; несущественно связаны с сокращениями кишечника; несущественно уменьшаются при изменении положения тела или подавлении кислотообразования в желудке.
Подтверждающие признаки
Боль может:
— быть связана с тошнотой и рвотой;
— иррадиировать в спину и/или правую подлопаточную область снизу;
— появляться во время пробуждения.
Диагностические критерии функционального билиарного пузырного расстройства
1. Билиарная боль.
2. Отсутствие желчных камней или других патологических структурных изменений.
Подтверждающие признаки
1. Низкая фракция выброса желчного пузыря на сцинтиграфии.
2. Нормальные ферменты печени, билирубин, амилаза/липаза.
Диагностические критерии функционального расстройства билиарного сфинктера Одди
1. Критерий билиарной боли.
2. Повышение ферментов печени или дилатация желчных протоков, но не оба признака.
3. Отсутствие камней в желчных протоках или других структурных аномалий.
Подтверждающие признаки
1. Нормальные уровни амилазы/липазы.
2. Аномальные данные манометрии сфинктера Одди.
3. Отклонения при гепатобилиарной сцинтиграфии.
В Римских критериях IV официальное признание получил синдром перекреста функциональных нарушений (overlap syndrome) — возможность наличия у пациента одновременно нескольких функциональных нарушений и переход их из одной формы в другую. По данным обзора Международной гастроэнтерологической ассоциации, диспепсия отмечается у 42–87 % пациентов с СРК, а почти у половины больных СРК (49 %) выявляются нарушения моторики билиарного тракта, что отражает генерализованный характер двигательных нарушений пищеварительного тракта при функциональных заболеваниях [10]. У больных СРК в сочетании с билиарной дисфункцией более выражен абдоминальный болевой синдром, выше частота и выраженность вегетативной дисфункции, уровня тревожности, выше биохимические показатели, характеризующие холестаз, более значительно снижено качество жизни [4, 8].
При всех видах функциональной боли отмечают нарушение висцеральной моторики и развитие спазмов. Сочетанная патология создает новую клиническую ситуацию, которая требует подбора терапии с исключением полипрагмазии. Лечение рецидивирующих болей в животе направлено на устранение их причины: снятие спазма, нормализацию моторики желудочно-кишечного тракта. Сложность патогенетических механизмов абдоминальной боли определяет и индивидуальный подход при выборе терапии. Несмотря на широкую встречаемость синдрома в педиатрии, в настоящее время отсутствуют эффективные стандарты его лечения. Общепризнана целесообразность системного подхода к терапии, который ориентирован на самые разные звенья патогенеза и включает мероприятия по нормализации режима, характера питания, назначения лекарственных средств с доказанным уровнем преимущества в безопасности и широким спектром терапевтических возможностей. Первой линией терапии при общих симптомах являются спазмолитики [15]. Помимо спазмолитиков, при синдроме перекреста функциональных заболеваний пищеварительного тракта необходимы и психотерапевтические мероприятия, а в сочетании с синдромом функциональной диспепсии — назначение антисекреторных средств, прокинетиков, проведение эрадикационной терапии (при подтверждении инфицирования H.pylori) [2]. Для симптоматической терапии функциональной абдоминальной боли широко используют энтеросорбенты. Биологический смысл адсорбции заключается в том, что, согласно имеющимся данным, энтеросорбенты обладают адсорбционной способностью по отношению к веществам различной молекулярной массы, поэтому адсорбируют бактерии, вирусы и бактериальные токсины. Кроме того, повышают адсорбционную емкость и реализуют обволакивающее действие в отношении слизистой оболочки кишечника. Дополнением к лечению является назначение современных пробиотиков, которые обладают рациональным терапевтическим воздействием практически при всех заболеваниях ЖКТ, изменяющих функциональность микробиоты и кишечного барьера. Своевременное купирование болевого синдрома в детской гастроэнтерологии — задача основная, трудная, и ее решение зависит от интенсивности и продолжительности боли, сопутствующих заболеваний и предшествующего опыта применения спазмолитических препаратов [9]. Учитывая, что основным патофизиологическим механизмом в развитии абдоминальной боли является спазм гладких мышц органов брюшной полости, для купирования абдоминального болевого синдрома в комплексном лечении заболеваний желудочно-кишечного тракта используют релаксанты гладкой мускулатуры, среди которых выделяют следующие группы препаратов:
1. Препараты, воздействующие на этапе проведения нервного импульса/гуморального сигнала (нейротропные спазмолитики): холинолитические средства.
2. Препараты, воздействующие непосредственно на гладкомышечные клетки (миотропные спазмолитики): блокаторы натриевых каналов; блокаторы кальциевых каналов; донаторы оксида азота (нитраты); ингибиторы фосфодиэстеразы.
Физиологические основы нарушения моторики, спастических сокращений связаны с транспортом Ca2+ в клетку посредством блокады натриевых каналов. В настоящее время среди различных групп спазмолитиков при лечении функциональных расстройств пищеварительного тракта отдают предпочтение селективным миотропным спазмолитикам — блокаторам быстрых натриевых каналов клеточной мембраны миоцита (мебеверин). Мебеверин блокирует быстрые натриевые каналы, расположенные на клеточной мембране миоцита, препятствуя поступлению ионов натрия в клетку. Этот механизм приводит к ослаблению сократительной функции гладкомышечного волокна и способствует устранению спазма, но не вызывает гипотонии. В отличие от антихолинергических препаратов мебеверин оказывает селективное действие в отношении гладких мышц пищеварительного тракта [11]. Мебеверин обладает двумя эффектами: 1) блокирует быстрые натриевые каналы клеточной мембраны миоцита, что нарушает процессы поступления натрия в клетку, замедляет процессы деполяризации и прекращает вход кальция в клетку через медленные каналы, в результате чего снижается активность процессов фосфорилирования миозина и ликвидируется спазм мышечного волокна; 2) снижает пополнение внутриклеточных кальциевых депо, что приводит лишь к кратковременному выходу ионов калия из клетки и ее гиперполяризации. Этот механизм предупреждает развитие гипотонии мышечной стенки. Препараты данной группы показаны как для купирования спазма, так и для курсового лечения.
По опубликованным данным метаанализов, спазмолитики, включая мебеверин, имеют клиническую эффективность в лечении ФГИР у взрослых пациентов [12]. Из них мебеверин является оптимальным по эффективности и безопасности [14]. В 2013 г. было проведено рандомизированное двойное слепое плацебо-контролируемое исследование по изучению эффективности и безопасности мебеверина в лечении функциональной абдоминальной боли у детей [16]. Была оценена спазмолитическая эффективность мебеверина при лечении функциональной боли у детей. На основании анализа протоколов выявлен более высокий показатель ответа на лечение с помощью мебеверина. По данным исследования, мебеверин эффективен при лечении функциональной боли. Было рекомендовано дальнейшее исследование с большей выборкой пациентов.
В клинической практике при лечении пациентов с абдоминальной болью заслуживает внимания мебеверина гидрохлорид СПАРК® (ПАО «Фармак»). Препарат СПАРК® выпускается в капсулах; одна капсула содержит мебеверина гидрохлорида 200 мг. Применение мебеверина патогенетически обосновано для купирования хронической абдоминальной боли у взрослых и детей в возрасте от 10 лет. Препарат не оказывает системного действия.
Показания для применения препарата СПАРК® :
— симптоматическое лечение абдоминальной боли, спазмов, расстройств кишечника и чувства дискомфорта при синдроме раздраженного кишечника;
— лечение желудочно-кишечных спазмов вторичного генеза (при хронических заболеваниях).
Изучение эффективности применения мебеверина (СПАРК®) при функциональной абдоминальной боли у детей проводилось на базе гастроэнтерологического отделения детской клинической больницы № 19 г. Харькова. Под нашим наблюдением находилось 44 ребенка в возрасте от 10 до 18 лет с функциональной абдоминальной болью. В структуре функциональной патологии зарегистрированы: функциональная диспепсия — 54,1 %, синдром раздраженного кишечника — 20,8 %, функциональные расстройства билиарного тракта (ФРБТ) — 79,2 %; ФД + ФРБТ — 34,1 %, ФД + СРК — 16 %, ФРБТ + СРК — 8,3 %. Диагноз был верифицирован согласно унифицированным протоколам лечения [17]. Пациенты получали комплексную патогенетическую терапию и селективный спазмолитик СПАРК® по 1 капсуле два раза в день на протяжении семи дней. Оценка болевого синдрома проводилась на момент обращения и ежедневно в течение периода наблюдения. С первых суток приема препарата отмечалась стойкая положительная динамика купирования болевого синдрома (рис. 1).
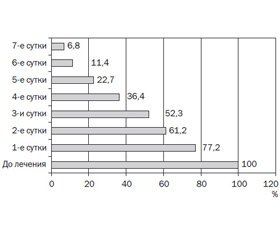
Для оценки интенсивности боли использовалась цифровая рейтинговая шкала боли, где 0 — боли нет, от 1 до 3 баллов — боль незначительная, от 4 до 6 баллов — боль умеренная, от 7 до 9 баллов — боль выраженная и 10 баллов — боль невыносимая. При первичном обращении большинство пациентов (54,1 %) оценивали боль как умеренно выраженную (4–6 баллов); 31,8 % — как выраженную (7–9 баллов) и 14,1 % — как незначительную (1–3 балла). При наблюдаемой тенденции к купированию абдоминальной боли у всех пациентов из группы наблюдения уже с 5-го дня от начала терапии не отмечали абдоминальной боли дети с незначительно выраженной болью, а с 6-го дня — с умеренно выраженной болью. Более длительно, до 7 суток, сохранялась боль у детей с выраженной болью (рис. 2).
Таким образом, абдоминальная боль — одна из наиболее часто встречаемых и сложных проблем в практике врача. Наиболее часто она возникает при функциональных расстройствах желудочно-кишечного тракта. Применение селективных миотропных спазмолитиков (мебеверин) для купирования абдоминальной боли патогенетически обосновано. Полученные результаты показали эффективность препарата СПАРК® при лечении функциональной абдоминальной боли у детей. Побочных эффектов и аллергических реакций при приеме препарата не отмечалось. Мебеверин (СПАРК®) может быть препаратом выбора и рекомендован при абдоминальной боли у взрослых и детей в возрасте от 10 лет.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
1. Яковенко Э.П. Абдоминальный болевой синдром: оптимальный подход к выбору лекарственного препарата / Э.П. Яковенко, Н.А. Агафонова // Сучасна гастроентерологія. — 2009. — № 1 (45). — С. 99-107.
2. Pharmacological treatments for functional nausea and functional dyspepsia in children: a systematic review / P.D. Browne, S.C.J. Nagelkerke, F.S. van Etten-Jamaludin [et al.] // Expert. Rev. Clin. Pharmacol. — 2018. — Vol. 11, № 12. — P. 1195-1208. doi: 10.1080/17512433.2018.1540298.
3. Chronic abdominal pain in children / American Academy of Pediatrics Subcommittee on Chronic Abdominal Pain; North American Society for Pediatric Gastroenterology Hepatology, and Nutrition // Pediatrics. — 2005. — Vol. 115, № 3. — P. e370-381.
4. Population-based study on the epidemiology of functional gastrointestinal disorders in young children / A. Chogle, C.A. Velasco-Benitez, I.J. Koppen [et al.] // J. Pediatr. — 2016. — Vol. 179. — P. 139-143.e1. doi: 10.1016/j.jpeds.2016.08.095.
5. Корниенко Е.А. Боли в животе у детей. Дифференциальный диагноз и алгоритмы лечения / Е.А. Корниенко // Русский медицинский журнал. — 2005. — Т. 13, № 18. — С. 1197-1201.
6. Современные подходы к лечению функциональной диспепсии в детском возрасте / А.А. Нижевич, Д.С. Валеева, В.У. Сатаев [и др.] // Вопросы детской диетологии. — 2017. — Т. 15, № 3. — С. 5-11. doi: 10.20953/1727-5784-2017-3-5-11.
7. Шутова Е.В. Оптимизация диагностики ранней стадии желчнокаменной болезни у детей / Е.В. Шутова, О.Ю. Белоусова, Н.В. Павленко // Современная педиатрия. — 2015. — № 2 (66). — С. 88-91. doi: 10.15574/SP.2015.65.88.
8. Урсова Н.И. Тактика педиатра при абдоминальной боли у детей / Н.И. Урсова // Медицинский совет. — 2017. — № 9. — С. 80-84.
9. Reust C.E. Recurrent abdominal pain in children / C.E. Reust, A. Williams // Am. Fam. Physician. — 2018. — Vol. 97, № 12. — P. 785-793.
10. Drossman D.A. Rome IV-Functional GI Disorders: Disorders of Gut-Brain Interaction / D.A. Drossman, W.L. Hasler // Gastroenterology. — 2016. — Vol. 150, № 6. — P. 1257-1261. doi: 10.1053/j.gastro.2016.03.035.
11. The pediatric RomeIVcriteria: what's new? / I.J. Koppen, S. Nurko, M. Saps [et al.] // Expert Rev. Gastroenterol. Hepatol. — 2017. — Vol. 11, № 3. — P. 193-201. doi: 10.1080/17474124.2017.1282820.
12. Childhood Functional Gastrointestinal Disorders: Child/Adolescent / J.S.Hyams, Di C. Lorenzo, M. Saps [et al.] // Gastroenterology. — 2016. — Vol. 150, № 6. — P. 1456-1468. doi: https://doi.org/10.1053/j.gastro.2016.02.015.
13. Chronic abdominal pain in irritable bowel syndrome — current and future therapies / A. Zielińska, M. Sałaga, M. Włodarczyk, J. Fichna // Expert Rev. Clin. Pharmacol. — 2018. — Vol. 11, № 7. — P. 729-739. doi: 10.1080/17512433.2018.1494571.
14. World Gastroenterology Organisation Global Guidelines Irritable Bowel Syndrome: A Global Perspective Update September 2015 / E.M. Quigley, M. Fried, K.A. Gwee [et al.] // J. Clin. Gastroenterol. — 2016. — Vol. 50, № 9. — P. 704-713. doi: 10.1097/MCG.0000000000000653.
15. Effect of ntispasmodic agents, alone or in combination, in the treatment of Irritable Bowel Syndrome: systematic review and meta-analysis / M.A. Martínez-Vázquez, G. Vázquez-Elizondo, J.A. González-González [et al.] // Rev. Gastroenterol. Mex. — 2012. — Vol. 77, № 2. — P. 82-90. doi: 10.1016/j.rgmx.2012.04.002.
16. Mebeverine for pediatric functional abdominal pain: a randomized, placebo-controlled trial / Z. Pourmoghaddas, H. Saneian, H. Roohafza, A. Gholamrezaei // Biomed. Res. Int. — 2014. — P. 191026. doi: 10.1155/2014/191026.
17. Уніфіковані клінічні протоколи медичної допомоги дітям із захворюваннями органів травлення [Електронний ресурс]: Наказ № 59 від 29.01.2013 // Міністерство охорони здоров’я України: офіційний веб-сайт. — Режим доступа: http://www.moz.gov.ua/docfiles/dod59_2_2013.pdf.

/14-1.jpg)