Журнал «Здоровье ребенка» Том 14, №4, 2019
Вернуться к номеру
Частота виявлення алергічних реакцій на харчові продукти у дітей з атопічним дерматитом та патологією травного тракту
Авторы: Крючко Т.О., Бубир Л.М., Несіна І.М., Ткаченко О.Я.
Українська медична стоматологічна академія, м. Полтава, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Актуальність. Протягом останніх років у світі відзначається тенденція до неухильного зростання частоти побічних реакцій при вживанні продуктів харчування. Тому на сучасному етапі вивчення поширеності основних причинних факторів формування харчової гіперчутливості залишається актуальним завданням для дослідників. Мета: дослідити спектр найбільш причинно-значимих продуктів харчування у дітей Полтавського регіону, які мали в анамнезі небажані алергічні реакції на їжу. Матеріали та методи. В дослідженні взяли участь 242 дитини віком від 6 до 15 років, які в анамнезі мали відомості про наявність побічних реакцій при вживанні продуктів харчування. До основної групи було включено 128 пацієнтів із запальними захворюваннями верхніх відділів шлунково-кишкового тракту, а групу порівняння становили 114 дітей з атопічним дерматитом. Виявлення частоти алергічних реакцій на вживання харчових продуктів проводилося на підставі анкетування, даних алергологічного анамнезу та на підставі шкірних прик-тестів із харчовими, епідермальними, побутовими та пилковими алергенами. Результати. Доведено, що значимо підвищували ризик розвитку шкірної та гастроінтестинальної алергії в обстежених дітей спадкова обтяженість щодо алергічних захворювань по лінії матері; недотримання матерями обстежених дітей гіпоалергенного харчування під час вагітності; раннє змішане й штучне вигодовування та порушення введення прикорму. За даними анкетування та шкірних алергологічних проб, більш високий рівень харчової сенсибілізації був виявлений у дітей основної групи. Встановлено, що розвиток небажаних реакцій, незалежно від шкірних або гастроінтестинальних проявів, найчастіше спостерігався на фоні вживання коров’ячого молока, яєць та риби. Висновки. Отже, проведені дослідження дозволили встановити пріоритетні фактори ризику формування харчової гіперчутливості у дітей та виявити найбільш етіологічно значимі продукти харчування, що можуть провокувати розвиток алергічних та гастроентерологічних захворювань.
Актуальность. В последние годы в мире отмечается тенденция к неуклонному росту частоты побочных реакций при употреблении продуктов питания. Поэтому на современном этапе изучение распространенности основных причинных факторов формирования пищевой гиперчувствительности остается актуальной задачей для исследователей. Цель: исследовать спектр наиболее причинно-значимых продуктов питания у детей Полтавского региона, которые имели в анамнезе нежелательные аллергические реакции на пищу. Материалы и методы. В исследовании приняли участие 242 ребенка в возрасте от 6 до 15 лет, у которых в анамнезе были сведения о наличии побочных реакций при употреблении продуктов питания. В основную группу включены 128 пациентов с воспалительными заболеваниями верхних отделов желудочно-кишечного тракта, а группу сравнения составили 114 детей с атопическим дерматитом. Выявление частоты аллергических реакций на употребление пищевых продуктов проводилось на основании анкетирования, данных аллергологического анамнеза и кожных прик-тестов с пищевыми, эпидермальными, бытовыми и пыльцевыми аллергенами. Результаты. Доказано, что значимо повышали риск развития кожной и гастроинтестинальной аллергии у обследованных детей наследственная отягощенность по аллергическим заболеваниям по линии матери; несоблюдение матерями обследованных детей гипоаллергенного питания во время беременности; раннее смешанное и искусственное вскармливание и нарушение введения прикорма. По данным анкетирования и кожных аллергологических проб, более высокий уровень пищевой сенсибилизации обнаружен у детей основной группы. Установлено, что развитие нежелательных реакций, независимо от кожных или гастроинтестинальных проявлений, чаще всего наблюдалось на фоне употребления коровьего молока, яиц и рыбы. Выводы. Проведенные исследования позволили установить приоритетные факторы риска формирования пищевой гиперчувствительности у детей и выявить наиболее этиологически значимые продукты питания, которые могут провоцировать развитие аллергических и гастроэнтерологических заболеваний.
Background. In recent years, there has been a worldwide tendency to steady increase in the incidence of adverse reactions caused by food. Therefore, at the present stage, the investigation of the prevalence of the main causative factors of the development of food hypersensitivity is still a challenging task for researchers. The purpose was to study the range of food products, which are the most likely allergy-causing for children of the Poltava region, who had a history of unwanted allergic reactions to food. Materials and methods. The study involved 242 children aged from 6 to 15 years, who had a history about adverse reactions caused by food. The basic group included 128 patients with inflammatory diseases of the upper gastrointestinal tract; the comparison group involved 114 children with atopic dermatitis. The detection of the frequency of allergic reactions to food was investigated by using a questionnaire, allergic anamnesis and findings obtained by skin prick tests with food, epidermal, household and pollen allergens. Results. The study has demonstrated that the factors significantly increasing risks of skin and gastrointestinal allergies in the examined children are as following: maternal hereditary burden of allergic diseases; non-compliance in pregnancy, when mothers of examined children neglected to stick to the hypoallergenic diet; early mixed and bottle feeding and improper introducing of solid food. The findings obtained by questionnaire and skin allergic tests demonstrated a higher level of food sensitization in the children of the basic group. It has been also found out that the development of adverse reactions, regardless of skin or gastrointestinal manifestations, is the most often observed when taking cow’s milk, eggs and fish. Conclusions. Thus, the conducted studies have contributed in finding out main risk factors for the development of food hypersensitivity in children and in identifying the most etiologically significant food products that can provoke the development of allergic and gastroenterological diseases.
діти; харчова алергія; харчова гіперчутливість; причинно-значимі алергени; атопія
дети; пищевая алергия; пищевая гиперчувствительность; причинно-значимые аллергены; атопия
children; food allergy; food hypersensitivity; causative allergens; atopy
Вступ
Протягом останніх років у світі відзначається тенденція до неухильного зростання частоти побічних реакцій при вживанні продуктів харчування [1, 2]. Оскільки клінічні прояви даних реакцій схожі й відрізняються лише за патогенетичними механізмами формування, лікарям клінічної практики досить складно диференціювати харчову непереносимість (ХН) від справжньої харчової алергії (ХА). Саме тому сього–дні існує велика різниця між поширеністю харчової гіперчутливості (ХГЧ) та підтвердженими наявними алергічними реакціями на їжу. На підставі численних оглядів літератури харчова непереносимість, або харчова гіперчутливість, трактується у вигляді змінених патологічних імунологічно-неопосередкованих реакцій на харчові інгредієнти, тоді як харчова алергія залишається незмінним упродовж багатьох років поняттям, що характеризує харчову непереносимість, обумовлену участю імунологічних механізмів (IgЕ-залежних, IgЕ-незалежних (клітинно-опосередкованих) та змішаних реакцій). Діагноз базується на розвитку гастроінтестинальних, шкірних та респіраторних симптомів після вживання причинно-значимого продукту, відповідних змін, отриманих під час лабораторно-інструментальних обстежень, зникненні цих симптомів із початком елімінаційної дієти та на основі позитивного пробного тесту з провокуючим продуктом.
Загальновідомо, що від проявів харчової алергії страждає близько 2,5 % населення всієї планети, проте дані про поширеність у різних країнах світу значно різняться й коливаються в діапазоні від 1 до 10 % [3]. За даними багатьох науковців, поширеність різних форм ХА в Україні становить близько 5–8 % на 100 000 дитячого населення. Згідно з інформацією, ХА виявляється у 10 % дітей і 2 % дорослих, у 0,4–30 % пацієнтів різного віку, у 0,1–50 % населення європейських країн і Росії [4], а також серед 5–50 % пацієнтів із захворюваннями шлунково-кишкового тракту (ШКТ) і/або гепатобіліарної системи [5]. За даними Л.В. Лусс (2004), у 30–40 % дітей і 20 % дорослих загострення атопічного дерматиту пов’язані з ХА.
Аналіз вітчизняних та зарубіжних літературних джерел вже вкотре підтверджує неоднозначність даних щодо поширення харчової алергії серед дитячого та дорослого населення в різних регіонах світу. Відсутність єдиної бази ускладнює розробку стандартизованих підходів до діагностики та лікування пацієнтів із гіперчутливістю до харчових продуктів. Тому метою нашої роботи стало дослідження спектра найбільш причинно-значимих продуктів харчування у дітей Полтавського регіону, які мали в анамнезі небажані алергічні реакції на їжу.
Матеріали та методи
Під час дослідження та роботи з медичною документацією за 2016–2018 рр. був проведений ретроспективний аналіз 1834 історій хвороби пацієнтів алергологічного та гастроентерологічного профілю, які перебували на стаціонарному лікуванні у Полтавській обласній дитячій клінічній лікарні. На першому етапі нашого дослідження було відібрано 242 дитини віком від 6 до 15 років, які в анамнезі мали відомості про наявність побічних реакцій при вживанні продуктів харчування. Наступним кроком, за умови наявності інформованої згоди від батьків обстежених дітей, стало проведення анкетування на підставі міжнародного опитувальника Allergoscope, що дозволило виділити ряд продуктів, які спричиняли гастроінтестинальні та/або шкірні симптоми харчової алергії. Виявлення частоти алергічних реакцій на вживання харчових продуктів проводилося також на підставі аналізу харчового щоденника та шкірних прик-тестів із харчовими, епідермальними, побутовими та пилковими алергенами. Відповідно до основних симптомів захворювання та клінічного діагнозу відбувся розподіл пацієнтів на 2 групи. До 1-ї (основної) групи було включено 128 дітей із запальними захворюваннями верхніх відділів шлунково-кишкового тракту (ШКТ), а 2-гу групу (порівняння) становили 114 дітей з атопічним дерматитом. У 3-тю групу (контрольну) увійшли 46 здорових дітей. Верифікація діагнозів проводилася на підставі відповідних клінічних протоколів.
Результати та обговорення
Серед загального числа обстежених пацієнтів усіх трьох груп виявлено, що основну частку становили хлопчики (60,4 %), однак в основній групі діти за статтю розподілялися порівну, тоді як у 2-й групі було майже вдвічі більше хлопчиків.
Порівняльна характеристика обтяженої щодо алергологічної патології спадковості має вагоме значення для виявлення груп ризику та подальшої первинної профілактики алергічних захворювань, оскільки відомо, що наявність атопії в одного з родичів першої лінії (батька або матері) збільшує ризик формування алергологічної патології у дітей на 50 %, тоді як в обох батьків — аж на 70 % [6]. Аналіз генеалогічних зв’язків показав, що серед обстежених дітей більше половини мали обтяжену з атопії спадковість. Так, у 57,8 % дітей 1-ї та 70,2 % 2-ї групи матері мали ту чи іншу алергологічну патологію, що вірогідно частіше порівняно з групою здорових дітей (р < 0,01). Найбільш високий рівень алергічної захворюваності виявлено в групі порівняння у сибсів пробанда (37,1 %), нижче — у дітей основної групи та вірогідно нижче — у здорових дітей. Клінічні симптоми алергії на продукти харчування у найближчих родичів частіше виявлялися у дітей 2-ї групи та незначно менше — у пацієнтів 1-ї групи порівняно з групою контролю. Прослідковано зв’язок між наявністю харчової сенсибілізації у матерів та гіперчутливістю до тих же продуктів у 67 % дітей. Проведено аналіз спадкової схильності хронічної патології травного тракту по батьківській лінії серед дітей основної групи, що свідчить про достатньо високий відсоток (64,8 %) обтяженості щодо цих захворювань порівняно з іншими групами (р < 0,05).
Ускладнений перебіг вагітності та пологів у декілька разів збільшує ризик розвитку атопії у дітей. Тому під час вивчення акушерсько-гінекологічного анамнезу необхідно приділяти належну увагу виявленню та запобіганню факторам, які можуть призвести до порушення внутрішньоутробного розвитку плода та формування сенсибілізації. Під час аналізу анкетних даних матерів обстежених дітей було отримано ряд анте- та інтранатальних факторів ризику розвитку атопічних захворювань, та харчової алергії зокрема. На підставі результатів дослідження нами встановлено, що значно частіше матері дітей контрольної групи в порівнянні з матерями дітей 1-ї та 2-ї груп дотримувалися дієтичного гіпоалергенного харчування (84,8 % обстежених 3-ї групи проти 32 % 1-ї та 28,9 % 2-ї групи; р < 0,01) та гіпоалергенного побуту (76,1 % проти 28,1 та 20,8 % відповідно; р < 0,05). У групах спостереження виявлено, що у 42,2 % дітей основної групи мав місце факт прийому лікарських засобів (антибактеріальних, противірусних та нестероїдних протизапальних засобів). У нашій роботі показаний вплив паління більше ніж у третини матерів дітей з атопічним дерматитом. Отже, патологічний перебіг вагітності може супроводжуватися розвитком несприятливих факторів, зокрема підвищеною проникністю фетоплацентарного бар’єра для інфекційних та алергічних агентів, що має пряму залежність при формуванні внутрішньоутробної сенсибілізації. Більше половини матерів обстежених дітей (55,2 %) мали обтяжений акушерський анамнез. Серед патологічного перебігу пологів найбільш часто спостерігалися передчасні та стрімкі пологи, слабкість пологової діяльності та кесарів розтин. Однак найбільш доказовий вплив мали лише пологи шляхом кесаревого розтину, які у матерів дітей основної групи зустрічалися в 7,4 раза, а у 2-й групі — в 3,7 раза частіше порівняно з контрольною групою. За результатами порівняльного аналізу анте- та інтранатальних чинників нами не знайдено вірогідних відмінностей між такими факторами, як перенесені матір’ю під час вагітності вірусні інфекції, анемія вагітних, передчасне вилиття навколоплідних вод та передчасне відшарування плаценти.
Одним із провідних факторів формування харчової алергії у дітей як раннього, так і старшого віку є характер вигодовування на 1-му році життя. Встановлено, що діти основної групи в 2,5 раза, а діти 2-ї групи в 1,5 раза частіше знаходилися на ранньому змішаному вигодовуванні порівняно з групою здорових дітей. Окрім того, майже половина пацієнтів (49,2 %) із захворюваннями ШКТ та третина обстежених групи порівняння (43,2 %) перебували на ранньому штучному вигодовуванні. Слід зазначити, що у дітей контрольної групи в 3 рази частіше мало місце природне грудне вигодовування, причому тривалість його була до 12-місячного віку у 80,4 % дітей. Проведений аналіз отриманих результатів збігається з думкою більшості експертів [7, 8] та свідчить про перевагу грудного вигодовування як одного з профілактично-значимих чинників, які попереджують розвиток атопічних захворювань, у тому числі харчової алергії у дітей. Аналіз анамнестичних даних виявив факт раннього введення прикорму до 6 місяців у дітей 2-ї групи як один із тригерних факторів розвитку сенсибілізації в дитячому віці. Слід зауважити, що у 72,3 % дітей із харчовою гіперчутливістю першим продуктом прикорму було фруктове пюре, введення якого супроводжувалося дебютом гастроінтестинальної алергії та атопічного дерматиту у 18,8 та 21,9 % дітей 1-ї та 2-ї груп.
Отже, порівняльна оцінка факторів ризику дала змогу виділити основні параметри, що статистично значимо підвищували ризик розвитку харчової алергії в обстежених дітей. Встановлено, що до найбільш значимих тригерних чинників розвитку атопії належать: обтяжена спадковість до алергологічних захворювань по лінії матері; недотримання матерями обстежених дітей гіпоалергенного харчування під час вагітності; ускладнені шляхом кесаревого розтину пологи. Аналізуючи характер харчування дітей, ми довели негативний вплив на формування сенсибілізації до харчових продуктів раннього змішаного та штучного вигодовування, неправильного та несвоєчасного введення прикорму.
Оцінка алергологічного статусу у досліджуваних групах ґрунтувалася на підставі аналізу даних анкетування, харчового щоденника, шкірних прик-тестів із харчовими, епідермальними, побутовими та пилковими алергенами. Згідно з отриманими результатами, за даними анкетування та шкірних алергологічних проб, які відображено в табл. 1, виявлено, що у дітей основної групи (74,2 %) значно частіше зустрічалася підвищена чутливість до харчових алергенів, причому клінічно більше ніж у 82 % випадків вона проявлялася у вигляді гастроінтестинальних розладів (абдомінальний біль, нудота, блювання, печія, дисфагія, регургітація).
Отже, гастроінтестинальні прояви є неспецифічними для харчової алергії, однак за наявності таких скарг у дітей та за відсутності зникнення даних проявів на фоні протокольної терапії потрібно пам’ятати про можливість формування гастроінтестинальної алергії. У дітей групи порівняння гіперчутливість до харчових алергенів була нижчою й поєднувалася з переважною сенсибілізацією до побутових (56,1 %) та епідермальних (61,4 %) алергенів. Такі дані є свідченням того, що у дітей перших трьох років життя прояви алергії на харчові продукти виявляються у вигляді ураження шкіри та знаходять своє відображення у діагнозі «атопічний дерматит», що збігається з думкою інших науковців [9]. У подальшому відбувається вікова еволюція атопії з розширенням спектра сенсибілізації до аероалергенів. Окрім того, прослідковується формування харчової толерантності, яка у дітей старшого віку може трансформуватися під масками шлунково-кишкових захворювань, що має також відображення у працях експертів [10]. Полівалентна сенсибілізація зустрічалася у більше ніж третини дітей 2-ї групи, що зумовлено коморбідністю алергологічної патології у цієї категорії пацієнтів. Свідченням того в низці випадків є поєднання атопічного дерматиту з бронхіальною астмою та алергічним ринітом.
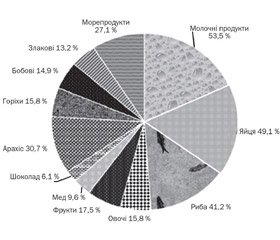
На підставі вивчення харчового анамнезу за даними анкетування (рис. 1) виділено продукти, при прийомі яких найбільш часто реєструвалися небажані побічні реакції на їжу. У пацієнтів із захворюваннями ШКТ частіше за все розвиток ХГЧ спостерігався при вживанні коров’ячого молока (42,2 %), курячих яєць (38,3 %), риби (34,4 %), бобових (25 %, найчастіше через сою) та майже однаковою мірою — фруктів (28,1 %) та овочів (26,6 %). Більшість дітей з атопічним дерматитом, як і обстежені основної групи, мали в анамнезі алергічні реакції у вигляді шкірних симптомів на фоні вживання молочних продуктів, яєць та риби, проте їх відрізняла наявність у спектрі харчової сенсибілізації таких причинно-значимих продуктів, як арахіс (30,7 %) та морепродукти (молюски і ракоподібні; 27,1 %). Відсутність злаків у перших рядах харчової сенсибілізації можна пояснити формуванням толерантності в ранні вікові періоди. Наявність шоколаду в спектрі алергенів свідчить про ХН без залучення імунологічних механізмів.
За результатами шкірного алерготестування, результати якого наведені на рис. 2, ми отримали дещо відмінні дані у досліджуваних групах, проте вони суттєво не відрізнялися від даних анкетування.
У більшості дітей обох груп найчастіше виявляли позитивні проби до алергенів жовтка (75 % дітей 1-ї групи та 80,7 % дітей 2-ї групи), білка курячого яйця (65,6 і 71,9 % відповідно), казеїну коров’ячого молока (75 % проти 84,2 % дітей 2-ї групи) та до морської і річної риби (хека, коропа). Вони мали майже рівнозначні відсоткові значення. Дітей основної групи відрізняла сенсибілізація до овочів, фруктів та бобових. Так, позитивні проби на буряк, томати, мандарини, малину, сою були виявлені у 39,8, 46,0, 70,3, 58,6 та 45,3 % дітей із патологією ШКТ проти 20,2, 31,6, 60,5, 35,0 та 21,9 % дітей групи порівняння. Особливістю дітей з атопічним дерматитом стало незначне превалювання у них позитивних проб до злакових продуктів (вівсяної крупи, гречаної та житньої муки). Отже, за даними, отриманими під час дослідження, можна назвати основні причинно-значимі продукти, при вживанні яких розвиваються небажані побічні реакції, і серед них провідне місце у дітей із патологією травної системи займають коров’яче молоко, яйця та риба. Ця інформація збігається з результатами досліджень як вітчизняних, так і зарубіжних дослідників і знаходить відображення у їхніх наукових –працях.
Висновки
Відповідно до проведених досліджень встановлено пріоритетні фактори ризику, що лежать в основі формування харчової гіперчутливості у дітей і є пусковими механізмами розвитку шкірних та гастроінтестинальних проявів, виявлено найбільш етіологічно значимі продукти харчування, що можуть провокувати розвиток алергічних та гастроентерологічних захворювань.
Доведено, що значимо підвищували ризик розвитку шкірної та гастроінтестинальної алергії в обстежених дітей: спадкова обтяженість щодо алергічних захворювань по лінії матері; недотримання матерями обстежених дітей гіпоалергенного харчування під час вагітності; ускладнені шляхом кесаревого розтину пологи; раннє змішане й штучне вигодовування та порушення введення прикорму.
За даними анкетування та шкірних алергологічних проб, більш високий рівень харчової сенсибілізації був виявлений у групі дітей із запальними захворюваннями шлунково-кишкового тракту (74,2 %). Тому, у разі відсутності ефекту від стандартної протокольної терапії, слід розширювати діагностичний пошук для диференційної діагностики гастроінтестинальної алергії та виключення еозинофільного запалення.
У дітей основної групи в 2,6 раза частіше спостерігалася полівалентна сенсибілізація з перевагою аероалергенів, у той час як гіперчутливість до харчових алергенів була суттєво нижчою.
До основних причинно-значимих продуктів, при вживанні яких у дітей із патологією травної системи розвиваються небажані побічні реакції, незалежно від шкірних або гастроінтестинальних проявів, відносять: коров’яче молоко, яйця, рибу, бобові, фрукти та овочі, а для дітей з атопічним дерматитом, окрім перших трьох вищенаведених алергенних продуктів, характерною є харчова сенсибілізація на фоні прийому морепродуктів, арахісу та злаків.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
1. Muraro A. et al. EAACI food allergy and anaphylaxis guidelines. Primary prevention of food allergy. Allergy. 2014. 69(5). 590-601.
2. Кайдашев И.П. Краткий обзор побочных реакций на пищевые продукты. Клінічна імунологія. Алергологія. Інфектологія. 2018. 1. 5-12.
3. Miles E.A., Calder P.C. Maternal diet and its influence on the development of allergic disease. Clin. Exp. Allergy. 2014. 45. 63-74. doi: 10.1111/cea.12453.
4. Макарова С.Г., Намазова-Баранова Л.С., Вишнева Е.А. и др. Актуальные вопросы диагностики пищевой аллергии в педиатрической практике. Вестник Российской академии медицинских наук. 2015. 1. 41-46.
5. Зайков С.В. Харчова непереносимість і харчова алергія у дітей. Дитячий лікар. 2011. 3. 38-45.
6. Sicherer S.H., Allen K., Lack G. et al. Critical Issues in Food Allergy: A National Academies Consensus Report. Pediatrics, 2017 July 24 [Epub. ahead of print].
7. Ткаченко О.Я. Пищевая аллергия у детей как ключевое звено в реализации атопии. Неонатологія, хірургія та перинатальна медицина. 2014. IV. 1(11). 106-113.
8. Munblit D., Boix-Amorós A., Boyle R.J. et al. Human milk and allergic diseases: Unsolved puzzle. Nutrients. 2017 submitted.
9. Kryuchko T.O., Nesina I.M., Tkachenkо O.Ya. Diagnostic algorithm and peculiarities of monito ring for infants with disorders of the gastrointestinal tract. Wiadomości Lekarskie. 2017. LXX. 2. II. 275-282.
10. Абатуров А.Е., Дитятковский В.А., Науменко Н.В. и др. Ассоциация между атопическими и неатопическими аллергическими болезнями у детей. Медичні перспективи. 2018. 1-1. URL: https://cyberleninka.ru/article/n/assotsiatsiya-mezhdu-atopicheskimi-i-neatopicheskimi-allergicheskimi-boleznyami-u-detey (дата обращения: 23.05.2019).

/10-1.jpg)
/11-1.jpg)
/12-1.jpg)