Журнал «Боль. Суставы. Позвоночник» Том 9, №3, 2019
Вернуться к номеру
Методы визуализации дефектов вертлужной впадины при диспластическом коксартрозе
Авторы: Олейник А.Е., Зуб Т.А.
Государственное учреждение «Днепропетровская медицинская академия Министерства здравоохранения Украины», г. Днепр, Украина
Рубрики: Ревматология, Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Актуальність. Залежно від напрямку зміщення головки стегнової кістки коксартроз можна поділити на центральну та суперлатеральну форми; у другому випадку основною причиною є диспластичні зміни суглобових кінців кісток, що формують кульшовий суглоб. Наявні класифікації диспластичного коксартрозу мають описовий характер і оцінюють вибірково або форму кульшової западини, або відстань, на яку головка стегнової кістки зміщується в краніальному напрямку, але жодна з них не враховує дефекти кульшової западини, викликані дисплазію, або їх вплив на результати оперативного лікування. Мета дослідження — оцінити рентгенантропометричні показники кульшової западини при диспластичному коксартрозі з наступною візуалізацією дефектів, що визначають результати ендопротезування кульшового суглоба. Матеріали та методи. Виконано аналіз основних рентгенантропометричних показників кульшової западини 201 кульшового суглоба з ознаками диспластичного коксартрозу та 70 здорових кульшових суглобів без ознак дисплазії. Вивчено показники ширини, глибини, товщини дна кульшової западини, індекс кульшової западини (відношення глибини до ширини), її інклінацію й обсяг диспластичного дефекту. Статистичний аналіз містив розрахунки середніх, відносних величин, медіани, квартилів, непараметричних критеріїв Манна — Уїтні, Крускала — Уолліса з медіанним тестом, непараметричної кореляції Кендалла. Різницю між порівнюваними величинами вважали статистично значущою за умови р < 0,05. Результати. Після статистичної обробки визначено, що при дисплазії кульшової западини (типи А–С за N.S. Eftekhar) показники змінюються лінійно. Були виділені пари показників, що пов’язані між собою. Так, збільшення ширини кульшової западини відбувається одночасно зі збільшенням її інклінації, але збільшення останньої є більш істотним. Товщина дна та глибина кульшової западини, навпаки, мають зворотню кореляцію. Побудовано діаграму, що візуалізує зміни кульшової западини при диспластичному коксартрозі, а також таблицю сполучення, що дозволяє скласти формулу кульшової западини для будь-якого типу диспластичної деформації. Окремо розглянуте поняття диспластичного дефекту кульшової западини. Частота його поширеності та розміри залежать від різниці між положенням центру ротації головки стегнової кістки при диспластичному коксартрозі та центру обертання кульшового суглоба в нормі. Висновки. Деформації кульшового суглоба при диспластичному коксартрозі відображають труднощі, що виникають перед хірургом у процесі передопераційного планування й виконання ендопротезування кульшового суглоба. Проте розуміння патоморфології цього захворювання дозволяє вирішити низку проблем, що пов’язані з хірургічною технікою імплантації, наприклад, поглиблення дна кульшової западини за рахунок дозованої резекції чи визначення потреби у кістковій пластиці диспластичного дефекту, необхідність виконання додаткових методів обстеження при підготовці пацієнтів цієї категорії до операції.
Актуальность. В зависимости от направления смещения головки бедренной кости коксартроз можно разделить на центральную и суперлатеральную формы; во втором случае основной причиной являются диспластические изменения суставных концов костей, формирующих тазобедренный сустав. Имеющиеся классификации диспластического коксартроза имеют описательный характер и оценивают избирательно либо контур вертлужной впадины, либо величину проксимального смещения головки бедренной кости, но ни одна из них не учитывает дефекты вертлужной впадины, вызванные дисплазией, и их влияние на результаты оперативного лечения. Цель исследования — оценить рентгенантропометрические параметры вертлужной впадины при диспластическом коксартрозе с последующей визуализацией дефектов, которые определяют результаты эндопротезирования тазобедренного сустава. Материалы и методы. Был проведен анализ основных рентгенантропометрических показателей вертлужной впадины 201 тазобедренного сустава с признаками диспластического коксартроза и 70 здоровых тазобедренных суставов без признаков дисплазии. Изучены показатели ширины, глубины, толщины дна вертлужной впадины, индекс вертлужной впадины (отношение глубины к ширине), ее инклинация и объем диспластического дефекта. Статистический анализ включал расчеты средних, относительных величин, медианы, квартилей, непараметрических критериев Манна — Уитни, Крускала — Уоллиса с медианным тестом, непараметрической корреляции Кендалла. Различия между сравниваемыми величинами считали статистически значимыми при р < 0,05. Результаты. После статистической обработки установлено, что при дисплазии вертлужной впадины (типы А–С по N.S. Eftekhar) изменение ее показателей происходит линейно. При этом были выделены пары показателей, связанных между собой. Так, увеличение ширины вертлужной впадины происходит одновременно с увеличением ее инклинации, но при этом инклинация изменяется более существенно. Толщина дна и глубина вертлужной впадины, наоборот, имеют обратную корреляцию. Произведено построение диаграммы, визуализирующей изменения вертлужной впадины при диспластическом коксартрозе, а также таблицы сопряжения, которая позволяет составить формулу вертлужной впадины для любого типа диспластической деформации. Отдельно рассмотрено понятие диспластического дефекта вертлужной впадины. Частота его встречаемости и размеры отражают разницу между положением центра вращения головки бедренной кости при диспластическом коксартрозе и центром вращения тазобедренного сустава в норме. Выводы. Деформации вертлужной впадины при диспластическом коксартрозе отражают сложности, которые возникают перед хирургом в процессе предоперационного планирования и выполнения операции эндопротезирования тазобедренного сустава. Однако понимание патоморфологии данного заболевания позволяет решить ряд проблем, связанных с хирургической техникой выполнения имплантации, например, углубление дна вертлужной впадины за счет дозированной резекции или определение потребности в костной пластике диспластического дефекта, необходимость выполнения дополнительных методов обследования при подготовке пациентов этой категории к операции.
Background. There is an opinion that according to the displacement of the femoral head, hip arthritis may be divided into central and superolateral forms; the latter is usually caused by the dysplastic changes of the hip joint. The extant classifications of the developmental dysplasia of the hip mostly describe either an acetabular contour or the cranial distance at which the femoral head becomes displaced. However, none of them takes into account dysplastic defects of the acetabulum or their influence on the results of the surgery. The purpose of the study was to evaluate the roentgen-anthropometric parameters of the dysplastic acetabulum and visualize the defects, affecting the outcomes of the total hip arthroplasty. Materials and methods. The roentgen-anthropometric analysis of 201 dysplastic hips and 70 normal hips acetabula was performed. We’ve studied the acetabular width, depth, thickness of the acetabular bottom, acetabular index and inclination and volume of the acetabular dysplastic defect. Statistical analysis included mean, relative values, median, quartiles, nonparametric Mann-Whitney and Kruskal-Wallis criterion with median-test, nonparametric Kendall correlation. The difference between values was considered significant if p < 0.05. Results. On performing statistical analysis, we found out that in types A-C by Eftekhar classification, the acetabular parameters were changing linearly. Some of them were combined in pairs. For example, the acetabular width increase was accompanied by an inclination increase; however, inclination increased more significantly. The bottom thickness and acetabular depth had an inverse correlation. The diagram for visualization of the changing parameters was drawn, and a pairing table was built. The latter allows creating a formula for any dysplastic acetabulum. A concept of the dysplastic defect was considered separately. Its prevalence rate and linear sizes represent the difference between the location of the rotation center of the femoral head in case of dysplastic hip arthritis and rotation center of the normal hip joint. Conclusions. Deformations of the acetabulum in the developmental dysplasia of the hip reflect the difficulties the surgeon faces during the preoperative planning and implantation. However, understanding of the pathomorphology of this process helps to solve some problems associated with implantation technique, e.g. bottom resection or required bone grafting of the dysplastic defect, and need for an additional preoperative examination in the patients.
диспластичний коксартроз; кульшова западина; площинна рентгенантропометрія; ендопротезування кульшового суглоба
диспластический коксартроз; вертлужная впадина; плоскостная рентгенантропометрия; эндопротезирование тазобедренного сустава
dysplastic hip arthritis; acetabulum; plane roentgen-anthropometry; hip arthroplasty
Введение
Современной медицине присущи элементы глобализации при подходе к вопросам систематизации патологических состояний, при этом отмечается тенденция к синтетическим процессам в вопросах диагностики и лечения. Так, появились понятия хронической болезни вен, хронической обструктивной болезни легких и т.п. [1, 2]. Не являются исключением и заболевания суставов. Существует мнение, что коксартроз следует разделять на суперлатеральную и центральную формы в зависимости от направления смещения головки бедренной кости [3]. К каждой из них могут приводить разные причины, но конечный результат заболевания, а именно деформации суставных концов костей, схожи для каждой из этих двух форм как по сути, так и по форме их клинического проявления.
Основной причиной развития суперлатерального артроза является дисплазия тазобедренного сустава, которая детерминирует развитие диспластического коксартроза (ДК), представляющего собой дегенеративно-дистрофическое заболевание, при котором развивающаяся деформация суставных концов костей проявляется в формировании дефектов стенок вертлужной впадины (ВВ) и изменении шеечно-диафизарного угла и/или антеверсии шейки бедренной кости [4, 5]. Сегодня используется несколько классификаций диспластического коксартроза [6–9], которые применимы при эндопротезировании тазобедренного сустава. Так, классификация по Crowe больше подходит для определения степени краниального смещения головки бедра и, соответственно, учитывает сложности имплантации и необходимые манипуляции для низведения центра вращения искусственного сустава. Классификации Hartofilakidis и Eftekhar отражают морфологические изменения вертлужной впадины, при этом последняя включает 4 стадии и описывает деформацию вертлужной впадины несколько более детально [10].
При существующем разнообразии подходов к классификации диспластического коксартроза они не отвечают исходным параметрам изменения вертлужной впадины с позиции последующего эндопротезирования, несмотря на то, что описывают изменения морфологии вертлужной впадины при ДК [4, 11, 12]. Поэтому сегодня актуальной остается разработка интегральных методов оценки состояния вертлужной впадины для того, чтобы сравнивать полученные результаты и интерпретировать предшествующие изменения дефектов ВВ на результаты имплантации и обеспечение долго–временной стабильности вертлужного компонента и тотального эндопротеза в целом.
Цель работы — оценить рентгенантропометрические параметры вертлужной впадины при диспластическом коксартрозе с последующей визуализацией дефектов, которые определяют результаты эндопротезирования тазобедренного сустава.
Материалы и методы
Нами изучены рентгенантропометрические параметры вертлужной впадины 201 тазобедренного сустава с признаками ДК (88 % суставов принадлежат женщинам). В качестве контрольной группы изучены 70 здоровых тазобедренных суставов пациентов с односторонним коксартрозом недиспластического генеза (86 % принадлежат женщинам). Всем пациентам основной группы было выполнено эндопротезирование пораженных тазобедренных суставов. Для разделения пациентов основной группы на подгруппы использовали классификацию N.S. Eftekhar [7]: тип А — 68 суставов, тип В — 58, тип С — 63 и тип D — 12 суставов.
Проводился анализ параметров вертлужной впадины по обзорным рентгенограммам таза с маркерами увеличения. По своей сути, основные рентгенантропометрические параметры, изменения которых описывают диспластическую деформацию ВВ, отражают конечный этап развития суперлатерального коксартроза. Общеизвестно, что при ДК вертлужная впадина уплощается, дно ее утолщено, верхний край скошен за счет контакта с децентрированной головкой бедренной кости [4, 13]. Таким образом, среди рентгенантропометрических параметров, описывающих приведенные выше изменения, выделены следующие.
Ширина вертлужной впадины — линия, соединяющая наиболее краниальную и каудальную точки ВВ без учета оссификата, заполняющего ее нижние отделы в случае, когда головка бедренной кости находится в состоянии подвывиха. Закономерно, что ширина ВВ, измеренная на обзорной рентгенограмме, при ДК не соответствует размеру имплантируемого вертлужного компонента. Однако, с точки зрения морфологии суперлатерального артроза, этот размер очень важен.
Инклинация вертлужной впадины — угол между шириной ВВ и горизонтальной линией, проведенной через нижние границы фигуры слезы с обеих сторон (горизонтальная чресслезная линия).
Глубина вертлужной впадины — отрезок перпендикуляра, восстановленного к середине ширины ВВ и заключенного между точкой своего начала и дном ВВ. С позиции эндопротезирования вертлужной впадины при помощи обычного полусферического имплантата в соответствии с законами геометрии этот показатель будет увеличиваться на 1 мм при увеличении диаметра чашки на 2 мм, что обычно соответствует одному размеру.
Толщина дна вертлужной впадины — отрезок того же перпендикуляра, заключенный между дном ВВ и внутренней кортикальной пластинкой безымянной кости. Понятие толщины дна включает толщину оссификата, заполняющего дно ВВ в ответ на отсутствие в ней полусферической головки бедренной кости.
Индекс вертлужной впадины — интегральный показатель, отражающий сферичность ВВ, рассчитывается как отношение глубины ВВ к ширине, выражен в долях от 1.
Позиционирование вертлужного компонента эндопротеза с восстановлением центра вращения тазобедренного сустава при предоперационном планировании при ДК приводит к появлению диспластического дефекта ВВ — участка, который ограничен снизу верхней поверхностью чашки эндопротеза, медиально — склерозированным верхним краем деформированной ВВ. Латеральной стенки дефект не имеет. Следует заметить, что само выделение и объем дефекта ВВ зависят от положения, в котором имплантируется чашка эндопротеза [14]. В литературе есть указания, что при определенной величине диспластического дефекта вертлужной впадины либо невозможно добиться первичной стабильности чашки эндопротеза, либо нарушение ее стабильности происходит в отдаленном периоде [15, 16]. Таким образом, диспластический дефект должен быть заполнен костнопластическим материалом. Объем диспластического дефекта и, соответственно, пластического материала, необходимого для его заполнения, рассчитывался по формуле на этапе предоперационного планирования оптимальной установки чашки эндопротеза после измерения необходимых параметров [17].
Статистический анализ полученных данных проводился с использованием методов биометрического анализа, реализованных в пакетах лицензионных программ Microsoft Excel 2003® и Statistica v. 6.1 (Statsoft Inc., США) (серийный номер AGAR 909 E415822FA). Определяли среднее арифметическое (М), стандартное отклонение (SD) для данных c нормальным распределением, медиану (Ме), 25-й и 75-й квартили — для данных, не имеющих нормального распределения. В зависимости от типа данных, закона распределения, парного или множественного сравнения для несвязанных групп использовались критерий Стьюдента и непараметрические критерии Манна — Уитни, Крускала — Уоллиса и медианный тест, непараметрический метод корреляции Кендалла. Разницу между сравниваемыми величинами считали статистически значимой при р < 0,05.
Результаты и обсуждение
Результаты статистической обработки полученных данных приведены в табл. 1.
Нормальная вертлужная впадина имеет форму, близкую к полусферической (индекс ВВ 0,47 ± 0,04), что является анатомическим обоснованием для имплантации полусферических запрессовываемых чашек при идиопатическом коксартрозе. Также следует отметить, что средние линейные размеры нормальной ВВ относительно невелики, что объясняет наиболее частое использование чашек диаметром 50–56 мм [18]. Использование наименьшего подходящего типоразмера вертлужного компонента позволяет максимально сохранить костную ткань и ее трабекулярную структуру в зоне имплантации [15, 19].
При ДК форма вертлужной впадины изменяется. Ширина ВВ увеличивается от типа А к типу С (выявлена достоверная прямая корреляционная связь, р ≤ 0,05), что можно объяснить краниальным смещением головки бедренной кости. В детском и подростковом возрасте до закрытия зон роста «крыша» ВВ отклоняется от эксцентричного давления головки бедра. Во взрослом возрасте за счет избыточного давления «крыша» ВВ может разрушаться. Отдельно стоит тип D, представляющий собой полный вывих головки бедра, когда впадина и головка формируются независимо друг от друга. При типе D ширина ВВ очень мала.
За счет разрушения «крыши» ВВ и смещения крайней верхней точки вертлужной впадины вверх медиально увеличивается угол ее инклинации. Причем инклинация ВВ достоверно отличается для нормальной и диспластической впадины уже при типе А.
Глубина ВВ уменьшается при увеличении степени ДК по N.S. Eftekhar, а толщина дна, наоборот, увеличивается (выявлены соответственно обратная и прямая достоверные корреляционные связи для типов А–С, р ≤ 0,05).
Индекс ВВ также уменьшается от типа А к типу С. Но при типе D его значение увеличивается. Таким образом, вертлужная впадина, которая никогда не содержала головку бедренной кости, имеет более сферическую форму, чем впадина при типе С ДК.
На основании полученных средних величин ширины, глубины, инклинации и толщины дна вертлужной впадины мы создали двухмерную модель ее формы при ДК, представленную на рис. 1, 2, для всех типов по классификации N.S. Eftekhar.
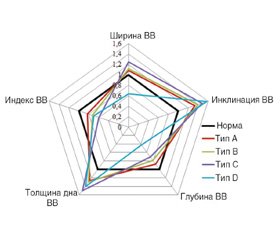
Однако на приведенных иллюстрациях визуально типы деформации ВВ отличаются незначительно. Поэтому было принято решение определить процентное соотношение нормальных и измененных параметров. При этом параметры вертлужной впадины в норме приняты за 1, а параметры при ДК выражены в долях от 1. Для визуализации полученного результата была построена лепестковая диаграмма, на каждом из пяти лучей которой изображен один из изучаемых показателей (рис. 3).
Как уже говорилось ранее, увеличение ширины и угла инклинации ВВ связано с одним и тем же процессом скашивания и разрушения «крыши» вертлужной впадины. Можно было бы ожидать, что величины будут изменяться одинаково. Однако при типе А увеличение ширины ВВ до 1,08 от нормы сопровождается увеличением инклинации вертлужной впадины сразу в 1,33 раза. Для типов В и С разница между отношением показателей к норме остается приблизительно такой же. При типе D выявлена обратная зависимость. Недоразвитие стенок вертлужной впадины приводит к резкому увеличению инклинации на фоне очень малых размеров ширины ВВ.
Что касается толщины дна и глубины ВВ, то эти два показателя также связаны между собой, поскольку являются смежными отрезками одной прямой. Более того, для нормальной вертлужной впадины и типов А, В и С сумма их абсолютных величин практически равна и составляет от 34,3 до 35,9 мм. Соответственно, при уменьшении одного из показателей второй будет увеличиваться. В отношении нормальных показателей более значимо изменяется толщина дна ВВ, которая при типе А составляет уже 1,27 от нормы. Максимальной толщины дно достигает при типе С и составляет 1,5 от нормальной толщины. Глубина вертлужной впадины изменяется менее значимо относительно нормы, что связано с тем, что в норме абсолютное значение этого показателя более чем в 2 раза превышает абсолютное значение толщины дна ВВ. При типе А глубина впадины составляет 0,88 от нормы, при типе С — 0,70. При типе D сумма абсолютных величин указанных показателей составляет всего 26,4 мм, при этом толщина дна ВВ превышает норму в 1,4 раза. Утолщение дна вертлужной впадины при ДК за счет заполнения ее оссификатом является анатомическим обоснованием углубления дна до уровня ложа собственной связки головки бедренной кости. Этот метод успешно используется при имплантации вертлужного компонента эндопротеза. Его крайний вариант, называемый котилопластикой, менее физиологичен, поскольку приводит к излишней медиализации центра вращения эндопротеза и уменьшению натяжения группы мышц, отводящих бедро [20, 21].
Индекс ВВ при типе А уменьшен почти на 20 % по сравнению с нормой. Минимальное его значение наблюдается при типе С, когда он составляет всего 0,6 от нормальной величины. При этом для типа D индекс составляет 0,7 от нормы.
Таким образом, по данным рентгенограмм можно предложить следующие параметры для диспластической деформации вертлужной впадины по N.S. Eftekhar (табл. 2).
Используя данную таблицу, можно описать любую диспластическую вертлужную впадину. Так, формула для описания типа В ДК выглядит следующим образом: увеличение ширины до 10 %, инклинации — на 40 %, толщины дна — на 30 %, уменьшение глубины и индекса ВВ на 20 %. Соответственно, небольшое увеличение ширины впадины существенно не повлияет на положение центра вращения искусственного сустава по вертикали, но увеличенная инклинация требует внимательного позиционирования чашки эндопротеза, чтобы избежать вертикализации [14, 22]. Сферичность вертлужной впадины можно восстановить за счет резекции ее дна.
Формула для описания типа D ДК выглядит следующим образом: уменьшение ширины ВВ на 35 %, увеличение ее инклинации на 60 %, уменьшение глубины на 60 %, увеличение толщины дна на 40 %, уменьшение индекса вертлужной впадины на 30 %. Очевидно, что необходимо рассверливание вертлужной впадины, поскольку даже самый маленький вертлужный компонент имеет большие геометрические размеры. Рассверливание возможно как по ширине, так и по глубине (позволяет утолщенное дно). Недоразвитие стенок вертлужной впадины неизбежно повлечет за собой костную пластику нагружаемой зоны (чаще в области верхнего полюса чашки эндопротеза). Особенно внимательным следует быть с выбором инклинации и антеверсии чашки эндопротеза, поскольку недоразвиты все стенки вертлужной впадины.
Определить соотношение объема диспластического дефекта при ДК с нормой не представляется возможным, поскольку в норме дефект отсутствует (табл. 1, рис. 4).
При типе А дефект выявлен в 57,8 % случаев, при типе В — в 81,8 % случаев, при типе С — в 93,6 % случаев, а при типе D — в 100 % случаев. Полученные данные отражают разницу между положением центра вращения головки бедренной кости при ДК и центром вращения тазобедренного сустава в норме. В литературе существует понятие «восстановление истинного центра вращения» [19, 23, 24], поскольку, несмотря на развитие дисплазии, оптимальным с точки зрения биомеханики является все-таки нормальный центр вращения тазобедренного сустава. Суть восстановления сводится к низведению и оптимальной медиализации центра вращения искусственного сустава при установке чашки эндопротеза [22, 25].
Выводы
1. При прогрессировании дисплазии вертлужной впадины показатели ее деформации изменяются неравномерно, даже если они связаны между собой. Инклинация вертлужной впадины увеличивается более выраженно, чем ширина, при одинаковой степени деформации. Наличие связи между толщиной дна и глубиной ВВ позволяет выполнить углубление дна для нормализации положения центра вращения искусственного тазобедренного сустава.
2. Индекс вертлужной впадины при полном вывихе головки бедренной кости более приближен к норме, чем при типе С ДК.
3. Появление диспластического дефекта вертлужной впадины происходит при восстановлении истинного центра вращения тазобедренного сустава, величина дефекта тем больше, чем краниальнее находилась головка бедренной кости до оперативного вмешательства.
4. Предложенный анализ оценки вертлужной впадины по данным рентгенограмм позволяет описать изменение ВВ с позиции ее дефекта, что влияет на выбор техники имплантации вертлужного компонента.
5. Методика оценки дефектов ВВ при ДК по данным рентгенограмм дает скрининговые наглядные параметры визуализации, которые необходимо уточнять прецизионными методами диагностики, однако без этих параметров невозможно оценить основные направления и тенденции диагностических прецизионных процедур.
Конфликт интересов. Авторы заявляют об отсутствии финансового или любого другого конфликта интересов. Авторы не получали никакого финансового вознаграждения и информируют об отсутствии спонсоров при исследовании «Методы визуализации дефектов вертлужной впадины при диспластическом коксартрозе».
Информация о вкладе каждого автора: Олейник А.Е. — концепция и дизайн исследования, написание текста статьи; Зуб Т.А. — дизайн исследования, сбор и обработка материала, анализ полученных данных, написание текста статьи.
1. Wittens C., Davies A.H., Bækgaard N. et al. Editor’s Choice — Management of Chronic Venous Disease: Clinical Practice Guidelines of the European Society for Vascular Surgery (ESVS). Eur. J. Vasc. Endovasc. Surg. 2015. 49 (6). 678-737. doi: 10.1016/j.ejvs.2015.02.007.
2. Vestbo J., Hurd S.S., Agustí A.G. et al. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease: GOLD executive summary. Am. J. Respir. Crit. Care Med. 2013. 187 (4). 347-365. doi: 10.1164/rccm.201204-0596PP.
3. Ledingham J., Dawson S., Preston B., Milligan G., Doherty M. Radiographic patterns and associations of osteoarthritis of the hip. Ann. Rheum. Dis. 1992 Oct. 51 (10). 1111–1116. PMID: 1444623; PMCID: PMC1012414.
4. Anisimova E.A., Yusupov K.S., Anisimov D.I. Morphology of bone structures of hip joint in normal state and in dysplastic coxarthrosis (Review). Saratov Journal of Medical Scientific Research. 2014. 10 (3). 373-377. (In Russian). http://www.ssmj.ru/system/files/archive/ssmj-2014-3-full.pdf.
5. Postel M. Formes anatomiques des malformations de la hanche. Rev. Chir. Orthop. 1976. 62 (5). 515-518.
6. Crowe J.F., Mani V.J., Ranawat C.S. Total hip replacement in congenital dislocation and dysplasia of the hip. J. Bone Joint Surg. Am. 1979. 61 (1). 15-23. PMID: 365863.
7. Eftekhar N.S. Total hip arthroplasty, 7th edition. St. Louis: Mosby, 1993.
8. Hartofilakidis G., Karachalios T. Total hip arthroplasty for congenital hip disease. J Bone Joint Surg. Am. 2004. Vol. 86 (2). 242-250. PMID: 14960667.
9. Hartofilakidis G., Stamos K., Ioannidis T.T. Low friction arthroplasty for old untreated congenital dislocation of the hip. J. Bone and Joint Surg Br. 1988. 70 (2). 182-186. doi.org/10.1302/0301-620X.70B2.3346284.
10. Loskutov O., Zub T., Loskutov O. On the classification of dysplastic coxarthrosis in adults. Orthopaedics, Traumatology and Prosthetics. 2010. 2. 83-87. (In Russian). doi.org/10.15674/0030-59872010283-87.
11. Sharp I.K. Acetabular dysplasia: The Acetabular Angle. J. Bone Joint Surg. Br. 1961. 43 (2). 268-272. doi.org/10.1302/0301-620X.43B2.268.
12. Oleynik O.Ye., Zub T.O. An integral analysis of the acetabular parameters for the pathomorphological evaluation of dysplastic hip arthritis. Morphologia. 2018. 12 (2). 55-61. (In Russian). https://doi.org/10.26641/1997- 9665.2018.2.55-61.
13. Korzh A.A., Tikhonenkov E.S., Andrianov V.L., Miteleva Z.M., Pozdnikin Y.I. Dysplastic coxarthrosis: Surgical prophylaxis and treatment. Мoscow: Medicine, 1986. 208 p. (In Russian).
14. Loskutov A.E., Oleynik A.E., Zub T.A. The features of deformation in dysplastic hip arthritis from the position of hip replacement. Visnyk of Ortopedics, Traumatology and Prosthetics. 2011. 2. 23-28. (In Russian). https://elibrary.ru/item.asp?id=22770553.
15. Inao S., Matsuno T. Cemented total hip arthroplasty with autogenous acetabular bone grafting for hips with developmental dysplasia in adults: the results at a minimum of ten years. J. Bone Joint Surg. Br. 2000. 82 (3). 375-377. PMID: 10813172.
16. Tikhilov R.M., Shubnyakov I.I., Mazurenko A.V. et al. Experimental substantiation of acetabular component impaction with uncoverage in arthroplasty of patients with severe hip dysplasia. Traumatology and Orthopedics of Russia. 2013. (4). 42-51. (In Russian). https://doi.org/10.21823/2311-2905-2013--4-42-51.
17. Loskutov O.E., Oliynik O.E., Zub T.O. Method of determination for the dysplastic defect volume of the ace–tabulum. Litopys of traumatology and orthopedics. 2012. 1-2. 70-72. (In Ukrainian). http://www.kaftravm.com.ua/images/pdf/litopys_2012.pdf.
18. Zeng Y., Wang Y., Zhu Z., Tang T., Dai K., Qiu S. Differences in acetabular morphology related to side and sex in a Chinese population. J. Anat. 2012 Mar. 220 (3). 256-62. doi: 10.1111/j.1469-7580.2011.01471.x.
19. Della Valle A.G., Padgett D.E., Salvati E.A. Preoperative planning for primary total hip arthroplasty. J. Am. Acad. Orthop. Surg. 2005 Nov. 13 (7). 455-62. PMID: 16272270. https://journals.lww.com/jaaos/Abstract/2005/11000/Preoperative_Planning_for_Primary_Total_Hip.5.aspx.
20. Hartofilakidis G., Stamos K., Karachalios T., Ioannidis T.T., Zacharakis N. Congenital hip disease in adults. classification of acetabular deficiencies and operative treatment with acetabuloplasty combined with total hip arthroplasty. J. Bone Joint Surg. Am. 1996 May. 78 (5). 683-92. doi: 10.2106/00004623-199605000-00007.
21. Dorr L.D., Tawakkol S., Moorthy M., Long W., Wan Z. Medial protrusio technique for placement of a porous-coated, hemispherical acetabular component without cement in a total hip arthroplasty in patients who have acetabular dysplasia. J. Bone Joint Surg. Am. 1999 Jan. 81 (1). 83-92. doi: 10.2106/00004623-199901000-00012.
22. Daines B.K., Dennis D.A. The importance of aceta–bular component position in total hip arthroplasty. Orthop. Clin. North Am. 2012 Nov. 43 (5). e23-34. doi: 10.1016/j.ocl.2012.08.002.
23. Bonnin M.P., Archbold P.H., Basiglini L., Fessy M.H., Beverland D.E. Do we medialise the hip centre of rotation in total hip arthroplasty? influence of acetabular offset and surgical technique. Hip. Int. 2012 Jul-Aug. 22 (4). 371-8. doi: 10.5301/HIP.2012.9350.
24. Schofer M.D., Pressel T., Heyse T.J., Schmitt J., Boudriot U. Radiological determination of the anatomic hip centre from pelvic landmarks. Acta Orthop. Belg. 2010. 76. 479-485. PMID: 20973354.
25. Fukui K., Kaneuji A., Sugimori T., Ichiseki T., Matsumoto T. How far above the true anatomic position can the acetabular cup be placed in total hip arthroplasty? Hip. Int. 2013 Mar-Apr. 23 (2). 129-34. doi: 10.5301/hipint.5000010.

/207-1.jpg)
/208-1.jpg)
/209-1.jpg)