Журнал «Травма» Том 21, №1, 2020
Вернуться к номеру
Маркери порушення параметрів ходьби хворих після ендопротезування кульшового суглоба як наслідок тривалого перебігу остеоартрозу (за даними системи GAITRite)
Авторы: Фіщенко В.О.(1), Браніцький О.Ю.(1), Московко Г.С.(1), Карпінська О.Д.(2)
(1) — Вінницький національний медичний університет ім. М.І. Пирогова, м. Вінниця, Україна
(2) — ДУ «Інститут патології хребта та суглобів ім. проф. М.І. Ситенка НАМН України», м. Харків, Україна
Рубрики: Травматология и ортопедия
Разделы: Справочник специалиста
Версия для печати
Актуальність. Тривалий перебіг дегенеративного процесу призводить до низки анатомічних перетворень у м’язах і суглобах усього скелета: виникнення згинально-привідних контрактур, вкорочення кінцівки, перекосу таза і розвитку дегенеративного сколіозу. Пристосованість хворого до нового способу переміщення формує в нього нову звичку пересування. Операція ендопротезування позбавляє болю, усуває інші вади дегенеративних процесів, але набута нова звичка пересування залишається, хоча і меншою мірою. Клінічний результат операції, підтверджений рентгенографічно, може бути відмінним, але у хворого відмічається легка кульгавість, помітна різниця у довжині кроків і характері переносу стопи при ходьбі. Раннє діагностування цих залишкових патологічних звичок та адекватна фізична реабілітацію дають можливість хворим відновити повноцінність суглобів. Апаратні обстеження мінімізують помилку лікаря, дають можливість отримати цифровий матеріал, за яким можна визначити функціональну спроможність пацієнта. Мета роботи: визначити основні ознаки порушення ходьби після ендопротезування кульшового суглоба у хворих з тривалим перебігом дегенеративних захворювань за даними системи GAITRite. Матеріали та методи. Були обстежені 36 хворих віком від 20 до 73 років з тривалістю хвороби не менше 7 років. Молоді пацієнти (до 35 років — 3 хворі) в анамнезі мали вроджені вади кульшового суглоба з оперативним втручанням. У всіх хворих спостерігали розвинені згинально-привідні контрактури кульшового суглоба від 5° до 15°. Обстеження пацієнтів проводили до та через 6 місяців після операції ендопротезування на пристрої GAITRite (The GAITRite Electronic Walkway, США). Визначали часові та геометричні параметри ходьби хворих. Результати. Проведений аналіз даних показав, що через 6 місяців після ендопротезування кульшового суглоба у хворих відмічається значне покращення параметрів ходьби. Вирівнюється тривалість кроків та їх довжина, але практично в усіх хворих відмічається порушення опори на стопу протезованої кінцівки та не відновлюється до норми розворот стопи, у хворих залишається меншою фаза переносу стопи протезованої кінцівки (Single Support, %), ніж здорової, при цьому фаза опори на здорову (Stance, %) кінцівку не дорівнює фазі переносу стопи. У хворих втрачається плавність ходьби, вони обережніше наступають на стопу протезованої кінцівки, на частку секунди утримуючи її від повної опори. У хворих спостерігається набута звичка зменшення фази опори на повну стопу. За даними аналізу видно, що періоди торкання п’яткою та пальцями збільшуються, а період перекату зменшується. Повністю не відновлюється після ендопротезування розворот стопи. Висновки. Ретельні дослідження свідчать про те, що асиметрія кроків зберігається. Набута звичка неправильної установки стопи, обережність при переносі ваги тіла на стопу хворої ноги, картина переносу стопи в більшості випадків зберігається і після ендопротезування, хоча і значно меншою мірою. Тобто те, що було набуто хворим як пристосувальний механізм при патологічній ходьбі, залишається і після усунення проблем із суглобом. Незначні асиметрії кроків призводять до порушення анатомічних співвідношень в роботі м’язів, зміні їх важелів, через що знову виникає замкнуте коло повільного накопичення патологічних змін в анатомічних структурах організму.
Актуальность. Длительное течение дегенеративного процесса приводит к ряду анатомических преобразований в мышцах и суставах всего скелета: возникновению сгибательно-приводящих контрактур, укорочению конечности, перекосу таза и развитию дегенеративного сколиоза. Приспосабливаемость больного к новому образу перемещения формирует у него новую привычку передвижения. Операция эндопротезирования избавляет от боли, устраняет другие осложнения дегенеративных процессов, но приобретенная новая привычка передвижения остается, хотя и в меньшей степени. Клинический результат операции, подтвержденный рентгенографически, может быть отличным, но у больного отмечается легкая хромота, заметна разница в длине шагов и характере переноса стопы при ходьбе. Раннее диагностирование этих остаточных патологических привычек и адекватная физическая реабилитации позволят больным восстановить полноценность суставов. Аппаратные обследования минимизируют ошибку врача, дадут возможность получить цифровой материал и определить функциональную способность пациента. Цель работы: определить основные признаки нарушения ходьбы после эндопротезирования тазобедренного сустава у больных с длительным течением дегенеративных заболеваний по данным системы GAITRite. Материалы и методы. Было обследовано 36 больных в возрасте от 20 до 73 лет с длительностью болезни не менее 7 лет. Молодые пациенты (до 35 лет — 3 больных) в анамнезе имели врожденные пороки тазобедренного сустава с оперативным вмешательством. У всех больных наблюдали развитые сгибательно-приводящие контрактуры тазобедренного сустава от 5° до 15°. Обследование пациентов проводили до и через 6 месяцев после операции эндопротезирования на устройстве GAITRite (The GAITRite Electronic Walkway, СШA). Определяли временные и геометрические параметры ходьбы больных. Результаты. Проведенный анализ данных показал, что через 6 месяцев после эндопротезирования тазобедренного сустава у больных отмечается значительное улучшение параметров ходьбы. Выравнивается продолжительность шагов и их длина, но практически у всех больных отмечается нарушение опоры на стопу протезированной конечности и не восстанавливается до нормы разворот стопы, у больных остается уменьшенная фаза переноса стопы протезированной конечности (Single Support, %) по сравнению со здоровой, при этом фаза опоры на здоровую (Stance, %) конечность не равна фазе переноса стопы. У больных утрачивается плавность ходьбы, они осторожно наступают на стопу протезированной конечности, на долю секунды удерживая ее от полной опоры. У больных наблюдается приобретенная привычка уменьшения фазы опоры на полную стопу. По данным анализа видно, что периоды касания пяткой и пальцами увеличиваются, а период переката уменьшается. Полностью не восстанавливается после эндопротезирования разворот стопы. Выводы. Тщательные исследования свидетельствуют о том, что асимметрия шагов сохраняется. Приобретена привычка неправильной установки стопы, осторожность при переносе веса тела на стопу больной ноги, картина переноса стопы в большинстве случаев сохраняется и после эндопротезирования, хотя и в значительно меньшей степени. То есть то, что было приобретено больным в качестве приспособительного механизма при патологической ходьбе, остается и после устранения проблем с суставом. Незначительные асимметрии шагов приводят к нарушению анатомических соотношений в работе мышц, изменению их рычагов, из-за чего опять возникает замкнутый круг медленного накопления патологических изменений в анатомических структурах организма.
Background. The long course of the degenerative process leads to some anatomical transformations in the muscles and joints of the entire skeleton: the appearance of flexion-causing contractures, shortening of the limb, pelvic distortion and the development of degenerative scoliosis. The patient’s adaptability to a new image forms his new habit of movement. The hip arthroplasty relieves pain, eliminates other complications of degenerative processes, but a new habit of movement remains, although to a lesser extent. The clinical result, confirmed by X-ray diffraction, may be excellent, but a patient has a slight lameness, a noticeable difference in the length of steps and in transferring the foot when walking. Early diagnosis of these residual pathological habits and adequate physical rehabilitation will allow patients to restore the full volume of the joints. Hardware examinations minimize the doctor’s error, make it possible to obtain digital material and determine the patient’s functional ability. The purpose of the work is to determine the main markers of gait disorders after hip replacement in patients with a long course of degenerative diseases according to the GAITRite system. Materials and methods. We examined 36 patients aged 20 to 73 years with a disease duration of at least 7 years. Young patients (up to 35 years — 3 patients) had a history of congenital malformations of the hip joint with surgery. In all patients, developed flexion-causing contractures of the hip joint from 5° to 15° were observed. Patients were examined before and 6 months after the hip arthroplasty. The research was conducted on a GAITRite device (The GAITRite Electronic Walkway, USA). The temporal and geometrical parameters of patients’ walking were determined. Results. An analysis of the data showed that 6 months after hip replacement, patients showed a significant improvement in walking parameters. The duration of the steps and their length are levelled, but almost all patients have a violation of the support on the foot of the prosthetic limb and the foot is not restored to normal, a patient has a reduced phase of the transfer of the foot of the prosthetic limb (Single Support, %) compared to a healthy one, while phase of reliance on a healthy (Stance, %) limb is not equal to the phase of foot transferring. Patients lose the smoothness of walking, they carefully step on the foot of the prosthetic limb, keeping it from full support for a split second. Patients have acquired the habit of reducing the phase of support on the full foot. The analysis results make it clear that the periods of touching the heel and fingers increase, and the period of the roll decreases. U-turn of the foot is not completely restored after arthroplasty. Conclusions. Careful research suggests that the asymmetry of steps persists. The acquired habit of improper installation of the foot, caution when transferring body weight to the foot of a sore foot, the picture of foot transfer in most cases persists after hip arthroplasty, although to a much lesser extent. That is, that was acquired by a patient as an adaptive mechanism during pathological walking, remains after the elimination of problems with the joints. Slight asymmetries of the steps lead to a violation of the anatomical relationships in the work of the muscles, a change in their levers, which again causes a vicious circle of slow accumulation of pathological changes in the anatomical structures of the body.
остеоартроз; ходьба; ендопротезування; кульшовий суглоб
остеоартроз; ходьба; эндопротезирование; тазобедренный сустав
osteoarthrosis; walking; arthroplasty; hip joint
Вступ
Остеоартроз (ОА) кульшового суглоба є дуже поширеною дегенеративною патологією опорно-рухового апарату та зустрічається в популяції у 10–20 % випадків. Коксартроз довго вважали хворобою середнього та старечого віку, але в останні десятиріччя дегенеративні захворювання суглобів значно помолодшали, і вже не рідкість діагностування ОА кульшових суглобів у досить молодих людей, причиною якого є не тільки дегенеративні захворювання, але й руйнування структур суглоба через, наприклад, травму, чи наслідки вродженої вади суглобів [1, 2].
Дегенеративні захворювання не піддаються лікуванню, можливе тільки гальмування процесу різними лікувальними процедурами, тому ендопротезування є, на жаль, у більшості випадків єдиним способом позбавлення пацієнта болю та повернення до активного життя. І якщо у розвинених країнах операція ендопротезування проводиться на ранніх стадіях (іноді — при ІІ стадії) остеоартрозу [3, 4], то в Україні багато хворих вимушені доволі довго терпіти, проходячи консервативне лікування, яке, звичайно, не здатне їх вилікувати, а тільки відстрочити повне руйнування суглоба. Це пов’язано з багатьма причинами: і психологічний фактор страху перед операцією, і доволі висока ціна ендопротезів, і відносно низький рівень охоплення населення медичною допомогою високого рівня [5, 6].
Тривалий перебіг дегенеративного процесу, який супроводжується больовим синдромом, обмежує активність хворих, призводить до низки анатомічних перетворень у м’язах і суглобах усього скелета: виникнення згинально-привідних контрактур, вкорочення кінцівки як внаслідок контрактури, так і через втрату головкою кульшового суглоба сферичності, перекосу таза і розвитку дегенеративного сколіозу [7, 8]. Пристосованість хворого до нового способу переміщення формує в нього нову звичку ходьби, стояння, сидіння, підйому сходами тощо [9]. Операція ендопротезування позбавляє болю, усуває контрактури у суглобах, здатна вирівняти довжину кінцівок, але, на жаль, набута нова звичка пересування залишається, хоча і меншою мірою. Клінічний результат операції, підтверджений рентгенографічно, може бути відмінним, але у хворого відмічається легка кульгавість, помітна різниця у довжині кроків та характері переносу стопи при ходьбі. Раннє діагностування цих залишкових патологічних звичок і адекватна фізична реабілітацію дають можливість хворим відновити повноцінність суглобів [10, 11].
Апаратні обстеження є запорукою стандартизації оцінки стану хворих, які мінімізують помилку лікаря, дають можливість отримати цифровий матеріал, за яким можна визначити функціональну спроможність пацієнта [12]. Одним з таких досліджень є система GAITRite, призначення якої — оцінка параметрів ходьби людини [13].
Мета роботи: визначити основні ознаки порушення ходьби після ендопротезування кульшового суглоба у хворих з тривалим перебігом дегенеративних захворювань за даними системи GAITRite.
Матеріали та методи
Були обстежені 36 хворих віком від 20 до 73 років. До 50 років — 8, віком 50–70 років — 23, старше 70 — 5 хворих. Усі хворі спостерігалися у медзакладах з приводу дегенеративних захворювань кульшового суглоба не менше 7 років. Молоді пацієнти (до 35 років — 3 хворі) в анамнезі мали вроджені вади кульшового суглоба з оперативним втручанням. У всіх хворих спостерігали розвинені згинально-привідні контрактури кульшового суглоба від 5° до 15°. Розподіл хворих за віком та величиною контрактур не проводили. Три пацієнти користувалися при ходьбі палицею.
Обстеження пацієнтів проводили до та через 6 місяців після операції ендопротезування на пристрої GAITRite (The GAITRite Electronic Walkway, США) на кафедрі нервових хвороб Вінницького національного медичного університету ім. М.І. Пирогова.
Визначали часові та геометричні параметри ходьби хворих.
Отримані клінічні дані обстеження хворих були оброблені статистично, розраховували середнє значення (М), його стандартне відхилення (SD) та довірчий інтервал (CI). Для порівняння параметрів хворої та здорової кінцівок, а також періодів до та після лікування застосовували парний Т-тест з вказанням середньої різниці середніх (M ± SD), критичного значення тесту (t) та його статистичної значущості (p). Аналіз даних проводили в пакеті для статистичного аналізу IBM Statistic SPSS 20.0.
Результати
Проведені дослідження стосуються аналізу часових, геометричних параметрів ходьби у хворих до та після ендопротезування кульшового суглоба.
Часові параметри ходьби. Проаналізуємо часові параметри кроків, до яких відносять Step Time та Cait Cycle Time (у протоколі дослідження Cycle Time) (рис. 1).
Step Time (с). Час, який минув від першого контакту однієї ноги до першого контакту протилежної, дорівнює часу перекату стопи однієї кінцівки та одночасно переносу стопи протилежної кінцівки, тобто тривалість одноопорного періоду кроку (рис. 1).
Статичний аналіз виявив широку варіабельність параметра Step Time у хворих, причому як для хворої, так і для здорової кінцівок. Результати дослідження наведені в табл. 1.
У середньому відмічали, що параметр Step Time для хворої кінцівки 0,9 ± 0,3 с у пацієнтів до ендопротезування був більшим, ніж для здорової кінцівки, — 0,6 ± 0,2 с, різниця становила 0,3 ± 0,5 с, але, враховуючи велику варіабельність цього параметра (від 0,1 до 1,4 с), не було підтверджено значущої (р = 0,189) різниці. Через 6 міс. після ендопротезування спостерігали вирівнювання тривалості опори на стопи в середньому до 0,6 ± 0,1 с, отже, і статистичної різниці не відмічали (р = 0,402). Якщо порівнювати результати ендопротезування, то для протезованої кінцівці доведене зменшення в середньому на 0,3 ± 0,3 с тривалості опори на стопу, хоча різниця не досягла статистичної значущості (р = 0,062). Тривалість опори на стопу здорової кінцівки залишилася не зміненою. Внаслідок значного розкиду параметрів Step Time вплив ендопротезування на зміну параметра статистично не значний (r = 0,4).
Сycle Time (с) — це час між першими контактами двох послідовних кроків однієї ноги, тобто тривалість кроку, що включає в себе одноопорну фазу кроку та переніс стопи.
Проведений аналіз цього параметра (табл. 2) показав, що після ендопротезування у хворих значно зменшилася тривалість кроків, причому як протезованою, так і здоровою кінцівками.
У процесі дослідження було визначено, що до лікування середня тривалість кроків у хворих була практично однаковою (р = 0,229), симетричність зберіглася і через 6 міс. після ендопротезування. Але відмічалося значне (р < 0,05) зменшення тривалості кроків, причому симетрично (на 0,22 с).
Проаналізуємо геометричні параметри ходьби хворих. До них відносять Step Length, Stride Length, H-H Base Support.
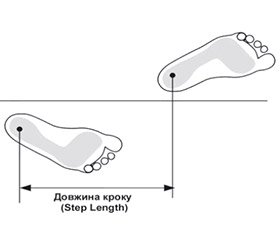
Step Length (см) — вимірюється по довжині доріжки, від центру п’ятки поточного сліду до центру п’ятки попереднього сліду на протилежній стопі. Тобто це довжина кроку однієї ноги, визначає спроможність переносу стопи. Довжина кроку може бути негативною величиною, якщо суб’єкт не зможе перенести центральну точку п’ятки за таку ж точку протилежної стопи (рис. 2).
Результати аналізу цього параметра наведені в табл. 3.
Аналіз довжини кроків виявив, що у хворих на кокс-артроз довжина кроку хворою ногою (44,65 ± 7,86 см) в середньому більша, ніж довжина кроку здоровою (34,18 ± 15,32 см), і хоча через значну варіабельність цього параметра хворих не було визначено статистичної різниці (р = 0,236), треба відмітити, що максимальне значення довжини кроку здоровою кінцівкою (20,71 см), яке зафіксовано при аналізі даних, було помітно меншим, ніж аналогічне при аналізі довжини кроків хворою кінцівкою (38,75 см). Аналіз даних, отриманих при дослідженні пацієнтів через 6 міс. після ендопротезування, показали в середньому вирівнювання довжини кроків до 48–49 см. Виявлено статистично значуще (р = 0,003) збільшення довжини кроку здоровою кінцівкою. Хоча треба відмітити, що у деяких хворих помітно зменшилася довжина кроку як хворою, так і здоровою кінцівками.
Stride Length (см) — відстань по лінії прогресії між точками торкання п’яток двох послідовних слідів однієї стопи. Цей параметр включає в собі довжину стопи та довжину переносу стопи (рис. 3). Результати аналізу цього параметра наведені в табл. 4
Статистичний аналіз не виявив різниці у довжині кроків хворою та здоровою кінцівками ні до лікування (р = 0,566), ні після ендопротезування (р = 0,404), але визначено, що через 6 місяців після операції у хворих статистично значуще (р = 0,028) збільшилася довжина кроків обома ногами. Симетричність кроків обумовлена намаганням хворого зменшити кульгавість через зменшення довжини кроків, біль у суглобі не дає можливість здійснити значний за довжиною крок.
H-H Base of Support or Base Width (H-H база опори, або ширина опори) — відстань від центру сліду до лінії прогресування, оцінює величину відхилення стопи убік (рис. 4).
Результати статистичного аналізу наведені в табл. 5.
Статистичний аналіз цього параметра показав, що у хворих відмічається однакова ширина опори для обох кінцівок, тобто практично її симетричність, причому і до лікування (р = 0,353), і через 6 місяців після ендопротезування кульшового суглоба (р = 0,645). Однак після ендопротезування відмічається помітне зменшення ширини опори в середньому на 2 см, але зменшення не досягло статистичної значущості (р > 0,05).
Single Support (%) — час між останнім контактом поточної стопи до першого контакту стопи цієї ж ноги, тобто час між моментом відриву пальців до контакту п’ятки стопи однієї ноги. Він вимірюється в секундах і виражається у відсотках від часу циклу кроку тієї ж стопи. Визначає частку часу опори протилежної стопи (рис. 5).
Нижче наведені результати проведених статистичних досліджень (табл. 6) щодо параметра Single Support.
За результатами статистичного аналізу було виявлено, що у хворих до лікування час переносу хворої стопи становить в середньому 25,92 ± 13,48 % від тривалості повного кроку цієї кінцівки, тобто майже 75 % часу кроку припадає на опору на хвору кінцівку, у той же час перенос здорової стопи становить в середньому 40,75 ± 7,54 % від тривалості кроку цією кінцівкою, тобто на опору припадає близько 60 %. Для хворої кінцівки було визначено великий розкид значень — від 14 до 35,5 %, у той же час розкид значень для здорової кінцівки значно менший — від 35,4 до 45,0 %, середня різниця становила 14,83 ± 14,42 %. Враховуючи значний розкид даних, не було визначено значущої різниці параметра Single Support між протилежними кінцівками. Через 6 міс. після ендопротезування у хворих відмічалося значне збільшення частки тривалості переносу стопи хворої кінцівки до 36,50 ± 4,26 %, для здорової кінцівки цей параметр практично не змінився — 39,45 ± 2,60 %, і відбувалося поступове вирівнювання параметрів кроків.
Double Support (%) — подвійна підтримка, період, коли обидві ноги знаходяться на підлозі. Початок подвійної опори відмічається від контакту п’ятки однієї стопи до кінця відриву пальців стопи другої ноги, виражається у відсотках від часу циклу ходи для тієї стопи.Результати досліджень наведені в табл. 7.
Результати статистичного аналізу показали, що тривалість подвійної опори у хворих до операції була однаковою для обох кінцівок — в середньому близько 33 %, але відмічали великий розкид значень від 23 до 49 %. Через 6 міс. після ендопротезування відмічалося значне зменшення тривалості подвійної опори в середньому до 24 %, з одночасним зменшення розкиду значень у межах від 20 до 28 %. Усі зміни не набули статистично значущого рівня.
Stance (%) — фаза позиції, чи фаза стопи, — це частина циклу кроку, яка визначається від моменту контакту п’ятки до моменту відриву пальців однієї стопи. Тобто це час перекату стопи. Представляється у відсотка до часу циклу кроку.
Параметр Stance є доволі показовим параметром, за яким можна визначати опороспроможність стоп. Зменшення тривалості опори на стопу може свідчити про наявність дискомфорту чи болю. Результати статистичного аналізу наведено в табл. 8.
У хворих до лікування частка часу, яка припадає на опору стопи хворої кінцівки, становить 59,02 ± 7,76 %, на стопу здорової — 74,20 ± 13,45 %, тобто хворі намагаються зменшити час опори на стопу, і середня різниця досягає 15,18 ± 14,74 %, до того ж є статистично значущою (р = 0,043). Через 6 місяців після ендопротезування у хворих спостерігається вирівнювання частки опори на стопи, але частка опори на стопу протезованої кінцівки залишається у тих же межах — 60,47 ± 2,49 %, але зменшується на 10,60 ± 11,18 % опора на стопу протилежної — 63,60 ± 4,33 %, і різниця становить в середньому 3,13 ± 5,83 %. Зміни, хоча і помітні, але статистично не значущі.
Toe In/Out — кут розвороту стопи, вимірюється в градусах.
Відомо, що природний кут розвороту стопи становить 5–7°. При розвитку патології суглобів нижньої кінцівки одним з адаптаційних механізмів зменшення болю є розворот кінцівки назовні чи, навпаки, всередину. Це залежить від локалізації осередку болю. Порушення рівноваги, яка розвивається внаслідок захворювання, вимагає змінювати природній розворот стопи протилежної кінцівки (рис. 6).
За даними статистичного аналізу було визначено, що у хворих до лікування кут розвороту стопи хворої кінцівки становив в середньому 13,33 ± 6,86° назовні, що значно більше нормального кута, більш того, у деяких хворих відмічали збільшення кута розвороту стопу і здорової кінцівки. Через 6 місяців після ендопротезування кут розвороту стопи протезованої кінцівки практично нормалізувався до 6,83 ± 4,96°, зміни були статистично значуще (р = 0,031). Розворот стопи здорової ноги також зменшився, хоча і в незначних межах (р = 0,465).
Обговорення
Результати проведеного статистичного аналізу показали, через 6 місяців після ендопротезування кульшового суглоба у хворих відмічається значне покращення параметрів ходьби. Вирівнюється тривалість кроків та їх довжина, але практично в усіх хворих відмічається порушення опори на стопу протезованої кінцівки та не відновлюється до норми розворот стопи.
За нашими даними, у хворих залишається меншою фаза переносу стопи протезованої кінцівки (Single Support, %), ніж здорової, при цьому фаза опори на здорову кінцівку не дорівнює фазі переносу стопи. У хворих втрачається плавність ходьби, вони обережніше наступають на стопу протезованої кінцівки, на частку секунди утримуючи її від повної опори на стопу.
Така ж ситуація спостерігається із параметром Stance. У хворих після ендопротезування спостерігається набута звичка зменшення фази опори на повну стопу, враховуючи те, що тривалість подвійної опори (Double Support) (фаза, коли обидві стопи знаходяться на опорі) у хворих однакова, можна передбачити, що зміни відбуваються саме в періоді торкання пальців та у періоді перекату стопи. За даними аналізу стає видно, що періоди торкання п’яткою та пальцями збільшуються, а період перекату зменшується. Зміни незначні, не перевищують 5 % для кожного періоду, але їх накопичення призводять до того, що різниця у фазах ходьби досягає 10–15 %.
Ще один параметр, який не відновлюється після ендопротезування, — це розворот стопи. Дійсно, розворот стопи нормалізується, але залишається збільшеним, а це призводить до зміни кутів важелів роботи м’язів всієї нижньої кінцівки і, як наслідок, до зміни механіки їх роботи.
До чого призводять несиметричності фаз кроків у віддалених періодах — тема окремого дослідження.
Висновки
Операція ендопротезування має покращити якість життя пацієнта, зменшити больові синдроми, усунути різницю у довжині кінцівок та контрактури у суглобах. У більшості випадків так і відбувається. Якщо протезування та післяопераційний період пройшли без ускладнень, у хворих через певний час нормалізується функція ходьби. Але ретельні дослідження свідчать про те, що асиметрія кроків зберігається. Набута звичка неправильної установки стопи, обережність при переносі ваги тіла на стопу хворої ноги, картина переносу стопи в більшості випадків зберігається і після ендопротезування, хоча і значно меншою мірою. Тобто те, що було набуте хворим як пристосувальний механізм при патологічній ходьбі, залишається і після усунення проблем із суглобом. Незначні асиметрії кроків призводять до порушення анатомічних співвідношень в роботі м’язів, зміні їх важелів, через що знову виникає замкнуте коло повільного накопичення патологічних змін в анатомічних структурах організму.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
1. Шапиро К.И. Социально-гигиеническая характеристика больных с заболеваниями тазобедренного сустава. Повреждения и заболевания тазобедренного сустава. Ленинград, 1983. С. 62-64.
2. Khanduja V. Total Hip Arthroplasty in 2017 — Current Concepts and Recent Advances. Indian. J. Orthop. 2017. Vol. 51(4). Р. 357-358. DOI: 10.4103/ortho.IJOrtho_367_17.
3. Wolford M.L., Palso K., Bercovitz A. Hospitalization for Total Hip Replacement Among Inpatients Aged 45 and Over: United States, 2000–2010. NCHS Data Brief. 2015. 186. 1-8. Retrieved fro www.cdc.gov/nchs/data/databriefs/db186.pdf.
4. Гайко Г.В., Поляченко, Ю.В., Рибачук О.І. Стан та перспективи розвитку ендопротезування суглобів в Україні. Вісник ортопедії, травматології та ендопротезування. 2000. Т. 2(27). С. 71-72.
5. Лоскутов А.Е. Эндопротезирование тазобедренного сустава. Днепропетровск: Лира, 2010. С. 344.
6. Фіщенко В.О., Кириченко В.І., Яремин С.Ю., Браніцький О.Ю., Карпінська О.Д Остеоартроз кульшового суглоба. Клінічні та соціальні аспекти захворювання. Аналітичний огляд літератури. Частина I. Травма. 2019. Т. 20.
№ 1. С. 127-134. DOI: 10.22141/1608-1706.1.20.2019.158680.
7. Фіщенко В.О., Браніцький О.Ю., Карпінська О.Д. Біомеханічні особливості ходьби хворих на коксартроз з контрактурами кульшового суглоба. Матеріали науково-практичної конференції з міжнародною участю «Актуальні питання лікування ортопедичної патології та наслідків травм опорно-рухової системи» — ІV Український симпозіум з біомеханіки опорно-рухової системи (19–20 вересня 2019 р.). Дніпро: Ліра, 2019. С. 12-13.
8. Страфун С.С., Фіщенко О.В., Московко Г.С., Карпінська О.Д. Клінічні дослідження параметрів ходьби хворих на коксартроз за даними системи GAITRite. Травма. 2018. Т. 19. № 6. С. 56-61. DOI: 10.22141/1608-1706.6.19.2018.152221.
9. Фіщенко В.О., Браніцький О.Ю., Обейдат Халед, Карпінська О.Д., Карпінський М.Ю. Концептуальна модель розвитку патологічної ходи при тривалому перебігу остеартрозу. Материалы IV Всеукраинской конференции «Актуальные вопросы лечения патологии суставов и эндопротезирования». Запорожье — Приморск, 12–14 сентября, 2019. С. 84-85.
10. Фіщенко В.О., Браніцький О.Ю., Гоцул О.В., Карпінська О.Д. Математичне моделювання ходьби людини при комбінованій контрактурі кульшового суглоба. Травма. 2019. Т. 20. № 4. С. 100-105. DOI: 10.22141/1608-1706.4.20.2019.178752.
11. Фіщенко В.О., Кириченко В.І., Яремин С.Ю., Браніцький О.Ю., Карпінська О.Д. Остеоартроз кульшового суглоба. Технічні засоби діагностики. Аналітичний огляд літератури. Частина II. Травма. 2019. Т. 20. № 2. С. 9-20. DOI: 10.22141/1608-1706.2.20.2019.168015.
12. GAITRite Electronic Walkway Technical Reference Document Number: WI-02-15 Document Filename: WI-02-15 Rev. L 05/06/2013.

/90-1.jpg)
/90-2.jpg)
/91-1.jpg)
/91-2.jpg)
/91-3.jpg)
/92-1.jpg)
/93-1.jpg)
/94-1.jpg)
/94-2.jpg)