Резюме
Мета дослідження: покращення результатів хірургічного лікування багатоплощинних деформацій у дітей зі збереженими зонами росту при рахітичних деформаціях. Матеріали та методи. У ДУ «Інститут травматології та ортопедії НАМН України» з 2013 по 2019 рік проліковані 6 пацієнтів із вітамін-D-залежним (2) і вітамін-D-резистентним (4) рахітом віком від 3 до 9 років із багатоплощинними деформаціями нижніх кінцівок, що значною мірою порушували функцію ходьби й біомеханіку нижніх кінцівок. З метою корекції деформацій нижніх кінцівок у всіх пацієнтів проведені сегментарні корекційні остеотомії кожного із сегментів нижніх кінцівок (24). Фіксація проводилась інтрамедулярним «ростучим» стрижнем, що давав змогу зафіксувати кінцівку після оперативного втручання, не впливаючи в подальшому на ріст дитини. У 2 випадках використовувався запатентований стрижень українського виробництва, у 4 — прототип інтрамедулярного телескопічного стрижня Fassier-Duval. Результати. В оперованих пацієнтів до початку лікування функція ходьби й опори була значно погіршена, після оперативних втручань із застосуванням інтрамедулярних «ростучих» конструкцій відновлено функцію ходьби й опори, усунуті багатоплощинні деформації. Усім пацієнтам проводилось консервативне лікування метаболічних порушень кісткової тканини. В усіх випадках остеотомій отримано зрощення у відповідні терміни, ріст стегнової та великогомілкової кісток у довжину не порушувався, розсування інтрамедулярних конструкцій відбувається задовільно, у жодного пацієнта за період спостереження не було повторних переломів і деформацій довгих кісток нижніх кінцівок, міграції елементів металоконструкцій. Максимальний термін спостереження післяопераційного періоду в наших пацієнтів становив 1,5 року від початку оперативних втручань. Висновки. При хірургічному лікуванні багатоплощинних деформацій нижніх кінцівок ми рекомендуємо використовувати багаторівневі остеотомії з металоостеосинтезом телескопічним інтрамедулярним стрижнем, що дозволяє провести одномоментну корекцію рахітичної деформації і уникнути пошкоджень зони росту.
Цель исследования: улучшение результатов хирургического лечения многоплоскостных деформаций у детей с сохранившимися зонами роста при рахитических деформациях. Материалы и методы. В ГУ «Институт травматологии и ортопедии НАМН Украины» с 2013 по 2019 год пролечено 6 пациентов с витамин-D-зависимым (2) и витамин-D-резистентным (4) рахитом в возрасте от 3 до 9 лет с многоплоскостными деформациями нижних конечностей, в значительной мере нарушающими функцию ходьбы и биомеханику нижних конечностей. С целью коррекции деформаций нижних конечностей у всех пациентов проведены сегментарные коррекционные остеотомии каждого из сегментов нижних конечностей (24). Фиксация проводилась интрамедуллярным «растущим» стержнем, который давал возможность зафиксировать конечность после оперативного вмешательства, не влияя в дальнейшем на рост ребенка. В 2 случаях использовался запатентованный стержень украинского производства, в 4 — прототип интрамедуллярного телескопического стержня Fassier-Duval. Результаты. У оперированных пациентов до начала лечения функция ходьбы и опоры была значительно ухудшена, после оперативных вмешательств с применением интрамедуллярных «растущих» конструкций восстановлена функция ходьбы и опоры, устранены многоплоскостные деформации. Всем пациентам проводилось консервативное лечение метаболических нарушений костной ткани. Во всех случаях остеотомий получено сращение в соответствующие сроки, рост бедренной и большеберцовой костей в длину не нарушался, раздвижение интрамедуллярных конструкций проходит удовлетворительно, ни у одного пациента за период наблюдения не было повторных переломов и деформаций длинных костей нижних конечностей, миграции элементов металлоконструкций. Максимальный срок наблюдения послеоперационного периода у наших пациентов составлял 1,5 года с начала оперативных вмешательств. Выводы. При хирургическом лечении многоплоскостных деформаций нижних конечностей мы рекомендуем использовать многоуровневые остеотомии с металлоостеосинтезом телескопическим интрамедуллярным стержнем, позволяющим провести одномоментную коррекцию рахитической деформации и избежать повреждений зоны роста.
Background. The purpose was to improve the results of surgical treatment for multidimensional deformities in children with open growth plates in rachitic diseases. Materials and methods. In the State Institution “Institute of Traumatology and Orthopedics of the National Academy of Medical Sciences of Ukraine” from 2013 till 2019, we have treated 6 patients aged 3 to 9 years with vitamin D-dependent (2) and vitamin D-resistant (4) rickets with multidimensional deformities of lower limbs that significantly affected gait function and lower limb biomechanics. In order to correct the deformities of the lower extremities, all patients underwent segmental corrective osteotomies of every segment of lower limbs (24). Fixation was performed by an intramedullary telescopic rod, which gave the possibility to fix the limb after surgery, without affecting the further growth of the child. In 2 cases, a patented rod of Ukrainian production was used, in four cases — a prototype of Fassier-Duval intramedullary telescopic rod. Results. In operated patients, walking and support function was significantly impaired prior to treatment, after surgery with the use of intramedullary telescopic rods, the function of gait and support is restored, multidimensional deformities are eliminated. All patients underwent conservative treatment for bone metabolic disorders. In all cases of osteotomy, healing occurred at proper time, the growth of the femur and tibia is not disturbed in length, moving of the intramedullary structures is satisfactory, no patient had recurrent fractures and deformities of the lower extremity long bones during the observation period, no migration of the elements of metal structures was detected. The maximum postoperative follow-up period in our patients was 1.5 years from the start of surgery. Conclusions. In the surgical treatment for multidimensional deformities of the lower extremities, we recommend using multilevel osteotomies with metal osteosynthesis by intramedullary telescopic rod, which allows for a one-time correction of rickets and helps avoid the damage to the growth plate.
Вступ
З огляду на ранню маніфестацію ортопедичної патології в дітей молодшого віку постало питання про можливість хірургічного усування значних багатоплощинних деформацій у хворих із системними захворюваннями скелета. Вітамін-D-залежний і вітамін-D-резистентний рахіт є системними захворюваннями, що супроводжуються значними деформаціями нижніх кінцівок у віці, у якому порушення функціонування зони росту є надто важливим чинником щодо подальшого лікування цих пацієнтів. Тому перед ортопедами постало питання про можливість використання металофіксаторів, що дозволять зафіксувати сегмент на всьому протязі й не зашкодять зоні росту дитини. Прототипом такого фіксатора став телескоп, що здатен видовжуватись, не втрачаючи при цьому міцності своєї конструкції [1–3].
Метою роботи було покращення результатів хірургічного лікування багатоплощинних деформацій у дітей зі збереженими зонами росту при рахітичних деформаціях.
Матеріали та методи
У ДУ «Інститут травматології та ортопедії НАМН україни» з 2013 по 2019 рік проліковані 6 пацієнтів із вітамін-D-залежним (2) і вітамін-D-резистентним (4) рахітом віком від 3 до 9 років із багатоплощинними деформаціями нижніх кінцівок, що значною мірою порушували функцію ходи й біомеханіку нижніх кінцівок. З метою корекції деформацій нижніх кінцівок у всіх пацієнтів проведені сегментарні корекційні остеотомії кожного із сегментів нижніх кінцівок (24). Фіксація проводилась інтрамедулярним «ростучим» стрижнем, який давав змогу зафіксувати кінцівку після оперативного втручання, не впливаючи в подальшому на ріст дитини. «Ростуча» конструкція в проксимальному й дистальному відділах за допомогою спеціальних вусиків утримувалась у зоні росту відповідного сегмента, не пошкоджуючи її. У 2 випадках використовувався запатентований стрижень українського виробництва [1, 2], у 4 — прототип інтрамедулярного телескопічного стрижня Fassier-Duval [3]. Даний спосіб хірургічного лікування є методом вибору в пацієнтів із багатоплощинними деформаціями при рахітоподібних захворюваннях, адже при своєчасній діагностиці в даній групі пацієнтів можна не досягнути таких значних деформацій нижніх кінцівок, і завдяки розробленій нами схемі патогенетично обґрунтованого консервативного лікування [3–5] і сучасним можливостям оперативної корекції діти з ортопедичними проявами рахітоподібних захворювань можуть взагалі не зазнати принижень при соціальній адаптації.
Результати та обговорення
В оперованих пацієнтів до початку лікування функція ходьби й опори була значно погіршена, після оперативних втручань із застосуванням інтрамедулярних конструкцій, що «ростуть», відновлено функцію ходьби й опори, усунуті багатоплощинні деформації. Усім пацієнтам проводилось консервативне лікування метаболічних порушень кісткової тканини. В усіх випадках остеотомій отримано зрощення у відповідні терміни, ріст стегнової і великогомілкової кісток у довжину не порушувався, розсування інтрамедулярних конструкцій відбувається задовільно, у жодного пацієнта за період спостереження не було повторних переломів і деформацій довгих кісток нижніх кінцівок, міграції елементів металоконструкцій. Максимальний термін спостереження післяопераційного періоду в наших пацієнтів становив 1,5 року від початку оперативних втручань.
/26.jpg)
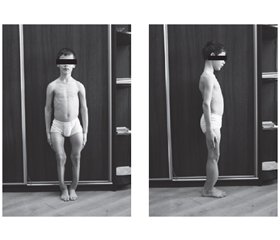
Наводимо клінічний приклад одномоментного виправлення багатоплощинної деформації при вітамін-D-резистентному рахіті в пацієнта К., 9 років (рис. 1). Хворому поетапно з інтервалом 1,5 місяця проведені корекційні остеотомії кісток обох гомілок. Надалі через рік проведена корекція обох стегон. Фіксація проводилась за допомогою «ростучих» інтрамедулярних фіксаторів. Додаткова фіксація в післяопераційному періоді не проводилась (рис. 2а). Реабілітаційні заходи, а саме лікувальна фізкультура, розпочинались після загоєння ран. Через два місяці після початку лікування пацієнт за допомогою милиць розпочав навантаження на нижні кінцівки. Для лікування стегон було використано конструкцію, що поєднує ріст у довжину стегнової кістки й ріст шийки стегнової кістки. Через 18 місяців після оперативного лікування пацієнта поставлено на ноги, багатоплощинні деформації виправлені (рис. 2б).
/27.jpg)
Отже, до переваг застосування «ростучого» інтрамедулярного остеосинтезу при оперативному лікуванні даного контингенту хворих слід віднести можливість одномоментної корекції багатоплощинних деформацій довгих кісток нижніх кінцівок шляхом виконання остеотомій на декількох рівнях, відсутність пошкодження зон росту дитини, надійну фіксацію прооперованого сегмента, суттєве скорочення термінів реабілітації, значне покращення біомеханіки навантаження великих суглобів нижніх кінцівок, як наслідок — профілактику розвитку лоозерівських зон перебудови, остеопорозу й артрозу великих суглобів нижніх кінцівок.
Дані телескопічні стрижні мають низку переваг і недоліків. Основними недоліками ми вважаємо потребу в участі висококваліфікованого хірурга в даній операції, введення блокуючих гвинтів методом «сліпої руки», а також встановлення дистального компонента телескопічної конструкції через колінний суглоб. Пошук кращих «ростучих» металофіксаторів привів нас до використання металофіксаторів, які б дозволяли виконувати багаторівневі різноплощинні остеотомії в наших пацієнтів, а також виконували б функцію більш довготривалого внутрішнього інтрамедулярного протезу, який росте з кісткою, для запобігання повторним осьовим деформаціям. Дуже важливою для хірурга і пацієнта є довговічність фіксації, щоб телескопічна система не потребувала швидкої заміни у зв’язку з малою довжиною однієї із сторін телескопа. Окремо одним з вирішальних факторів у пошуку фіксатора була можливість не замовляти виріб індивідуального призначення, який значно збільшував передопераційну підготовку, а мати під час операції різні типорозміри, які можна було б модифікувати в процесі операції. Отже, пошук конструкцій привів нас до співпраці з іноземними виробниками прототипу телескопічних конструкцій Fassier-Duval, які раніше не були нам доступні, і, на нашу радість, сьогодні ми маємо можливість застосовувати дані конструкції в Україні. Дані телескопічні стрижні широко використовуються при лікуванні деформацій нижніх кінцівок при недосконалому остеогенезі.
Фіксація проводилась інтрамедулярним «ростучим» стрижнем Fassier-Duval, що давав змогу зафіксувати діаметрально протилежні кінці в обох зонах росту, не пошкоджуючи їх. А вирівнювання кривизни без вкорочуючих остеотомій дозволяло компресувати уламки за рахунок власних м’яких тканин. Деротаційні гіпсові шини застосовувались лише при операціях на стегні. З огляду на вік пацієнтів це не було проблемою.
Після проведених 16 оперативних втручань при рахітичних деформаціях (інші операції були проведені при таких захворюваннях, як нейрофіброматоз (3) і недосконалий остеогенез (5)) можна сміливо виконати порівняння металоконструкцій, які «ростуть». На жаль, в Україні немає всього спектра металоконструкцій, подібних до тих, які представлені на світовому ринку, але, як на нашу думку, одна з найбільш достойних пропозицій вже є в арсеналі дитячих ортопедів України.
Тепер наведемо клінічний приклад застосування «ростучої» інтрамедулярної конструкції Fassier-Duval у дитини Г., 5 років, із вітамін-D-залежним рахітом 2-го типу (рис. 3).
/28.jpg)
Батьки дитини віком 3,5 року звернулись до ортопедів зі скаргами на деформацію нижніх кінцівок. Після встановлення правильного діагнозу розпочате консервативне лікування за розробленою нами схемою, дитина отримувала вітамін D у дозі 2000 Од та альфакальцидол — 0,5 мкг. У віці 4,5 року хворому поетапно з інтервалом 2,5 місяця проведені корекційні остеотомії кісток обох гомілок. У подальшому через 3 місяці проведена поетапна корекція обох стегон. Фіксація проводилась за допомогою «ростучих» інтрамедулярних фіксаторів Fassier-Duval. Додаткова фіксація в післяопераційному періоді проводилась після операцій на стегнах. При лікуванні даної групи пацієнтів ми дещо відійшли від догми щодо підходів до оперативного лікування пацієнтів з ортопедичною патологією: «зверху вниз». У процесі лікування стало зрозуміло, що починати лікування багатоплощинних осьових деформацій нижніх кінцівок доцільно з гомілок, що покращує подальші до- та інтраопераційні розрахунки, а також дозволяє без ускладнень застосовувати гіпсову іммобілізацію. Реабілітаційні заходи, а саме статичне скорочення м’язів, розпочиналось на другий-третій день після операції. Термін поетапного лікування становив 12 місяців (рис. 4).
/29.jpg)
Останнім часом у передопераційному плануванні таких не надто легких багаторівневих остеотомій ми почали використовувати 3D-принт (рис. 5), що дало можливість уникнути помилок у хірургічному лікуванні даної патології. Перед операцією проводиться комп’ютерна томографія запланованого на операцію сегмента, потім за допомогою програмного забезпечення і 3D-принтера створюється пластикова модель кістки. Після розрахункових остеотомій дану візуально об’ємну скіаграму можна використовувати інтраопераційно. Поряд із цим з огляду на розмір макета 1 : 1 хірург може підібрати потрібний ряд фіксаторів заздалегідь.
/29_2.jpg)
Отже, до переваг застосування телескопічного інтрамедулярного остеосинтезу при оперативному лікуванні багатоплощинних деформацій у пацієнтів із рахітоподібними захворюваннями, у яких ще не завершений ріст кісток, можемо віднести можливість одномоментної корекції багатоплощинних деформацій довгих кісток нижніх кінцівок шляхом виконання остеотомій на декількох рівнях, надійну фіксацію прооперованого сегмента, відсутність пошкодження зон росту, суттєве скорочення термінів реабілітації, значне покращення біомеханіки навантаження великих суглобів нижніх кінцівок, як наслідок — профілактику розвитку артрозу раннього віку.
Висновки
При хірургічному лікуванні багатоплощинних деформацій нижніх кінцівок ми рекомендуємо використовувати багаторівневі остеотомії з металоостеосинтезом телескопічним інтрамедулярним стрижнем, що дозволяє провести одномоментну корекцію рахітичної деформації та уникнути пошкоджень зони росту.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів і власної фінансової зацікавленості при підготовці даної статті.
Список литературы
1. Гук Ю.М., Марциняк С.М., Зима А.М., Сивак М.Ф., Чеверда А.І., Олійник Ю.В. Пристрій для лікування деформації стегнової кістки при системних захворюваннях скелету у дітей. Патент на корисну модель № 98275 від 27.04.2015. Бюлетень про видачу патенту № 8 від 27.04.2015.
2. Гук Ю.М., Марциняк С.М., Зима А.М., Сивак М.Ф., Чеверда А.І., Олійник Ю.В. Спосіб лікування деформації стегнової кістки при системних захворюваннях скелету у дітей. Патент на корисну модель № 98274 від 27.04.2015. Бюлетень про видачу патенту № 8 від 27.04.2015.
3. Conservative Management of Metabolic Dysfunction in Osseous Tissue among Patients with Vitamin D-Dependent Rickets Type 2 Springer Medizin, J. Mineralstoffwechsel and MuSkuloSkelettale erkrankungen. 2017. Т. 24. № 2. С. 40-45.
4. Martsyniak S.M. Medical Treatment of Bone Metabolism’s Disorders among Patients with Vitamin-D Dependent Rickets Type 1. Annals of Orthopedics and Musculoskeletal Disorders. 2019. Vol. 2. Issue 2. Article 1022.
5. Martsyniak S., Kincha-Polishchuk T. Medical Treatment of Bone Tissue Metabolism Disorders in Patients with Vitamin-D Resistant Rickets Clinical Research in Orthopedics. 2018. Vol. 2. Issue 1. 1000107. URL: https://www.scitechnol.com/peer-review/medical-treatment-of-bone-tissue-metabolism-disorders-in-patients-with-vitamind-resistant-rickets-1VAF.php?article_id=7560.
6. Pat. 6524313 B1 US, A61B 17/72; A61B 17/68; A61B 017/72. Intamedullary nail system / Fassier F., Duval P., Dujovne A.; Assignee Pega Medical (St-Leonard, CA). — No US 09/671,164; filed 28.09.2000; published 25.02.2003.

/26.jpg)
/27.jpg)
/28.jpg)
/29.jpg)
/29_2.jpg)