Резюме
Мета — оптимізація діагностики і тактики лікування в постраждалих дитячого віку з ускладненими черезвиростковими та надвиростковими переломами плечової кістки за допомогою розробленої протокольної схеми надання медичної допомоги постраждалим із черезвиростковими та надвиростковими переломами плечової кістки. Матеріали та методи. В основу нашої роботи покладений ретроспективний аналіз лікування 255 пацієнтів, які лікувались у Львівській міській дитячій лікарні за період 2013–2017 роки. Результати. Аналіз результатів лікування показав, що в першій групі ускладнення відмічались у 21,0 % випадків, а в другій групі — лише в 9,1 %. Серед постраждалих першої групи анатомічні ускладнення відмічались у 38,4 % випадків, а у другій групі їх не було взагалі. Функціональні ускладнення також превалювали в першій групі, що виявлялися майже удвічі частіше, ніж у другій групі. Період стаціонарного лікування в першій групі становив 9,2 ± 0,5 доби, у другій — 6,5 ± 0,4 доби. Висновки. Впровадження уніфікованої протокольної схеми лікування черезвиросткових та надвиросткових переломів плечової кістки в пацієнтів дитячого віку дозволило значно покращити як анатомічні, так і функціональні результати лікування пацієнтів цієї категорії.
Цель — оптимизация диагностики и тактики лечения у пострадавших детского возраста с осложненными чрезмыщелковыми и надмыщелковыми переломами плечевой кости с помощью разработанной протокольной схемы оказания медицинской помощи пострадавшим с чрезмыщелковыми и надмыщелковыми переломами плечевой кости. Материалы и методы. В основу нашей работы положен ретроспективный анализ лечения 255 пациентов, лечившихся в Львовской городской детской больнице за период 2013–2017 годы. Результаты. Анализ результатов лечения показал, что в первой группе осложнения отмечались в 21,0 % случаев, а во второй группе — только в 9,1 %. Среди пострадавших первой группы анатомические осложнения отмечались в 38,4 % случаев, а во второй группе их не было вообще. Функциональные осложнения также превалировали в первой группе, они обнаруживались в два раза чаще, чем во второй группе. Период стационарного лечения в первой группе составил 9,2 ± 0,5 суток, во второй — 6,5 ± 0,4 суток. Выводы. Внедрение унифицированной протокольной схемы лечения чрезмыщелковых и надмыщелковых переломов плечевой кости у пациентов детского возраста позволило значительно улучшить как анатомические, так и функциональные результаты лечения пациентов этой категории.
Background. The purpose was to optimize the diagnosis and treatment in the affected children with complicated transcondylar and supracondylar fractures of the humerus with the help of the developed protocol scheme of providing medical assistance to the patients with transcondylar and supracondylar fractures of the humerus. Materials and methods. The retrospective analysis of the treatment of 255 patients at the Lviv City Children’s Hospital for the period of 2013–2017 is the basis of our work. Results. The analysis of treatment results indicated that in the first group complications were noted in 21.0 % of cases, and in the second group — only in 9.1 %. Among the patients of the first group, anatomical complications were detected in 38.4 % of children, and in the second group they were not present at all. Functional complications also prevailed in the first group, they were found twice as often than in the second group. The period of inpatient treatment in the first group was 9.2 ± 0.5 days, while in the second group it was 6.5 ± 0.4 days. Conclusions. The introduction of a unified protocol for the treatment of transcondylar and supracondylar fractures of the humerus in pediatric patients has significantly improved both the anatomical and functional results of the treatment.
Вступ
Проблема дитячого травматизму є однією з основних у сучасній охороні здоров’я. Так, за даними Все-світньої організації охорони здоров’я, травматизм та насилля є основною причиною смерті дітей у всьому світі. Щорічно у світі від травматизму гине приблизно 1 мільйон дітей у віці до 18 років [1, 7]. Одними з найчастіших пошкоджень дистального кінця плечової кості є черезвиросткові та надвиросткові переломи плечової кістки, що становлять 47,5–80 % від усіх внутрішньосуглобових переломів ділянки ліктьового суглоба в дітей [4]. Серед пошкоджень дистального відділу плечової кістки черезвиросткові і надвиросткові переломи зустрічаються з найбільшою частотою та є однією з найпоширеніших побутових травм у дітей віком від 3 до 12 років [5]. Пошкодження кісткових структур ділянки ліктьового суглоба в дітей, за даними різних дослідників, становлять від 16 до 50 % від усіх переломів кісток або 50–80 % від усіх внутрішньосуглобових травм верхньої кінцівки [3, 6]. Частота переломів дистального відділу плечової кістки в дітей в Україні серед усіх пошкоджень верхньої кінцівки становить 16,2 %, а частота черезвиросткових переломів, що зустрічаються у хворих із пошкодженнями дистального відділу плечової кістки, досягає 68,1 % [2].
На сьогодні існує безліч методів лікування черезвиросткових та надвиросткових переломів плечової кістки в дітей, запропоновано чимало авторських методик, однак серед фахівців досі немає єдиної думки про ступінь і глибину ушкоджень судинно-нервового пучка ділянки ліктьового суглоба. На нашу думку, недостатньо висвітлені питання діагностики, вибору показань до хірургічної ревізії судинно-нервового пучка ліктьової ділянки при даній патології. Вищенаведене спонукало нас до виконання даної роботи.
Метою нашої роботи була оптимізація діагностики і тактики лікування в постраждалих дитячого віку з ускладненими черезвиростковими та надвиростковими переломами плечової кістки за допомогою розробленої протокольної схеми надання медичної допомоги постраждалим із черезвиростковими та надвиростковими переломами плечової кістки.
Матеріали та методи
В основу нашої роботи покладений ретроспективний аналіз лікування 255 пацієнтів, які лікувались у Львівській міській дитячій лікарні за період 2013–2017 роки. Вік постраждалих становив від 0,5 до 18 років. Проведений аналіз необхідного та достатнього обсягу дослідження показав, що таким є масив дослідження 100 постраждалих. Ураховуючи необхідність більш ретельного аналізу та досягнення більш вірогідних результатів, ми проаналізували 255 випадків над- і черезвиросткових переломів плечової кістки в дітей. Пацієнтів чоловічої статі було 174 (68,2 %), а жіночої — 81 (31,8 %). У 212 пацієнтів (83,1 %) був діагностований розгинальний тип перелому, а в 43 пацієнтів (16,9 %) — згинальний тип перелому. Черезвиросткові переломи плеча були діагностовані у 218 випадках, що становило 85,5 % від масиву дослідження. Надвиросткові переломи плеча реєструвались у 37 випадках, що становило 14,5 % від масиву дослідження. Серед постраждалих масиву дослідження превалювали особи вікової категорії 4–8 років, які становили 58,0 % випадків. Для досягнення цілей нашого дослідження масив дослідження був поділений на дві групи: до першої були віднесені постраждалі (131 — 51,4 %), лікування яких відповідало стандартним консервативним й оперативним методикам та які проходили лікування у 2013–2015 роках, а до другої — постраждалі (124 — 48,6 %), лікування яких проводилось згідно із запропонованою та впровадженою нами протокольною схемою надання медичної допомоги постраждалим із черезвиростковими та надвиростковими переломами плечової кістки у 2016–2017 роках.
Результати
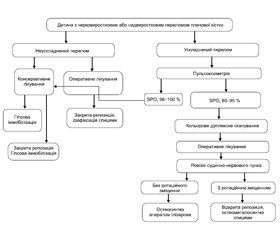
При надходженні постраждалих із переломами дистального метаепіфізу плечової кістки основним завданням ми вважали виявлення тяжкості пошкодження плечової кістки, наявності чи відсутності ускладнень та вибір лікувальної тактики. Після проведення опитування, коли уточнювався анамнез пошкодження, ми здійснювали аналіз механізму травми, з’ясовували час перебування на догоспітальному етапі, наявність й обсяг медичної допомоги. Важливим моментом у медичній допомозі на догоспітальному етапі вважалась наявність чи відсутність транспортної шини. Огляд постраждалих проводився за загальноприйнятим стандартом обстеження травматологічних пацієнтів. На початку визначалось положення кінцівки, що зазвичай було вимушене: передпліччя напівзігнуте, підтримане здоровою кінцівкою з наявним набряком та гемартрозом ділянки враженого ліктьового суглоба. Після надходження в приймальне відділення пацієнтам накладалась адекватна гіпсова іммобілізація, після чого проводили рентгенологічне дослідження за класичною методикою. Обов’язковою була оцінка кольору кисті та пальців, стану пульсації на артеріях передпліччя та чутливості шкіри пальців та долонь. Важливо відмітити, що чіткість клінічної картини даної травми характерна лише в ранньому періоді, і чим більший строк від початку травми, тим більш набряклий буде ліктьовий суглоб, що дещо утруднює діагностику даного виду пошкодження. Показанням до проведення консервативного лікування ми вважали наявність черезвиросткових переломів без зміщення або з допустимим зміщенням та переломів зі зміщенням, які потребували закритої репозиції, однак за відсутністю нервово-судинних ускладнень. У таких випадках ми проводили закриту репозицію з фіксацією перелому гіпсовою пов’язкою. У випадках, коли діагностувались судинно-нервові ускладнення, що найчастіше спостерігались при переломах ІІb–III за Гартландом, а також при виявленні переломовивиху в ліктьовому суглобі нами проводилось хірургічне лікування. Для об’єктивізації виявлення порушень у судинному руслі і периферичних нервів ми використовували ознаки пошкодження нервово-судинного пучка, відсутності пульсації на периферичних артеріях й, особливо, порушення функції кисті.
Усім постраждалим із підозрою на черезвиростковий перелом плечової кістки проводилось комплексне обстеження, основною метою якого було виявлення характеру кісткових пошкоджень та наявних судинно-нервових ускладнень у кінцівках. Вкрай важливим ми вважали точну репозицію і надійну фіксацію кісткових відламків. Це викликано значною поширеністю ускладнень переломів дистального відділу плечової кістки, високою вразливістю травматичного ліктьового суглоба, а також тонкою анатомічною організацією дистального відділу плечової кістки.
На рис. 1 наведена запропонована та впроваджена нами уніфікована протокольна схема лікування черезвиросткових та надвиросткових переломів плечової кістки в пацієнтів дитячого віку. Як вказав проведений аналіз, у першій групі кількість ревізій судинно-нервового пучка становила 33,6 %, а в другій — лише 11,3 % випадків. Залежно від наявності ротаційного зміщення і тяжкості перелому ми використовували такі види оперативного лікування: відкриту репозицію, остеосинтез спицями або остеосинтез апаратом Ілізарова. У післяопераційному періоді пацієнтам проводилась комплексна медикаментозна терапія, що направлена на регенерацію судин і нервів, покращення реологічних властивостей крові. Для верифікації відновлення кровотоку по судинах передпліччя та кисті в ранньому післяопераційному періоді застосовувалось кольорове дуплексне сканування. Шви знімались на 7-му — 9-ту добу, і дитина виписувалась зі стаціонару. Для оцінки результатів лікування ми використовували такі критерії анатомічного та функціонального відновлення кінцівки: зрощення, наявність деформації суглоба, різницю в довжині кінцівки, різницю обсягу сегмента, порушення чутливості і рухів пальців кисті.
/49_2.jpg)
Обговорення
Після впровадження уніфікованої протокольної схеми лікування черезвиросткових та надвиросткових переломів плечової кістки в пацієнтів дитячого віку ми порівняли результати лікування в дослідних групах. Так, у першій групі консервативне лікування було проведене у 86 постраждалих, які становили 65,6 % від масиву групи. У 69 хворих (80,2 %) у подальшому консервативний метод лікування залишався основним. У 17 (19,8 %) постраждалих консервативний метод був замінений хірургічним втручанням. У другій групі консервативне лікування було виконано в 72 випадках, що становило 58,1 % від масиву групи, однак замінили його на хірургічний метод лише в 3 (4,2 %) випадках. Оперативне лікування було проведено в 62 (47,3 %) постраждалих першої групи та в 55 (44,3 %) — другої групи. Аналіз результатів лікування показав, що в першій групі ускладнення відмічались у 21,0 % випадків, а в другій групі — лише в 9,1 %. Серед постраждалих першої групи анатомічні ускладнення відмічались у 38,4 % постраждалих, а в другій групі їх не було взагалі. Функціональні ускладнення також превалювали в першій групі, що виявлялися майже удвічі частіше, ніж у другій групі. Період стаціонарного лікування в першій групі становив 9,2 ± 0,5 доби, у другій — 6,5 ± 0,4 доби.
Для визначення вірогідності наведених положень ми провели поліхоричний аналіз, результати якого наведені в табл. 1.
Таким чином, проведений поліхоричний аналіз показав статистично вірогідне покращення результатів лікування в другій групі (значення критерію χ2 = 30,6; число ступенів свободи = 3; р < 0,001).
Підсумовуючи дане дослідження, потрібно відмітити, що впровадження уніфікованої протокольної схеми лікування черезвиросткових та надвиросткових переломів плечової кістки в пацієнтів дитячого віку дозволило значно покращити як анатомічні, так і функціональні результати лікування пацієнтів цієї категорії.
Висновки
1. Проблема пошкоджень дистального відділу плечової кістки є актуальною, оскільки черезвиросткові і надвиросткові переломи зустрічаються з найбільшою частотою і є однією з найпоширеніших побутових травм у дітей віком від 3 до 12 років.
2. Негативні результати лікування викликані знач-ною поширеністю ускладнень переломів дистального відділу плечової кістки, високою вразливістю післятравматичного ліктьового суглоба, а також тонкою анатомічною організацією дистального відділу плечової кістки.
3. Впровадження уніфікованої протокольної схеми лікування черезвиросткових та надвиросткових переломів плечової кістки в пацієнтів дитячого віку дозволило значно покращити як анатомічні, так і функціональні результати лікування пацієнтів цієї категорії.
Джерело фінансування: стаття є фрагментом НДР кафедри травматології та ортопедії Львівського національного медичного університету ім. Данила Галицького «Пошкодження і захворювання опорно-рухового апарату» і виконувалась за кошти Державного бюджету України.
Участь авторів у підготовці статті: І.Р. Трутяк — ідея статті, загальне керівництво, написання висновків; І.Р. Обаранець — набір клінічного матеріалу, статистична обробка, написання статті.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Список литературы
1. Запорожан С.Й., Марченкова Н.О., Процайло М.Д., Гощинський П.В. та ін. Аналіз дитячого травматизму. Матеріали наук.-практ. конференції «Здобутки клінічної та експериментальної медицини». 17 червня 2015 року. 280 с.
2. Боскін Г.Л. Спосіб остеосинтезу через- та надвиросткових переломів плечової кістки в дітей. Ортопедия, травматология и протезирование. 2016. № 2. С. 60-64.
3. Зуби Ю.Х., Султанбаев Т.Ж. Оптимальный метод лечения закрытых чрезмыщелковых переломов плечевой кости у детей в острый период травмы. Вестник КазНМУ. 2016. № 3(1). С. 271-273.
4. Carter C.T., Bertrand S.L., Cearley D.M. Management of pediatric type III supracondylar humerus fractures in the United States: results of a national survey of pediatric orthopaedic surgeons. J. Pediatr. Orthop. 2013. 33. 750-54. doi: http://dx.doi.org/10.1097/BPO.0b013e31829f92f3.
5. Khoshbin A., Leroux T., Wasserstein D., Wolfstadt J. The epidemiology of paediatric supracondylar fracture fixation: a population based study. Injury. 2014. 45. 701-708. doi: 10.1016/j.injury.2013.10.004. Epub 2013, Oct 17.
6. Pesenti S., Ecalle A., Gaubert L. et al. Operative ma-nagement of supracondylar humeral fractures in children: Comparison of five fixation methods. Orthop. Traumatol. Surg. Res. https://doi.org/10.1016/j.otsr.2017.05.0082017. May 30.
7. Tan S. H., Dartnell J., Lim Aks, Huy Jh. Paediatric lateral condyle fractures: a systematic review. Arh. Orthop. Trauma Surg. 2018. Jun. 138(6). 809-817. doi: 10.1007/s00402-018-2920-2.
/49.jpg)

/49_2.jpg)