Вступ
Протягом останніх десятиліть значну увагу наукової спільноти привертають стрімко зростаючі в дитячій популяції тривожні розлади й невротичні стани [1]. Дана патологія вийшла на провідне місце у 2020 році через підвищений рівень стресу в суспільстві, що розвинувся у зв’язку з глобальною пандемією інфекції, викликаної коронавірусом, — COVID-19, і значною кількістю спровокованих нею суспільних обмежень. Оскільки діти є однією з найбільш вразливих до дії стресових факторів верств населення, такі явища, як вимушена тривала ізоляція під час локдауну, перехід на дистанційне навчання, дистанційна робота батьків, вимушене носіння захисних масок і дотримання соціальної ізоляції в громадських місцях, страх захворіти на коронавірусну інфекцію і страх хвороби близьких, стали провідними чинниками формування низки тривожних і невротичних розладів у дітей [2, 3].
Якщо порівняно нещодавно ці стани вважалися малопоширеними й порівняно легкими в дитячому віці, то на сьогодні їх небезпека і вплив на якість життя дітей і їх родин виявилися недооціненими. На даний час тривожні й невротичні розлади залишаються однією з найменш вивчених і найбільш складних проблем сучасної дитячої неврології, що обумовлено як зростанням їх поширеності в усіх країнах світу, складністю диференціальної діагностики, так і неоднозначністю стратегій лікування.
Тривога є емоційним станом, що супроводжується очікуванням небезпечної або негативної події. Тому при бесіді з тривожною дитиною важливо переконатися в тому, що її емоційний стан і поведінка пов’язані з очікуванням якоїсь загрози. Наприклад, дитина може відмовлятися виходити на вулицю або ходити до школи, що може бути пов’язане зі страхом зараження інфекційною хворобою. У даному випадку стан дитини обумовлений неадекватним сприйняттям конкретної загрози. При тривожних розладах буде спостерігатися постійне передчуття загрози, що може набувати форм неспокою, нав’язливих роздумів, тривожного уникнення певних ситуацій або негативних думок. Крім емоційних і поведінкових симптомів, тривожні діти часто скаржаться на цілу низку фізичних проявів, які є наслідком підвищеного збудження вегетативної нервової системи: головний біль, болі в животі, нудоту, блювання, діарею, запори, м’язові болі й спазми. Характерними є порушення нічного сну у вигляді труднощів із засинанням або частих пробуджень (інсомнії), жахливі сновидіння, парасомнії (сноходіння, сноговоріння, нічні терори), рухові розлади під час сну [4–6].
У рамках тривожних розладів у дітей можна виділити декілька окремих нозологічних форм [4]:
— тривожний розлад, викликаний страхом перед розлукою, — страх або неспокій з приводу того, що з людиною, до якої дитина прив’язана, станеться щось погане;
— генералізований тривожний розлад — схильність до неспокою через широкий діапазон страхів, що станеться щось негативне;
— соціальна фобія — страх та уникання соціальних контактів через очікувану негативну оцінку оточуючих;
— специфічні фобії — страхи щодо тварин, комах, темряви, клоунів, голосних звуків (грози), чужих людей, злодіїв, крові, шприців, ін’єкцій тощо;
— панічний розлад — страх раптових панічних атак, що супроводжуються соматичними симптомами (нестача повітря, серцебиття, пітливість) і страхом смерті або втрати свідомості;
— агорафобія — страх та уникання ситуацій і місць, з яких неможливо швидко вибратися (натовп, громадські заклади й транспорт, кінотеатри тощо).
Справжній панічний розлад та агорафобія рідко зустрічаються в дітей дошкільного й молодшого шкільного віку й характерні переважно для підлітків [4].
Обсесивно-компульсивний розлад (ОКР) є одним з найбільш частих у спектрі неврологічних захворювань у дітей і підлітків. За різними даними, його поширеність становить 1–4 % усієї популяції [7]. У даний час ОКР визначається Діагностичним і статистичним керівництвом психічних розладів Американської психіатричної асоціації 5-го видання (DSM-5) як стан, що проявляється нав’язливими ірраціональними думками, потягами чи ідеями (обсесії) в поєднанні з нав’язливою поведінкою, ритуалами (компульсії), які дитина змушена повторювати з метою зменшення тривоги. Зазначені симптоми обов’язково мають негативний вплив на якість життя й часто поєднуються з іншими нервово-психічними розладами [8]. Психологічні переживання при цьому сфокусовані на очікуванні певної загрози чи небезпеки (наприклад, зараження інфекційною хворобою), а ритуальна поведінка дозволяє сконцентруватися на відчутті запобігання цій загрозі або її відвернення (наприклад, миття рук, обробка речей антисептиком) [9].
Інші симптоми ОКР можуть включати імпульсивність, епізоди люті, агресивну поведінку й нав’язливі звички, пов’язані з вживанням їжі при розладах харчування. Часто виникають різноманітні страхи, що стосуються гігієни, забруднення, чистоти, дотримання одноманітності в розміщенні побутових речей у певному порядку, ритуали при вдяганні й виконанні повсякденних справ [4, 8, 9].
ОКР — це хронічний стан, який вражає людей з раннього дитинства і до дорослого віку й має властивості спектра розладів, до яких належать як певні обсесивно-компульсивні риси, так і явний ОКР. ОКР часто залишається недіагностованим тривалий час, і нерідко діти наштовхуються на нерозуміння їх патологічної поведінки з боку батьків, членів родини й однолітків [10].
З тривогою у дітей пов’язана ціла низка властивостей темпераменту, у тому числі: поведінкова загальмованість, замкнутість, сором’язливість і боязливість. У дітей з вираженою загальмованістю в ранньому віці в подальшому відзначається високий ризик виникнення тривожних розладів [11].
До найбільш частих ознак загальмованості у віці 2–5 років належать [4]:
— занурення в себе в нових ситуаціях;
— нерішучість при встановленні контактів з новими людьми або однолітками;
— непривітність;
— труднощі з сепарацією від об’єкта прив’язаності;
— мовчазність;
— уникнення зорового контакту, погляд у сторону;
— небажання досліджувати нові ситуації.
Стиль виховання тривожних дітей зазвичай характеризується надмірною опікою, нав’язливістю з боку батьків, рідше — негативізмом. На думку дослідників, загальмовані діти здатні провокувати своїх батьків на гіперопіку, що, у свою чергу, викликає в дітей надмірну тривогу. Висловлювалися припущення, що тривожні батьки підвищують ризик тривоги у своїх дітей шляхом моделювання своїх власних страхів і стратегій вирішення проблем [4].
Одним із специфічних стресових факторів, що можуть відігравати значну роль у розвитку невротичних станів, є булінг (цькування) й глузування. Тривожні діти частіше піддаються знущанням і глузуванню з боку однолітків, ними часто нехтують, і вони рідше приймаються в колектив однолітками. У даному випадку також складно встановити напрям причинно-наслідкового зв’язку, але існує висока ймовірність, що тривожні діти більш часто піддаються цькуванню з боку однолітків [12].
Розлади адаптації формуються, коли психогенний чинник має підгострий, але пролонгований характер (зміна місця проживання, садочка, школи, розлучення батьків тощо). У клінічній структурі переважає депресивний синдром на астенічному фоні. Зниження настрою, емоційна лабільність, туга й плаксивість, як правило, нетривалі й неглибокі, слабко виражені соматовегетативні симптоми. На відміну від тяжкої ендогенної депресії стан дітей погіршується у вечірні години. Характерними є дифузні іпохондричні й астенічні скарги, сльозливість, порушення сну із частим прокиданням. У ці проміжки з’являється тривога, виникають серцебиття, страхи, побоювання за своє життя або суїцидальні думки з тенденцією до самоушкоджуючої поведінки [13].
Посттравматичний стресовий розлад (ПТСР) являє собою сукупність симптомів, таких як підвищене збудження (нервозність), нав’язливі думки й флешбеки (наприклад, відчуття напруги при нагадуванні про травму), відчуженість (наприклад, неможливість згадати важливі аспекти психотравмуючої події, апатія і втрата інтересу до життя), реакції уникнення, що виникли після важкої (такої, що загрожувала життю) події [14, 13]. Незважаючи на те, що багато дітей в нашій державі переживали небезпечні для життя події, зокрема пов’язані з бойовими діями на Донбасі, ПТСР у дітей діагностується відносно рідко.
Дисоціативний (конверсійний) розлад є найтяжчою реакцією на гостру психотравмуючу подію. У клінічній картині виділяють три головні симптомокомплекси: рухові, сенсорні й вегетативні порушення. Рухові розлади представлені гіперкінезією або акінезією. Гіперкінези бувають різноманітними: грубий ритмічний тремор голови й кінцівок, тики, хореєформні посіпування, блефароспазм, глосолабільний спазм тощо. Акінезії спостерігаються у вигляді істеричного парезу й паралічу. Їх перебіг відбувається за типом моно-, парапарезу, рідко — геміпарезу й плегії. Вони можуть імітувати центральні спастичні й периферичні мляві паралічі. Класичними є порушення ходи — абазія або неможливість стояти — астазія. При цьому тонус м’язів, сила й об’єм рухів у кінцівках зберігаються в положенні лежачи. Відносно рідко спостерігаються втрата голосу — афонія, параліч язика, м’язів шиї, кінцівок, істеричні контрактури. Локалізація істеричних паралічів не збігається з топографією нервів; не буває патологічних рефлексів. Одним з характерних істеричних проявів є напади занепокоєння. Хворий кидається, кричить, благає про допомогу, іноді намагається бігти без будь-якої мети. У рідкісних випадках у відповідь на раптові й сильні психотравмуючі дії настає так званий емоційний параліч: тривала апатія з байдужим ставленням до загрозливої ситуації та індиферентна реєстрація того, що відбувається навколо [13].
Особливою формою конверсійного розладу є так званий синдром Мюнхгаузена (імітуючий розлад), що належить до межової психічної патології, являючи собою одну з форм розладу особистості і її поведінки, коли індивід звертається до лікаря з приводу соматичних симптомів — або уявних, або викликаних навмисно, і стверджує, що вони є ознаками реального патологічного стану. Однак суть полягає не в тому, щоб отримати матеріальну вигоду. Основною метою життя таких пацієнтів є госпіталізація, причому процес лікування й перебування в лікарні для них важливіший, ніж результат. Відзначено, що подібні стани можуть виникати після реального соматичного захворювання, втрати близької людини, унаслідок самотності. Таким особистостям властиві порушення самооцінки, управління собою, у них сильна потреба в залежності, а при серйозному розчаруванні можливий відхід у світ фантазій [15].
Заїкання, що також має назву логоневрозу або розладу плавності мовлення дитячого віку, — це порушення мовлення, при якому дитина може повторювати або подовжувати слово, склад, приголосний або голосний звук. Діти, які заїкаються, знають, що хочуть сказати, але не можуть швидко й плавно це зробити. Під час розмови можуть з’являтися паузи, коли дитина доходить до проблемного слова або звука [16].
Заїкання в дітей раннього віку буває нормальним етапом розвитку мовлення, коли мовленнєві навички недостатньо розвинені, щоб встигати за тим, що дитина хоче сказати. Від заїкання страждають приблизно 5 % дітей, більшість з яких переростають це порушення, і 1 % дорослих. Іноді заїкання стає хронічним і зберігається в старшому віці. Тоді це може впливати на самооцінку й спілкування з оточуючими.
Середі великих людей, які заїкалися, були Мойсей, Демосфен, Льюїс Керролл, Сомерсет Моем, Вінстон Черчілль, Георг VI, Брюс Вілліс, актриса Емілі Блант.
Симптоми заїкання можуть включати:
— труднощі з початком слова, фрази або речення;
— подовження слів або звуків у слові;
— повторення слів або звуків у слові;
— паузи при вимові слів (розірвані слова) або речень;
— вставляння додаткових слів, таких як «м-м-м», при переході до наступного слова;
— напруження або гримаси перед вимовою слова;
— тривога перед спілкуванням;
— проблеми зі спілкуванням.
Заїкання може супроводжуватися:
— кліпанням очима;
— тремором губ або щелепи;
— тиками м’язів обличчя;
— посмикуванням головою;
— стисканням кулаків.
Заїкання може посилюватися, коли дитина збуджена, втомлена або перебуває в стані стресу або коли вона почуває себе ніяково, поспішає або знаходиться під впливом соціального тиску. Такі ситуації, як відповідь на уроці або спілкування з незнайомими людьми, можуть бути особливо стресовими для дітей із заїканням. Зазвичай заїкання минає, коли діти розмовляють самі із собою, співають або спілкуються в спокійних умовах.
Раніше розвиток заїкання помилково пов’язували з дефектами мовлення й голосового апарату, тривогою, психічною травмою, «переляком» або дефектами виховання. Протягом останніх двох десятиліть дослідження показали, що основні причини заїкання пов’язані з порушеннями нейромедіаторних систем і рецепторів у мозку.
Основні дослідження сконцентровані на вивченні ролі дофаміну — нейромедіатора, що регулює емоції і точні рухи, необхідні для розбірливого мовлення. Оскільки високі рівні дофаміну в мозку пов’язані з появою заїкання, ліки, що повинні лікувати це порушення, націлені на рецептори дофаміну. Відомо, що люди з певною версією гена рецептора D2, який збільшує активність дофаміну, з більшою імовірністю страждають від заїкання [17].
Стандартне МРТ-обстеження зазвичай не виявляє змін у мозку дітей із заїканням. Припускають, що порушення лежать на рівні зв’язків між різними частинами мозку. Наприклад, у лівій півкулі мозку люди, які заїкаються, часто мають більш слабкі зв’язки між центрами слуху й експресивного мовлення (Брока). Також виявлені структурні відмінності в мозолистому тілі, що вказує на порушення міжпівкульної взаємодії [16, 17].
Ці дані вказують на те, що заїкання може бути результатом невеликих затримок у комунікації між частинами мозку. Процес мовлення особливо страждає від таких затримок, тому що його потрібно координувати з блискавичною швидкістю. У дітей, які припиняють заїкатися, зв’язки між ділянками слуху й мовленнєвими рухами із часом посилюються. Але цього не відбувається з дітьми, які продовжують заїкатися.
Також виявлений зв’язок між заїканням і роботою складних нейронних мереж. У мозку є так звана мережа пасивного режиму роботи мозку (default mode network) — це кілька взаємодіючих ділянок головного мозку, активних у стані, коли людина не зайнята виконанням будь-якого завдання. При заїканні ця мережа починає втручатися в роботу мереж, відповідальних за увагу й точні рухи, і тим самим уповільнює мовлення.
Ці зміни в розвитку й структурі мозку можуть бути генетично детермінованими. Згідно з даними статистики, у чоловіків із заїканням імовірність появи сина з мовленнєвими порушеннями становить 22 %, тоді як для жінок така ймовірність становить 36 %. Мутації в чотирьох генах — GNPTAB, GNPTG і NAGPA і AP4E1 — лежать в основі кожного п’ятого випадку заїкання [18].
GNPTAB, GNPTG і NAGPA є генами, відповідальними за правильну роботу лізосом — структур, що виконують функцію внутрішньоклітинного перетравлювання великих молекул. В осіб з мутаціями цих генів відзначається зменшення кількості астроцитів у мозолистому тілі. Обмеження кількості астроцитів незначно уповільнює комунікацію між півкулями мозку, що помітно не тільки щодо мовлення, але й щодо розвитку моторики.
Поглиблене медичне обстеження показане у випадках, якщо заїкання:
— триває понад 6 міс.;
— поєднується з іншими порушеннями мовлення, поведінки, загальної моторики або тиками;
— посилюється зі зростанням дитини;
— супроводжується м’язовими спазмами обличчя;
— впливає на навчання або спілкування в школі;
— викликає тривогу, страх і уникнення спілкування.
Лікування заїкання має бути комплексним і передбачає логопедичну корекцію, когнітивно-поведінкову психотерапію і, у тяжких випадках, медикаментозну терапію або застосування електронних пристроїв для покращання швидкості мовлення. Зокрема, розроблений препарат екопіпам, який вибірково блокує дію дофаміну на рецепторах D1, не зачіпаючи рецептори D2, отже, викликаючи менше побічних ефектів, ніж антипсихотичні препарати, такі як оланзапін або рисперидон [17].
В основі розвитку тривожних, невротичних і тикозних розладів у дітей лежать порушення синаптичної пластичності, що викликаються дисбалансом збудження й гальмування в незрілому мозку, який розвивається. Відомо, що зміни в гальмівній трансмісії впливають на пізнавальні процеси й навчання, порушуючи їх нормальний розвиток. Для нормального функціонування мозку важливе значення має баланс між збудливими й гальмівними нейромедіаторами. Порушення співвідношення між гальмуючим нейротрансмітером — гамма-аміномасляною кислотою (ГАМК) і збуджуючими — глутаматом і аспартатом є одним з механізмів розвитку тривожних розладів. Пригнічення ГАМКергічних синапсів призводить до порушення контролю ГАМК над іонно-електролітною рівновагою з подальшим формуванням стійкого синаптичного потенціалу деполяризації. Формування стійкої деполяризації призводить до наростання процесу збудження нейронів. Порушення балансу між системами збудження й гальмування, зокрема у вигляді зменшення концентрації ГАМК, призводить до розвитку серйозних патологічних зрушень у центральній нервовій системі (ЦНС) [19, 20].
Тому одним з кардинальних напрямків лікування тривожно-невротичних розладів у дітей є застосування ГАМКергічних препаратів, що сприяють відновленню балансу в системі збудження-гальмування в ЦНС і нормалізації концентрації ГАМК [20–22].
Лікування невротичних і тривожних розладів у дітей передбачає в більшості випадків поєднання психотерапії і психоосвіти родини з призначенням фармакологічної терапії. Альтернативою антидепресантам із групи селективних інгібіторів зворотного захвату серотоніну в амбулаторній практиці є призначення препаратів ГАМКергічної дії, що потенціюють дію ГАМК у мозку й нормалізують баланс нейромедіаторів. Як відомо, ГАМК у чистому вигляді не розчиняється у жирах, що знижує її надходження до мозку. Для кращого проникнення крізь гематоенцефалічний бар’єр, а відповідно, для кращого проникнення в речовину мозку необхідно було приєднати до молекули ГАМК розчинний у жирах радикал.
Таку формулу ГАМК має молекула фенібут, що являє собою бета-феніл-гамма-аміномасляну кислоту. Ця сполука полегшує передачу імпульсів у ЦНС шляхом безпосереднього впливу на ГАМКергічні рецептори й використовується як антигіпоксант та антиамнестичний засіб; має властивості денного транквілізатора, зменшує вираженість когнітивних розладів, тривоги, страху, нормалізує сон, покращує фізичну й розумову діяльність, має властивості потенціювати дію антиконвульсантів.
З огляду на широту спектру клінічної дії, а також високу безпечність фенібут у багатьох випадках є засобом вибору в дитячій психоневрології. Препарат застосовують при логоневрозах, тиках функціонального й органічного походження в дітей, тривожних та астенічних станах при неврозах і психопатіях, порушеннях сну, розладах поведінки у дітей з РАС.
Метою дослідження було визначення ефективності молекули фенібут (бета-феніл-гамма-аміномасляна кислота) у капсулах по 250 мг щодо зменшення вираженості клінічних проявів у дітей з неврозоподібними станами, тривожними розладами й порушеннями сну.
Матеріали та методи
Під час дослідження було обстежено 35 дітей віком від 6 до 12 років. Серед них були 21 хлопчик і 14 дівчат, які перебували на обстеженні й лікуванні у відділенні психоневрології для дітей з перинатальною патологією та орфанними захворюваннями ДУ «Інститут педіатрії, акушерства і гінекології імені академіка О.М. Лук’янової НАМН України». Усім дітям було встановлено діагноз неврозоподібного стану на підставі клінічного огляду й консультації психолога, результатів шкали SCAS (Spence Children’s Anxiety Scale), що застосовується для діагностики дитячої тривожності.
Дослідження проводилося згідно з принципами біоетики й деонтології і було узгоджене з локальною етичною комісією.
Усім дітям було проведено комплексне обстеження, яке включало збір анамнезу з уточненням особливостей перебігу пре- і перинатального періоду, клініко-неврологічне обстеження, оцінювання за шкалою тривожності для дітей дошкільного віку PAS (The Preschool Anxiety Scale), електроенцефалографію.
Усі діти були розділені на 2 групи залежно від методу лікування, що застосовувався. Дітям 1-ї групи (20 дітей) призначався фенібут у капсулах у дозі 250 мг 1 раз на день протягом 1 місяця в поєднанні з когнітивно-поведінковою психотерапією (10 сеансів). Групу порівняння становили 15 дітей, які отримували лише когнітивно-поведінкову психотерапію.
Результати лікування оцінювалися за допомогою шкали тривожності PAS після закінчення курсу лікування. Шкала PAS складається з 28 тверджень, кожне з яких вимагає від батьків відповіді про те, наскільки ситуація, описана в ньому, справедлива для їх дитини. Те, як часто вони стикаються з подібними ситуаціями, батьки оцінюють за 5-бальною шкалою в діапазоні від 0 (немає, ніколи не буває) до 4 балів (так, майже завжди). За підсумками оцінки батьками 28 тверджень підраховується загальний бал, що відображає ступінь тривожності дитини в цілому, а також бали за 5 субшкалами, кожна з яких репрезентує конкретний аспект тривожності: генералізована тривога, соціальна тривожність, обсесивно-компульсивний розлад, страх перед тілесними ушкодженнями і сепараційна тривога.
Результати
Для оцінки ефективності лікування використовувалася шкала тривожності для дітей дошкільного віку PAS (The Preschool Anxiety Scale), що складається з 5 субшкал:
1) генералізована тривога;
2) соціальна тривожність;
3) обсесивно-компульсивний розлад;
4) страх перед тілесними ушкодженнями;
5) сепараційна тривога.
Оцінювання проводилося двічі — до початку лікування та після.
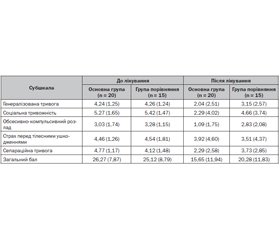
Клінічні результати проведеного лікування наведені в табл. 1.
У табл. 1 наочно подані середні показники балів за окремими субшкалами.
Помітно, що суттєвих відмінностей за окремими субшкалами тривожності й за загальним балом між основною групою і групою спостереження в середніх показниках до початку лікування не відмічалося. У дітей основної групи, які отримували фенібут протягом 1 місяця в поєднанні з психотерапією, відмічалося зниження загального рівня тривожності після курсу лікування на 40,4 %. У той же час у групі порівняння, у якій діти отримували лише психотерапію, загальний рівень тривожності знизився на 19,3 %. У дітей першої групи ми відмічали виражене зменшення тривоги, дратівливості, емоційної лабільності, гіперактивності й стереотипної поведінки, нормалізацію засинання й нічного сну. Також у дітей даної групи відмічалося покращення мовлення й комунікативних функцій, збільшення інтересу до занять, покращення пам’яті й концентрації уваги, мовних і когнітивних функцій.
Висновки
Призначення препарату ГАМКергічної дії фенібут (бета-феніл-гамма-аміномасляна кислота) у капсулах по 250 мг у дітей з тривожними й невротичними станами призводить до покращення якості життя завдяки швидкій нормалізації емоційної і поведінкової сфери. Дітям з переважанням у симптомокомплексі тривоги, дратівливості, гіперактивності, стереотипної поведінки, порушень нічного сну рекомендоване застосування фенібуту в складі комплексної терапії з включенням психотерапевтичних методів. У дітей даної групи відмічається виражене зменшення тривоги, дратівливості, емоційної лабільності й гіперактивності, препарат сприяє покращенню життєвого тонусу, збільшенню інтересу до занять, покращенню пам’яті й концентрації уваги, мовних і когнітивних функцій. Нормалізація засинання й покращення нічного сну відмічається протягом 1 місяця прийому фенібуту.
Отже, після проведення клінічних спостережень у групах дітей, включно з пацієнтами раннього шкільного віку, можемо вважати фенібут (бета-феніл-гамма-аміномасляна кислота) у капсулах по 250 мг безпечним і максимально зручним для використання у вказаних вікових категоріях.
Конфлікт інтересів. Не заявлений.
Отримано/Received 03.02.2021
Рецензовано/Revised 15.02.2021
Прийнято до друку/Accepted 23.02.2021

/25.jpg)