Вступ
Пандемія коронавірусної хвороби (COVID-19), викликана вірусом SARS-CoV-2, має значні руйнівні наслідки, що торкаються усіх сфер життєдіяльності людини [1, 2]. В Україні на кінець березня 2021 р. нараховується понад 1,6 млн пацієнтів, які мали підозру на виникнення COVID-інфекції, серед них частка дітей становить 102 259 осіб, що дорівнює 5,7 % від усіх хворих. За рік пандемії COVID-19 в Україні лабораторно підтверджено наявність цієї інфекції у 1 614 707 хворих, серед яких 4,9 % становлять пацієнти дитячого віку, що збігається з відсотком дітей серед реконвалесцентів коронавірусної хвороби (рис. 1). Серед людських втрат, до яких призвела пандемія COVID-19, частка дітей за річний період пандемії є незначною і становить 0,06 %, але вікова структура серед померлих дітей свідчить про те, що померлих віком від 0 до 9 років утричі менше, ніж пацієнтів старше 10 років (0,03 % порівняно з 0,1 %).
/25.jpg)
Чернівецька область, розташована на заході України, вирізнялася з-поміж інших областей тим, що саме тут був зареєстрований перший хворий на COVID-19 у березні 2020 р. За даними офіційної статистики, захворюваність населення області на кінець березня 2021 р. становить 7572,3 на 100 тис. населення, показник смертності — 144,8 на 100 тис. населення при рівні летальності 1,9 %. На рис. 1 наведено порівняльні показники захворюваності на COVID-19 на 100 тис. населення усіх областей України (за офіційними даними Центру громадського здоров’я Міністерства охорони здоров’я (МОЗ) України станом на 26.03.2021 р.) [3]. Згідно з цими даними, стосовно захворюваності Чернівецька область залишається «антилідером», що, мабуть, пояснюється значною міграцією населення, прикордонним розташуванням області та почасти недотриманням санітарно-гігієнічних карантинних вимог населенням області.
Наслідками такої значної поширеності COVID-19 у популяції є ще один «антилідерський» показник — смертність від COVID-19, яка нині є найвищою в Україні, що зумовлюється не стільки медичними, скільки соціальними передумовами, тому що показник летальності від хвороби, спричиненої SARS-CoV-2, не перевищує загальнодержавний показник (1,9 %). Зокрема, аналогічний показник летальності визначається у Харківській області, де смертність населення від COVID-19 удвічі менша; в сусідній Івано-Франківській області показник смертності є дещо нижчим (120,4 на 100 тис. населення) при вищому показнику летальності (2,1 %), а значно вищими показниками летальності пацієнтів вирізняються Дніпропетровська, Закарпатська, Львівська та Херсонська області.
Клінічні спостереження особливостей перебігу пандемії COVID-19 у популяції Чернівецької області упродовж останніх 12 місяців свідчать про невпинне утримання захворюваності дітей на коронавірусну хворобу, що відзначається по всій Україні. Зокрема, впродовж останнього півріччя частка дітей, які захворіли, щодо загальної кількості хворих коливалась у межах від 3,6 до 5,8 %, що на тлі загального зростання захворюваності населення на COVID-19 свідчить про збільшення хворобливості дітей і може певним чином пояснюватися швидкоплинністю мутацій вірусу SARS-CoV-2 [4, 5]. Відзначається також певна фенотипова відмінність коронавірусної хвороби на початку пандемії COVID-19 в Україні та зараз. Хвилястий характер перебігу цього життєво небезпечного захворювання, прогресуюче поширення інфекції у дитячій популяції, поява більш тяжких випадків COVID-19 вимагають проведення ретельного аналізу клініко-епідеміологічних характеристик патології з урахуванням періоду, коли вона мала перебіг.
Мета: провести ретроспективний узагальнюючий аналіз клінічних особливостей перебігу, параклінічних маркерів та особливостей лікувальної тактики педіатричних випадків COVID-19 у Чернівецькій області за період із березня 2020 р. по березень 2021 р.
Матеріали та методи
Методом ретроспективної когорти проаналізовано 263 клінічних випадки COVID-19 у госпіталізованих дітей Чернівецької області за період із березня 2020 р. по березень 2021 р. Пацієнти надходили у середньому на 3,90 ± 0,21 доби (мінімум 1-ша доба і максимум 19-та доба від початку захворювання) у спеціалізовані відділення обласного комунального некомерційного підприємства «Чернівецька обласна дитяча клінічна лікарня», розгорнуті для надання допомоги таким пацієнтам. Середній вік хворих становив 6,40 ± 0,36 року, частка хлопчиків була 51,7 %, сільських мешканців — 65,8 %.
Обстеження, верифікація клінічного діагнозу та оцінка тяжкості перебігу коронавірусної хвороби проводилися відповідно до протоколу «Надання медичної допомоги для лікування коронавірусної хвороби (COVID-19)» № 762 від 02.04.2020 р. зі змінами, внесеними згідно з наказами МОЗ України № 852 від 10.04.2020 р., № 1653 від 21.07.2020 р., № 2116 від 17.09.2020 р., № 2583 від 11.11.2020 р., № 2693 від 20.11.2020 р., № 3094 від 31.12.2020 р. Верифікували SARS-CoV-2 шляхом полімеразної ланцюгової реакції (ПЛР) зворотної транскрипції (RT-PCR) мазка з носоглотки на підставі її позитивних результатів. Молекулярно-генетичне дослідження ПЛР із виявленням антигенів SARS-CoV-2 здійснювалося у госпіталізованих із підозрою на COVID-19. Для визначення антигенів SARS-CoV-2 використовували матеріал ізольованих назофарингеальних або назо- та орофарингеальних мазків. Дослідження з верифікації коронавірусу проводились у сертифікованих вірусологічних лабораторіях відповідних регіональних лабораторних центрів МОЗ України, а решта лабораторних та інструментальних обстежень — на госпітальній базі.
Дизайн дослідження передбачав проведення порівняльного аналізу основних клініко-параклінічних показників перебігу інфекції, спричиненої вірусом SARS-CoV-2 у дітей упродовж зазначеного вище періоду, який для зручності ми розділили на окремі квартали. Таким чином, аналіз клінічних випадків розпочинався у ІІ кварталі 2020 р. і завершувався кінцем І кварталу 2021 року. Проаналізовано: 65 пацієнтів, що лікувались у ІІ кварталі 2020 р.; 90 хворих, які перебували на стаціонарному лікуванні у ІІІ кварталі 2020 р.; 87 дітей — у IV кварталі 2020 р. та 21 дитина — у І кварталі 2021 р. У табл. 1 наведено загальноклінічну характеристику госпіталізованих дітей у різні періоди пандемії COVID-19.
/26.jpg)
Як випливає з наведених даних, упродовж річного періоду перебігу пандемії в популяції дітей Чернівецької області, які були госпіталізовані до спеціалізованих стаціонарів, траплялася чітка тенденція щодо старшого віку, що непрямо відображало більш тяжчий перебіг коронавірусної хвороби у дітей старших вікових груп, а також зменшення частки сільських мешканців та переважання хлопчиків. Гендерні особливості ураження коронавірусною інфекцією дітей збігаються з даними інших дослідників [6] і також підкреслюють дещо тяжчий перебіг захворювань у представників чоловічої статі, а переважання міських мешканців серед госпіталізованих розцінювалося нами як наслідки недотримання карантинних вимог і скупченості міських мешканців.
Відзначено чітку тенденцію до більш пізнього надходження дітей до стаціонару, що відбивалося на вірогідному зростанні тривалості госпітального етапу лікування хворих. Водночас виявлені особливості жодним чином не вплинули на результати аналізу перебігу коронавірусної хвороби упродовж чотирьох кварталів періоду пандемії, а скоріше відображали епідеміологічні особливості в популяції чернівецьких дітей.
Результати аналізували з використанням методів описової статистики. Для абсолютних величин визначали середню арифметичну вибірки (М), величину стандартної похибки (m). При оцінці вірогідності різниці показників вираховували коефіцієнт Стьюдента (t). За вірогідну різницю брали різницю при р < 0,05. При проведенні популяційного аналізу оцінювали атрибутивний (АР) і відносний ризик (ВР), а також співвідношення шансів (СШ) з обчисленням довірчих інтервалів (95% ДІ) для ВР та відношення шансів.
Результати
На рис. 2 наведений аналіз причинно-значущих епідеміологічних контактів госпіталізованих дітей як можливого джерела їх інфікування. З наведених даних випливає, що поступово значення внутрішньородинних контактів зменшується при зростанні ролі позасімейного інфікування та невстановлених джерел інфекції, що в цілому відображає поступове зменшення й нехтування карантинними вимогами населенням Чернівецької області. Зокрема, у міру дорослішання дітей зменшувалася епідемічна роль їхніх позародинних контактів, що підтверджувалося наявністю вірогідного кореляційного зв’язку (r = –0,14; p = 0,03).
Якщо взяти до уваги, що аналогічний кореляційний зв’язок визначався між позародинними джерелами інфікування та тяжкістю перебігу COVID-19 (r = –0,2; p = 0,03), то можна зробити висновок, що порушення карантинних вимог не лише сприяє збільшенню ураженості вірусом SARS-CoV-2 у популяції дітей шкільного і підліткового віку, але й посилює тяжкість перебігу COVID-19.
Водночас уявлялося доцільним прослідкувати динамічні девіації частоти вказаних симптомокомплексів у госпіталізованих дітей Чернівецької області в розрізі річного персистування пандемії COVID-19. У табл. 2 наведена частота скарг у госпіталізованих із приводу COVID-19 дітей Чернівецької області.
Згідно з даними табл. 2 можна зробити висновок про певні відмінності характеру перебігу коронавірусної хвороби, що відбулися впродовж чотирьох кварталів. Так, на відміну від початку пандемії збільшилися скарги та ознаки інтоксикаційного й астенічного, інфекційно-запального синдромів, неспецифічних неврологічних симптомів при відносно стабільному показнику ураження респіраторного тракту.
Водночас у когортах хворих в усі періоди пандемії переважали пацієнти з середньотяжким перебігом хвороби, хоча частота тяжких випадків порівняно з початком пандемії у I кварталі 2021 року зросла майже у чотири рази (рис. 3). При цьому відбулося вірогідне зниження кількості хворих із легкою формою коронавірусної хвороби порівняно з першим періодом спостереження, що, на нашу думку, відображало краще сортування пацієнтів і ведення легких випадків в амбулаторно-поліклінічних умовах. Клініко-епідеміологічний аналіз частоти реєстрації випадків тяжкого перебігу COVID-19 у госпіталізованих дітей показав вірогідне зростання їх ризику в І кварталі 2021 р. порівняно з попередніми періодами персистування COVID-19: щодо ІІ кварталу 2020 р. співвідношення шансів становило 4,7 (95% ДІ: 1,86–12,02), відносний ризик — 1,8, абсолютний ризик — 34,5 %, відносно ІІІ кварталу 2020 р.: СШ — 3,7 (95% ДІ: 1,56–8,76), ВР — 1,7, АР — 30,1, відносно IV кварталу 2020 р.: СШ — 2,0 (95% ДІ: 0,94–4,05), ВР — 1,35, АР — 16,4.
/27.jpg)
Поясненням таких фенотипових відмінностей у перебігу коронавірусної хвороби може бути те, що упродовж періоду спостереження відбулися значні зміни, які торкалися складу нозологічних форм у вигляді яких мали перебіг госпіталізовані випадки інфекції, викликаної в чернівецьких дітей вірусом SARS-CoV-2. Порівняльний аналіз окремих нозологічних форм хвороби COVID-19 в дітей у різні періоди спостереження наведено на рис. 4.
Отже, наведені результати демонструють динамічне зменшення частоти випадків COVID-19 у вигляді гострого респіраторного захворювання (ГРЗ) та бронхіту при вірогідному зростанні частоти пацієнтів з ураженням альвеолярної тканини наприкінці минулого і на початку поточного року зі зростанням випадків мультисистемного запального синдрому в I кварталі 2021 року.
Цікавим і можливим підтвердженням цього припущення може стати порівняльний аналіз температурної реакції хворих, які були госпіталізовані в різні періоди пандемії. На рис. 5 наведена характеристика лихоманки в обстежених хворих, яка підкреслює альтернативний характер запальної реакції організму на персистенцію вірусу SARS-CoV-2.
З точки зору порівняльної характеристики доволі цікавим виявляються динамічні особливості клінічного перебігу COVID-19 на сучасному етапі за даними І кварталу 2021 р. Ми проаналізували частоту реєстрації окремих симптомокомплексів упродовж десяти діб стаціонарного лікування дітей, які були госпіталізовані з приводу COVID-19. На рис. 6 наведена частота реєстрації окремих симптомів і симптомокомплексів на 1, 5 і 10-й дні стаціонарного лікування.
Із наведених даних чітко випливає, що частина симптомів і симптомокомплексів виявилася відносно нечутливою до проведеного лікування, що, мабуть, свідчило про необхідність його оптимізації. Так, якщо на десяту добу стаціонарного лікування спостерігалося статистично значуще зменшення частоти кашлю, цефалгії та інтоксикаційного синдрому, а також ознак риносинуситу порівняно з першим днем лікування, то такі симптоми як аносмія, агевзія, а також шлунково-кишкові розлади виявилися не лише нечутливими до призначеного лікування, але й в окремих випадках мали тенденцію до збільшення на п’яту добу лікування. Взагалі ознаки неврологічної патології на десяту добу лікування у стаціонарі траплялися у кожного четвертого пацієнта, що було принципово більше, ніж катаральні симптоми, явища інтоксикації та інші клінічні маркери.
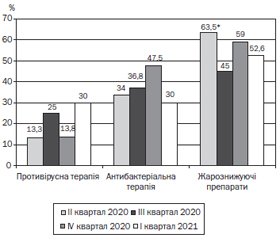
З цієї точки зору уявлялося доцільним провести динамічний аналіз характеру призначеної терапії в розрізі 12-місячного терміну персистування COVID-19. Аналіз призначеного хворим дітям лікування передбачав вивчення складу терапії на амбулаторно-поліклінічному та стаціонарному етапах надання медичної допомоги дітям. На рис. 7 наведено порівняльний аналіз частоти використання окремих найчастіше застосованих засобів у лікуванні пацієнтів, які в подальшому надходили на стаціонарне лікування.
Як показано на рис. 7, упродовж 12 місяців пандемії COVID-19 серед дітей Чернівецької області лікарями першого контакту майже утричі частіше почали призначатися противірусні засоби зі співвідношенням шансів такої події у I кварталі 2021 р. до початку пандемії з наступними показниками клініко-епідеміологічного ризику: СШ — 2,8 (95% ДІ: 1,36–5,73), ВР — 1,6, АР — 24,6 %.
Частота призначення антибактеріальних препаратів у середньому коливалася близько третини пацієнтів і тільки у зимову пору року зросла, віддзеркалюючи чергову хвилю підвищеної захворюваності та соціального напруження через пандемію. Особливості призначення жарознижуючих препаратів чітко асоціювалися з даними, наведеними на рис. 4, і віддзеркалювали певні фенотипові варіанти перебігу захворювання у різні періоди спостереження. У цілому ж незначно більше половини хворих в амбулаторних умовах отримували жарознижуючі засоби.
Лікування хворих на COVID-19 дітей в умовах стаціонару, окрім противірусних та антибактеріальних препаратів, передбачало призначення системних глюкокортикостероїдів (ГКС) і препаратів антиагрегантної/антикоагулянтної групи. Динамічний аналіз особливостей терапевтичної тактики в умовах спеціалізованого стаціонару впродовж 12-місячного періоду пандемії COVID-19 наведений на рис. 8.
Отже, наведені на рис. 8 результати непрямо відображали більш тяжкий перебіг захворювання COVID-19 у госпіталізованих дітей, що збігається з даними рис. 2, оскільки відзначена чітка тенденція до частішого застосування антибактеріальних препаратів і системних глюкокортикостероїдів. Утричі частіше порівняно з початком пандемії призначаються антиагреганти/антикоагулянти, проте удвічі менше застосовуються препарати противірусної дії. При цьому у І кварталі 2021 р. визначено зростання ризиків призначення антибактеріальної терапії (СШ — 1,8, ВР — 1,3, АР — 14,2 %), антиагрегантів/антикоагулянтів (СШ — 3,3, ВР — 1,6, АР — 27,1 %) та системних глюкокортикостероїдів (СШ — 6,1, ВР — 2,0, АР — 40,0 %).
Обговорення
У роботі проведено динамічний аналіз клінічних особливостей перебігу COVID-19 в популяції дітей Чернівецької області, які були госпіталізовані впродовж березня 2020 р. — березня 2021 р. до стаціонарних відділень з ознаками інфекції, викликаної вірусом SARS-CoV-2. З огляду на дані літератури щодо основних скарг у хворих на COVID-19 дітей можна констатувати, що й у мешканців Чернівецької області у цілому частота скарг на порушене самопочуття зумовлювалася інфекційно-запальним, інтоксикаційним і катаральним симптомокомплексами, а отже, збігалася з результатами інших дослідників [7, 8]. Так, на відміну від початку пандемії збільшилися скарги та ознаки інтоксикаційного й астенічного, інфекційно-запального синдромів, неспецифічних неврологічних симптомів при відносно стабільному показнику ураження респіраторного тракту.
Якщо розглядати лихоманку як захисно-пристосувальну реакцію організму до інфекційного процесу, то на старті пандемії відбувалася нормалізація патологічної температури тіла у дітей починаючи з третьої доби з подальшим її зростанням, починаючи з десятого дня стаціонарного лікування, що збігалося з періодом розвитку ускладнень з боку нижніх дихальних шляхів, то приблизно з середини пандемії температурна відповідь організму значно змінилася і може розглядатися з позицій анергії. До того ж, за спостереженням педіатрів, які надають допомогу дітям із COVID-19, наприкінці І кварталу 2021 р. з’явилися нові ознаки цієї патології, що полягають у швидкому ураженні нижніх дихальних шляхів на фоні нормальної або незначно підвищеної температури тіла, призначеному зростанні показників цитокінового шторму та тромбоутворення і тяжчого перебігу із залежністю від кисневої дотації. Це збігається з клінічними ознаками інтоксикації та астенії і свідчить про певні фенотипові відмінності сучасного перебігу хвороби, викликаної вірусом SARS-CoV-2 [9–11].
При цьому відбулося вірогідне зниження кількості хворих із легкою формою коронавірусної хвороби порівняно з першим періодом спостереження, що, на нашу думку, відображало краще сортування пацієнтів і ведення легких випадків в амбулаторно-поліклінічних умовах. Водночас виявлено й зростання випадків мультисистемного запального синдрому в I кварталі 2021 року. Так, показники клініко-епідеміологічного ризику мультисистемного запального синдрому в І кварталі 2021 р. були у 6,5 раза вищі, ніж на початку пандемії (СШ — 6,5, ВР — 1,8, АР — 37,7 %), а для позалікарняної пневмонії ці показники ризику були такі: СШ — 2,7, ВР — 1,6, АР — 24,5 %. Можливо, ці дані лише частково відображають селекцію пацієнтів при вирішенні питання щодо місця їх лікування, але водночас чітко демонструють зростання тяжких і системних форм коронавірусної хвороби у дітей [8, 12]. Невинятковою також є роль пізнього надходження хворих до стаціонару, розширення контактів дітей, порушення карантинних вимог, або єдиним поясненням таким фенотиповим змінам можуть стати й описані мутації вірусу SARS-CoV-2 [13, 14]. У той же час відзначена чітка тенденція до частішого застосування антибактеріальних препаратів і системних глюкокортикостероїдів при COVID-19 у госпіталізованих дітей, причому визначено зростання ризиків призначення антибактеріальної терапії (СШ — 1,8), антиагрегантів/антикоагулянтів (СШ — 3,3) та системних глюкокортикостероїдів (СШ — 6,1).
Висновки
Упродовж року перебігу пандемії COVID-19 Чернівецька область залишається одним із «антилідерів» щодо захворюваності та смертності від коронавірусної хвороби, причому частка дітей, хворих на COVID-19, має тенденцію до зростання.
Динамічний аналіз особливостей перебігу COVID-19 у дітей показав фенотипові девіації захворювання з торпідністю до призначеного лікування неспецифічних симптомів ураження нервової системи та шлунково-кишкового тракту зі зменшенням тривалості та вираженості лихоманки, збільшенням частоти виявлення пневмонії (СШ — 2,7) та мультисистемного запального синдрому (СШ — 6,5).
За річний період перебігу пандемії відбулися зміни у терапевтичній тактиці, зокрема, в умовах стаціонару в 6,1 раза зросли шанси призначення системних глюкокортикостероїдів та утричі — антиагрегантів/антикоагулянтів.
Інформація щодо фінансування дослідження: дослідження проводилося без фінансової підтримки.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Отримано/Received 03.05.2021
Рецензовано/Revised 14.05.2021
Прийнято до друку/Accepted 21.05.2021
/28.jpg)

/25.jpg)
/26.jpg)
/27_2.jpg)
/27.jpg)
/28_2.jpg)
/29.jpg)