Журнал «Здоровье ребенка» Том 16, №7, 2021
Вернуться к номеру
Значення ультразвукового дослідження в діагностиці плевральних ускладнень гострої деструктивної пневмонії в дітей
Авторы: Дігтяр В.А., Галаган А.А., Лук’яненко Д.М.
Дніпровський державний медичний університет, м. Дніпро, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
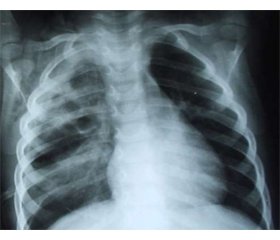
Вступ. Залишається актуальною проблема своєчасної діагностики ускладнень гострої деструктивної пневмонії, що супроводжуються піофібринотораксом. Мета дослідження полягала у вивченні особливостей ультразвукового дослідження (УЗД) стану листків вісцеральної та парієтальної плеври при гострій деструктивній пневмонії в дітей у різні терміни захворювання. Матеріали та методи. У відділеннях гнійної хірургії та пульмонології обласної дитячої лікарні міста Дніпра за 5 років спостерігалося 475 дітей віком від 1 до 17 років з пневмонією, гнійно-деструктивними змінами легень і плеври. Для аналізу та подальшого дослідження була сформована група з 50 осіб, яким проводилося УЗД в режимі реального часу без попередньої підготовки хворих. Досліджувався стан листків парієтальної та вісцеральної плеври на різних етапах діагностики і лікування. Результати. У досліджуваній групі хворих віком 4–10 років проведено УЗД плевральних порожнин у реальному часі без попередньої підготовки по навколохребцевим, лопатковим, пахвовим, середньоключичним і грудинним лініям на етапах госпіталізації та першої доби лікування. При УЗД проводилося визначення структури й обсягу вільної рідини, а також стану листків парієтальної та вісцеральної плеври, їх товщини та інших особливостей. Застосування УЗД дозволяє діагностувати ранні прояви піофібринотораксу та визначити стан листків парієтальної і вісцеральної плеври в дітей з деструктивною пневмонією. Висновок. Подальше вдосконалення алгоритму проведення УЗД гострої деструктивної пневмонії в дітей при формуванні піофібринотораксу знизить променеве навантаження на організм дитини, підвищить ефективність розробки та вдосконалення методів лікування на етапах формування піофібринотораксу, скоротить терміни стаціонарного лікування.
Background. The problem of timely diagnosis of complications of acute destructive pneumonia accompanied by pyofibrothorax remains relevant. The study was aimed to investigate the features of ultrasound diagnosis (ultrasound) of the condition of the visceral and parietal pleural lamina in acute destructive pneumonia in children at different stages of the disease. Materials and methods. In the departments of purulent surgery and pulmonology of the Regional Children’s Hospital of Dnipro for the period of 5 years, there were observed about 475 children aged from 1 to 17 years with pneumonia, purulent-destructive changes in the lungs and pleura. For analysis and further study, we choose a group of 50 patients of different age groups, who underwent ultrasound in real time without prior preparation of patients. The condition of the parietal and visceral pleural lamina at the different stages of diagnosis and treatment was studied. Results. A group of patients aged from 4 to 10 years was performed an ultrasound of the pleural cavities in real time without prior preparation on the paraspinal, scapular, axillary, midclavicular, and thoracic lines when admitted to the hospital and on the first day of treatment. Ultrasound was used to determine the structure and volume of free fluid as well as the condition of the parietal and visceral pleural lamina, their thickness, and other features. The use of ultrasound allowed diagnosing the early manifestations of pyofibrothorax and determining the condition of the parietal and visceral pleural lamina in the children with destructive pneumonia. Conclusion. Further improvement of the algorithm of ultrasound diagnosis of acute destructive pneumonia in children with pyofibrothorax will reduce radiation exposure to a child’s body, increase the efficiency of the development and improvement of treatment methods at the stages of pyofibrotorax, reduce the duration of inpatient treatment.
деструктивна пневмонія; піофібриноторакс; ультразвукова діагностика; діти
destructive pneumonia; pyofibrothorax; ultrasound diagnostics; children
Вступ
Матеріали та методи
Результати
Обговорення
Висновки
- Бюллетени ВОЗ и ЮНИСЕФ. Электронный ресурс: http://www.who.int /mediacentre/news/releases/2013/worldpneumonia
- Внебольничная пневмония у детей: Клинические рекомендации. Москва: Оригинал-макет, 2015. 64 с.
- Зайцев Д.А., Мовчан К.Н., Лишенко В.В., Слободкина А.С. и др. Использование торакоскопии под местным обезболиванием и протеолитических ферментов в устранении свернувшегося гемоторакса. Вестник Санкт-Петербургского университета. Медицина. 2018. Т. 13. Вып. 3. С. 271-281. https://doi.org/ 10.21638/11701/spbu11.2018.304
- Сушко В.И., Кривченя Д.Ю., Дегтярь В.А. и др. Хирургия детского возраста: Учебник. Под ред. В.И. Сушко, Д.Ю. Кривченя. К.: Медицина, 2015. 568 с. + 16 с. цв. вкл.
- Хрупкин В.И., Гостищев В.К., Золотарев Д.В., Дегтярева Е.В. Торакоскопические методы в комплексном лечении неспе–цифической эмпиемы плевры и гнойно-деструктивных заболеваний легких. Хирургия. Журнал им. Н.И. Пирогова. 2014. 10. С. 15-20.
- Dihtiar V.A., Sushko V.I., Kryvchenia D.Yu. et al. Pediatric Surgery: textbook. Kyiv: AUS Medicine Publishing, 2019. 368 p. + 14 p. colour insert.
- Le Roux D.M., Zar H.J. Community-acquired pneumonia in children — a changing spectrum of disease [published correction appears in Pediatr. Radiol. 2017. 47(13). 1855]. Pediatr. Radiol. 2017. 47(11). 1392-1398. doi: 10.1007/s00247-017-3827-8.
- De Benedictis F.M., Kerem E., Chang A.B., Colin A.A., Zar H.J., Bush A. Complicated pneumonia in children. Lancet. 2020. 396(10253). 786-798. doi: 10.1016/S0140-6736(20)31550-6.
- Tan M., Wang J., Hu P., Wang B., Xu W., Chen J. Severe pneumonia due to infection with Candida krusei in a case of suspected Middle East respiratory syndrome: A case report and literature review. Exp. Ther. Med. 2016. 12(6). 4085-4088. doi: 10.3892/etm.2016.3892.