Журнал "Гастроэнтерология" Том 55, №4, 2021
Вернуться к номеру
Вірсунгектомія в лікуванні панкреатичної гіпертензії при хронічному панкреатиті
Авторы: Ярешко В.Г. (1), Міхеєв Ю.О. (1), Бабій О.М. (2), Філімонова І.В. (1)
(1) — Державний заклад «Запорізька медична академія післядипломної освіти МОЗ України», м. Запоріжжя, Україна
(2) — Державна установа «Інститут гастроентерології НАМН України», м. Дніпро, Україна
Рубрики: Гастроэнтерология
Разделы: Клинические исследования
Версия для печати
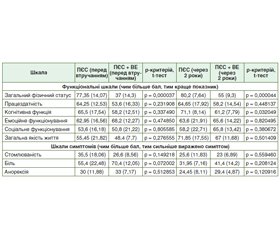
Актуальність. Біль при хронічному панкреатиті (ХП) може виникати як наслідок механічних факторів — внутрішньопротокової гіпертензії, інтерстиціального тиску, запальних і нейропатичних патологічних змін у підшлунковій залозі (ПЗ). Мета: оцінити нову модифікацію класичної процедури Партінгтона — Рошеля шляхом порівняння функціональних результатів між групою традиційної хірургії та групою вірсунгектомії (ВЕ). Матеріали та методи. Проведено ретроспективний аналіз історій хвороби хворих на ХП з розширеною (≥ 4 мм) головною панкреатичною протокою за період з 2003 по 2009 р., які перенесли хірургічне лікування ХП. Для оцінки були використані опитувальники SF-36 та EORTC QLQ-C30, візуально-аналогова шкала болю (ВАШ). Перша група: виконана вірсунгектомія з поздовжньою панкреатоєюностомією (ПЄС) — 5 пацієнтів; друга група: виконана тільки поздовжня панкреатоєюностомія — 20 пацієнтів. Для порівняння груп, а також цих груп у різні моменти часу було проведено перехресний табуляційний аналіз за допомогою двостороннього t-критерію Стьюдента. Рівень вірогідності був встановлений на р < 0,05. Результати. Групи порівнювали за допомогою ВАШ та опитувальника EORTC QLQ-C30 до та через 2 роки після операції за допомогою t-критерію Стьюдента для непов’язаних значень: статистично значущі відмінності між групами за ВАШ як до (p = 0,757), так і після операції (p = 0,696) не отримано. Не було значущих відмінностей (p > 0,05) між групами до та після операції згідно з опитувальниками EORTC QLQ-C30, за винятком деяких пунктів (p < 0,05). У межах груп за ВАШ та EORTC QLQ-C30 (інтенсивність болю) у 2 групі (p = 0,000001, p = 0,000109) та в 1 групі (p = 0,018, p = 0,017) після операції спостерігалося статистично значиме зменшення болю. Висновки. Виконання поздовжньої панкреатоєюностомії та вірсунгектомії виправдано у хворих з тривалим перебігом ХП, вираженим фіброзом строми ПЗ з множинними кальцифікатами панкреатичних проток 2 і 3 порядку з метою декомпресії як паренхіми ПЗ, так і головної панкреатичної протоки (ГПП). У віддаленому післяопераційному періоді через 2 роки запропонований метод поздовжньої ПЄС з ВЕ у хворих на ХП з дилатацією ГПП за показниками ВАШ та опитувальників EORTC QLQ-С30 і SF-36 супроводжується вірогідним зменшенням больового синдрому.
Background. Pain in chronic pancreatitis (CP) can occur as a consequence of mechanical factors — pancreatic ductal hypertension, interstitial pressure, inflammatory and neuropathic pathological changes in the pancreas. The purpose was to evaluate a novel modification of the classic Partington-Rochelle procedure via comparing functional results of conventional surgery group and wirsungectomy group. Materials and methods. A retrospective analysis of the case histories of patients with CP and an enlarged (≥ 4 mm) main pancreatic duct was carried out for the period from 2003 to 2009, which underwent surgical treatment of CP. The SF-36 and EORTC QLQ-C30 questionnaires, and visual analogue scale of pain were used for the assessment. The first group included five patients with wirsungectomy with lateral pancreaticojejunostomy (PEA + WE); the second group consisted of 20 patients after the lateral pancreaticojejunostomy (PEA) only. Cross-tabulation analyses were performed to compare PEA and PEA + WE groups as well as those groups in different time points using a two-sided Student’s t-test. The significance level was set to p < 0.05. Results. The groups were compared in terms of VAS and the EORTC QLQ-C30 questionnaire before and 2 years after surgery using Student’s t-test for unrelated values: statistically significant differences between the groups according to VAS as before (p = 0.757) and after surgery (p = 0.696) were not obtained. There were no significant differences (p > 0.05) between the PEA and PEA + WE groups before and after surgery according to the EORTC QLQ-C30 questionnaires, except for some items (p < 0.05) Within the groups according to VAS and EORTC QLQ-C30 (pain severity), in the PEA group (p = 0.000001, p = 0.000109) and the PEA + WE group (p = 0.018, p = 0.017) after surgery, there was a statistically significant decrease in pain. Conclusions. Longitudinal pancreaticojejunostomy with wirsungectomy is justified in patients with long-term CP, severe fibrosis of the pancreas with multiple calcifications of the periphery pancreatic ducts to decompress pancreatic ducts, and parenchyma. In the long-term period after 2 years, the proposed method of longitudinal pancreaticojejunostomy with wirsungectomy in patients with CP with dilation of main pancreatic duct according to the VAS scale and EORTC QLQ questionnaires C30 and SF-36 is accompanied by a significant reduction in pain.
хронічний панкреатит; панкреатична гіпертензія; вірсунгектомія
chronic pancreatitis; pancreatic hypertension; wirsungectomy
Вступ
Матеріали та методи
/52.jpg)
Результати та обговорення
Висновки
- Anderson M.A., Akshintala V., Albers K.M. et al. Mechanism, assessment and management of pain in chronic pancreatitis: Recommendations of a multidisciplinary study group. Pancreatology. 2016. № 16(1). Р. 83-94.
- Karanjia N.D., Widdison A.L., Leung F. et al. Compartment syndrome in experimental chronic obstructive pancreatitis: effect of decompressing the main pancreatic duct. Br. J. Surg. 1994. № 81(2). Р. 259-264.
- Gardner T.B., Adler D.G., Forsmark C.E. et al. ACG Clinical Guideline: Chronic Pancreatitis. Am. J. Gastroenterol. 2020. № 115(3). Р. 322-339.
- Міхеєв Ю.О., Євсєєв А.В., Канакі А.В. Структурна трансформація протокової системи підшлункової залози у хворих на хронічний панкреатит. Гастроентерологія. 2017. № 51(4). С. 237-245.
- Воробей А.В., Шулейко А.С., Віжиніс Я.І. та ін. Використання лазерного випромінювання в хірургії хронічного панкреатиту. Шпитальна хірургія. Журнал імені Л.Я. Ковальчука. 2020. № 1. С. 5-13.
- Спосіб хірургічного лікування хронічного панкреатиту, ускладненого панкреатичною гіпертензією: пат. 113114 Україна: МПК А61В17/00 / Ярешко В.Г., Міхеєв Ю.О. № u 2016 07597; Заявл. 11.07.2016; Опубл. 10.01.2017, Бюл. № 1. 5 с.
- Izbicky J.R., Bloechle C., Broering D.C. et al. Longitudinal V-shaped excision of the ventral pancreas for small duct disease in severe chronic pancreatitis: prospective evaluation of a new surgical procedure. Ann. Surg. 1998. № 227(2). Р. 213-219.
- Bellon E., Roswora M.D., N. Melling et al. Duodenum-preserving pancreatic head resection: A retrospective analysis of the Hamburg Modification. Surgery. 2019. № 5. Р. 938-945.
- Braganza J.M., Lee S.H., McCloy R.F. et al. Chronic pancreatitis. Lancet. 2011. № 2. Р. 1184-1197.
- Kemper M., Izbicki J.R., Bachmann K. Surgical Treatment of Chronic Pancreatitis: The State of the Art. Chirurgia (Bucur.). 2018. № 113(3). Р. 300-306.

/53.jpg)
/54.jpg)