Сучасна епоха та прогрес наукових досягнень диктують людству нові правила життя та поведінки, що, у свою чергу, негативно впливає на здоров’я населення. Науковці з усього світу активно обговорюють проблему хронічного недосипання як серед дітей, так і серед осіб старшого віку, що може призвести не лише до глобального порушення психічного здоров’я, а й до необоротних змін з боку серцево-судинної, нервової, ендокринної та імунної систем. У сучасному світі занадто поширена діяльність за допомогою різноманітних електронних пристроїв та соціальних мереж. Часто люди настільки фанатично ними захоплені, що і не помічають, як лягають спати о дванадцятій або й о першій годині ночі. Можливості кар’єрного росту часто спонукають виконувати роботу понаднормово в нічний час. У молодому віці людина може й не помічати цих «недоспаних» годин, необхідних для сну, проте організм рано чи пізно виснажує свої ресурси, що призводить до розвитку багатьох захворювань. Адже сон відповідає за всі необхідні процеси життєдіяльності організму. Проблеми зі сном на сьогодні науковці відносять до глобальної епідемії, яка загрожує погіршенням здоров’я до 45 % населення світу.
Сон — це періодичний фізіологічний стан організму людини, який характеризується виключенням свідомості та зниженням здатності нервової системи відповідати на зовнішні подразники. У 1870 році М.М. Манасеїна, яка була ученицею фізіолога І.Р. Тарханова, на цуценятах вивчала значення сну для організму. Завдяки її працям вчену називають засновницей науки про сон. Сучасні уявлення про природу сну сформувались у другій половині XX ст. з появою методів реєстрації біоелектричної активності головного мозку (електроенцефалографія), м’язів (електроміографія) та очей (електроокулографія). Слово «сон» походить від латинського слова «somnus», що пояснює назви більшості патологічних станів: «сомноленція» — пригнічення свідомості, «сомнамбулізм» — ходіння уві сні. Основна функція сну — це відновлення фізичних і психічних сил, що дозволяє людині максимально адаптуватися до зміни умов зовнішнього та внутрішнього середовищ. Як відомо, природний сон включає дві фази: повільний сон (ортодоксальний, синхронізований, спокійний, сон без швидких рухів очей) та швидкий сон (парадоксальний, десинхронізований, активований, сон із швидкими рухами очей). Коли людина засинає, вона занурюється в повільний сон, послідовно проходячи 4 стадії: 1 — дрімота, 2 — поверхневий сон, 3 — сон помірної глибини та 4 — глибокий сон. Психічна активність у повільному сні представлена уривчастими неемоційними думками. У здорових людей молодого віку на поверхневий сон припадає близько половини часу всього нічного сну, а глибокий сон становить 20–25 % [2]. До основних гормонів, що регулюють сон, відносять мелатонін, який відповідає за циркадні ритми, нормалізує гормональний фон і позитивно впливає на імунну, серцево-судинну системи; соматотропін — гормон росту, який сприяє регенерації клітин, бере участь у формуванні кісткової тканини та зміцнює імунітет; тестостерон — статевий гормон, максимум якого виробляється в періоди сну; фолікулостимулюючий та лютеїнізуючий гормони, які впливають на репродуктивну функцію в жінок, а також лептин, грелін, кортизон та інші. Тривалість сну дорослої людини в нормі повинна становити 6–8 годин на добу. Дітям потрібно більше спати: до 18 годин сну для новонароджених та 10–11 годин для дітей шкільного віку. Для того, щоб сон був здоровим і повноцінним, необхідно дотримуватись простих рекомендацій Міжнародного товариства сну: сформувати звичку лягати спати та прокидатись в один і той самий час; не вживати смажену, гостру, солодку їжу за 4 години до сну; не зловживати алкоголем і відмовитись від паління, особливо перед сном; дотримуватись тривалості сну 7–8 годин на добу; уникати вживання кофеїну (кави, чаю, шоколаду) за 6 годин до сну; не читати, не працювати за комп’ютером та не дивитися телевізор у ліжку; не робити перед сном фізичні вправи; створити комфортний для себе температурний режим у спальні та регулярно її провітрювати; щоденно здійснювати прогулянки за одну годину до сну. Більшість порушень сну можна попередити або лікувати, головне — розпочинати це своєчасно, адже проблеми зі сном на сьогодні науковці відносять до глобальної епідемії, яка загрожує погіршенням здоров’я до 45 % населення світу [1, 2].
Підтвердження важливості сну для організму ми можемо знайти в цитатах відомих людей. Зокрема, Гіппократ сказав: «Сон та безсоння понад міру — погана ознака», а Сократ висловив думку: «Всім відомо, що за гроші можна купити їжу, але не апетит, постіль, але не сон, ліки, але не здоров’я, розваги, але не радість, вчителів, але не розум». Відомий лікар М.М. Амосов завжди радив пацієнтам: «Не економте час на сон. Потреби у відпочинку індивідуальні, проте в середньому вісім годин сну людині необхідні». Друга порада: «Не бійтеся безсоння; не метушіться, якщо вранці голова важка». А відомий психотерапевт сучасності професор О.С. Чабан зазначає: «Збільшення нічного сну тільки на одну годину зменшує шанси захворіти на COVID-19 на 12 %, а денного сну — на 6 %».
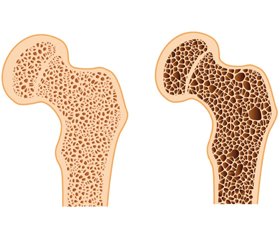
На сьогодні вчені багатьох країн світу помітили, що недостатність сну не лише завдає шкоди діяльності нервової, ендокринної, імунної, серцево-судинної систем, а й негативно впливає на стан кістково-м’язової системи, часто призводячи до розвитку остеопорозу — захворювання, яке супроводжується зниженням мінеральної щільності кісткової тканини (МЩКТ) та збільшенням ризику переломів, про що свідчить велика кількість зарубіжних наукових публікацій [3–5, 8, 11].
Так, американські вчені H.M. Ochs-Balcom, K.M. Hovey, C. Andrews та інші у журналі «Дослідження кісток та мінералів» у 2020 році опублікували статтю «Короткий сон асоціюється з низькою мінеральною щільністю кісткової тканини та остеопорозом у групі «Жіноча ініціатива здоров’я» (Women’s Health Initiative)», в якій представили результати власних досліджень щодо вивчення взаємозв’язку тривалості та якості сну з МЩКТ різних ділянок скелета, а також поширеністю остеопенії та остеопорозу в пацієнтів даної групи [3]. Вчені зазначили, що коротка тривалість сну визнана епідемією громадського здоров’я та пов’язана з погіршенням якості життя населення, проте мало відомо про зв’язок між сном і здоров’ям кісток, тому вони вирішили перевірити, чи впливає порушення сну на розвиток остеопорозу. Були обстежені 11 084 жінки із групи «Жіноча ініціатива здоров’я» в постменопаузальному періоді. Середній вік обстежених становив 63,3 ± 7,4 року. Тривалість та якість сну оцінювали за допомогою спеціальних опитувальників, а МЩКТ визначали за допомогою двохфотонної рентгенівської абсорбціометрії на рівні всього скелета, поперекового відділу хребта, шийки стегнової кістки. Оцінку результатів проводили з урахуванням таких факторів: паління, індекс маси тіла, вживання алкоголю, фізична активність, застосування снодійних препаратів. Результати досліджень показали, що жінки, які спали менше 5 годин на добу, мали на 0,012–0,018 г/см2 нижчу МЩКТ усього скелета, поперекового відділу хребта та шийки стегнової кістки порівняно з жінками, які спали 7 годин на добу. Крім цього, жінки, які спали менше 5 годин на добу, мали збільшений ризик низької МЩКТ та остеопорозу на рівні шийки стегнової кістки: OR (Odds Ratio, відношення шансів) 1,22, 95% довірчий інтервал (ДІ) 1,03–1,45 та OR 1,63, 95% ДІ 1,15–2,31 відповідно. Подібні результати були й на рівні поперекового відділу хребта: OR 1,28, 95% ДІ 1,02–1,60. Проте вірогідного зв’язку між якістю сну та МЩКТ авторами виявлено не було. Таким чином, вчені зробили висновок, що тривалість сну менше 5 годин на добу в жінок у постменопаузальному періоді пов’язана з низькою МЩКТ та збільшеним ризиком розвитку остеопорозу. Науковці не випадково обрали для дослідження групу жінок у постменопаузальному періоді, адже цей період у житті жінки вважається небезпечним щодо ризику переломів кісток і розвитку остеопорозу у зв’язку з гормональною перебудовою організму. Вони хотіли наголосити на необхідності надання своєчасних рекомендацій щодо здорового сну жінкам у постменопаузальному періоді [3].
Актуальність вивчення впливу сну на кісткову тканину підтвердили також американські вчені S. Upala, A. Sanguankeo, S. Congrete, які опублікували статтю «Взаємозв’язок між обструктивним апное уві сні та остеопорозом: систематичний огляд і метааналіз» у науковому виданні «Міжнародний журнал ендокринології та метаболізму» [7]. Відомо, що в пацієнтів із синдромом обструктивного апное часто спостерігається зупинка дихання уві сні, через що мозок подає сигнал прокинутись на декілька хвилин для відновлення надходження кисню. Відповідно, в таких людей практично під час сну не настає глибока фаза, необхідна для синтезу більшості гормонів, які відповідають за засвоєння кальцію та підтримання балансу між процесами формування й руйнування кісткової тканини. Хронічна гіпоксія зменшує кількість остеобластів, що призводить до зниження МЩКТ. Основними джерелами, які використовували вчені для аналізу, були бази даних PubMed/MEDLINE та EMBASE. Були проведені систематичний огляд і метааналіз опублікованих одномоментних досліджень, які оцінювали частоту чи поширеність остеопорозу або показники МЩКТ за умов обструктивного апное уві сні порівняно з контролем. Були включені дослідження, в яких брали участь особи віком від 18 років, які не мали остеопорозу на початковому етапі. Обстежуваним виконували полісомнографію та оцінювали розлади сну. Дані були отримані з 7 досліджень за участю 113 558 осіб. Серед когортних досліджень загальне відношення шансів розвитку остеопорозу в пацієнтів з обструктивним апное уві сні становило 1,92 (95% ДІ 1,24–2,97) порівняно з контролем, проте в перехресних дослідженнях ймовірність остеопорозу була вищою в контрольній групі порівняно з пацієнтами з обструктивним апное уві сні (OR 0,60; 95% ДІ 0,42–0,87). Таким чином, у дослідженнях із когортним дизайном відзначався значний зв’язок між обструктивним апное уві сні й остеопорозом. Вчені зазначили: щоб визначити, чи є обструктивне апное уві сні фактором ризику розвитку остеопорозу, необхідні подальші проспективні дослідження з великою кількістю пацієнтів із урахуванням впливу віку, статі чи індексу маси тіла [7, 8].
Про важливість вивчення даної проблеми свідчить і публікація японського вченого D. Inoue, який зробив висновок, що обструктивне апное уві сні пов’язане з недостатністю вітаміну D, підвищеною резорбцією кісткової тканини та зниженням показників МЩКТ. Вчений зазначає, що обструктивне апное уві сні потрібно відносити до факторів ризику розвитку остеопорозу [9].
Крім того, в одному з проспективних досліджень було показано, що підвищений ризик переломів тіл хребців спостерігався в жінок з обструктивним апное уві сні в анамнезі, проте не було виявлено вірогідного зв’язку між переломом шийки стегнової кістки та обструктивним апное уві сні. Результати цих досліджень були опубліковані у 2020 році вченими T. Huang, S.S. Tworoger, S. Redline у статті «Обструктивне апное уві сні та ризик переломів хребців і стегнової кістки у жінок» [11]. Хронічне порушення сну в пацієнтів із обструктивним апное уві сні потребує уваги лікарів та науковців, адже воно призводить до гормональних порушень в організмі, що впливає на всі метаболічні процеси, тому через цей дисбаланс МЩКТ знижується швидше, ніж встигає відновлюватись, що й призводить до розвитку остеопорозу [7–9].
Відомі наукові дані про зв’язок між порушенням сну та передчасним старінням. Доведено, що теломери, які є кінцевими ділянками хромосом і виконують захисну функцію, мають малу довжину при деяких захворюваннях, що пов’язано з передчасним старінням і ризиком розвитку онкологічних захворювань. Встановлено, що пацієнти з обструктивним апное уві сні мають коротші теломери, а отже, їхні проблеми зі сном є ще одним чинником передчасного старіння клітин [12–15].
Ще одне наукове дослідження, яке було опубліковане в журналі «Ортопедична травма» у 2015 році вченими B.S. Shulman, F.A. Liporace, R.I. Davidovitch та ін., продемонструвало важливість вивчення сну для пацієнтів, у яких уже відбувся перелом кісток [16]. Адже в даній ситуації має значення не лише функціональне порушення сну як фактор ризику остеопорозу, а й емоційний вплив вже самого встановленого перелому на стан пацієнта та його швидке одужання. Було проведене проспективне дослідження серед 1095 осіб з переломами проксимального відділу плечової кістки (n = 111), дистального відділу променевої кістки (n = 440), великогомілкової кістки (n = 109) та переломом у ділянці гомілковостопного суглоба (n = 435). Труднощі зі сном, про які повідомляли пацієнти, порівнювали з загальним функціональним та емоційним станом кожного пацієнта через 3, 6 і 12 місяців після лікування. Утруднення сну через 3 місяці спостереження було виявлено в 41 % пацієнтів з переломом проксимального відділу плечової кістки, 25 % осіб з переломом дистального відділу променевої кістки, 36 % хворих з переломом великогомілкової кістки та 19 % пацієнтів з переломом у ділянці гомілковостопного суглоба. Після 12-місячного спостереження менше 20 % пацієнтів з переломами повідомили про труднощі зі сном. Під час 12-місячного спостереження показники психічного здоров’я для пацієнтів із переломами дистального відділу променевої кістки (р = 0,001) та показники емоційного стану для пацієнтів з переломами великогомілкової кістки (р = 0,024) і переломами гомілковостопного суглоба (р ≤ 0,001) були незалежними предикторами розвитку порушень сну. Таким чином, вчені показали, що під час 12-місячного спостереження незадовільний сон був пов’язаний з порушеним емоційним станом, але зв’язку з порушеним функціональним станом не було, тому слід ретельно оцінити показники психічного здоров’я пацієнтів із проблемами сну на останніх стадіях лікування переломів кісток. Це дозволить ортопедам-травматологам своєчасно направляти на консультацію до неврологів або психотерапевтів пацієнтів з порушенням сну після гострих переломів з метою запобігання розвитку в таких хворих депресивних станів внаслідок хронічного безсоння [16, 17].
У 2020 році в Китаї була опублікована стаття «Зв’язок між якістю сну та мінеральною щільністю кісткової тканини у міських жителів» в журналі Чжецзянського університету «Медичні науки», в якій були надані результати досліджень, проведених в Центрі управління охорони здоров’я в Південно-західному університеті Китаю. З 2012 по 2019 рік був проведений ретроспективний аналіз, в якому була надана оцінка якості сну та МЩКТ за допомогою двохфотонної рентгенівської абсорбціометрії серед 28 756 дорослих осіб (14 355 чоловіків та 14 401 жінка). Якість сну оцінювали за допомогою індексу Піттсбурга (PSQI). Для статистичного аналізу між якістю сну та показниками МЩКТ використовували χ2-тест і модель множинної регресії. Серед обстежених пацієнтів з урахуванням індексу Піттсбурга отримані такі дані: 15 936 осіб (55,4 %) — без розладу сну, 5965 осіб (20,7 %) — з легким, 4897 осіб (17,0 %) — з помірним і 1958 осіб (6,8 %) — з тяжким розладом сну. Було встановлено, що частота остеопорозу у групі помірного розладу сну була вищою, ніж у групі з легкими порушеннями (χ2 = 525,6, р < 0,01), а частота остеопенії й остеопорозу у групі тяжких розладів сну була значно вищою, ніж у групі хворих з помірними порушеннями (χ2 = 1124,9, р < 0,01). За даними множинної регресії було встановлено, що особи, які палили, займались тяжкою розумовою працею та мали вищі показники індексу Піттсбурга, мали нижчі показники МЩКТ, тоді як помірна та інтенсивна щоденна фізична активність була пов’язана з вищими значеннями МЩКТ (р < 0,05). Таким чином, на думку авторів, порушення сну може бути одним із основних факторів ризику втрати МЩКТ у міських жителів, що вказує на необхідність корекції сну для профілактики розвитку остеопорозу [10].
Проведений аналіз результатів літературних джерел щодо зв’язку остеопорозу з можливими розладами сну продемонстрував, що в одній із наукових робіт, де був проведений аналіз когортних і перехресних досліджень, лише в когортних дослідженнях у пацієнтів з обструктивним апное уві сні були вищі показники остеопорозу порівняно з контролем, а в перехресних дослідженнях ймовірність остеопорозу була вищою в контрольній групі порівняно з пацієнтами з обструктивним апное уві сні. Тому, враховуючи, що лише в дослідженнях з когортним дизайном відзначався значний зв’язок між обструктивним апное уві сні та остеопорозом, необхідні подальші проспективні дослідження з великою кількістю пацієнтів з урахуванням впливу віку, статі чи індексу маси тіла. У дослідженнях для оцінки стану МЩКТ не була врахована наявність соматичної патології в пацієнта, зокрема цукрового діабету, гіперпаратиреозу, гепатиту, ревматоїдного артриту й онкологічних захворювань, які можуть сприяти розвитку остеопорозу. Також важливо вказати, чи приймали пацієнти деякі медикаментозні засоби, зокрема снодійні, протиепілептичні препарати, глюкокортикоїди, бісфосфонати, препарати кальцію з вітаміном D та інші. Крім того, на сьогодні існує недостатньо наукових робіт щодо вивчення проблем сну та остеопорозу в чоловіків, тому в подальших дослідженнях потрібно звернути увагу на гендерні особливості даної проблеми. Щодо робіт, в яких вивчали ризики переломів у пацієнтів з порушеннями сну, то їх результати виявились неоднозначними, адже не було виявлено вірогідних зв’язків між переломом шийки стегнової кістки та обструктивним апное уві сні, а підвищений ризик переломів тіл хребців спостерігався лише в жінок з обструктивним апное уві сні в анамнезі. Все це вказує на необхідність подальшого вивчення даної проблеми.
Висновки
Здоровий сон — запорука успішної життєдіяльності всіх органів та систем організму людини. Він запобігає передчасному старінню, покращує якість життя та є найціннішим скарбом людства для досягнення довголіття. Більшість порушень сну можна попередити або лікувати, головне — розпочинати це своєчасно. Хронічне недосипання не лише призводить до розвитку ожиріння, цукрового діабету, гіпертонічної хвороби, депресії, метаболічного синдрому, онкологічної патології та загострення хронічних захворювань, а й сприяє змінам з боку кістково-м’язової системи. Зокрема, гормональний дисбаланс і порушення циркадних ритмів сприяють метаболічним змінам кісток, що призводить до зниження МЩКТ, зменшення рівня вітаміну D у сироватці крові, що, у свою чергу, призводить до розвитку остеопорозу. Доведено, що тривалість сну менше 5 годин на добу в жінок у постменопаузальному періоді пов’язана з низькою МЩКТ та збільшеним ризиком остеопорозу. Хронічна гіпоксія при обструктивному апное уві сні зменшує кількість остеобластів, що сприяє виникненню переломів тіл хребців у жінок та розвитку остеопорозу. Дана проблема є надзвичайно актуальною та потребує подальшого вивчення.
У своїй практичній діяльності при зборі анамнезу лікарі завжди повинні запитувати у пацієнтів про режим сну та своєчасно скеровувати хворих для лікування безсоння з метою запобігання прогресуванню втрати МЩКТ, передчасної появи переломів кісток і розвитку остеопорозу.
Конфлікт інтересів та фінансова підтримка. Автор заявляє про відсутність конфлікту інтересів та фінансової підтримки при отриманні результатів та написанні даної статті.
Отримано/Received 02.11.2021
Рецензовано/Revised 15.11.2021
Прийнято до друку/Accepted 26.11.2021