Журнал «Боль. Суставы. Позвоночник» Том 13, №3, 2023
Вернуться к номеру
Структурно-функціональний стан кісткової тканини у хворих з артеріовенозними мальформаціями нижніх кінцівок
Авторы: A.M. Zyma (1), R.V. Vyderko (1), T.A. Kincha-Polishchuk (1), A.I. Cheverda (1), L.M. Chernukha (2), Yu.M. Guk (1), O.G. Haiko (1), O.M. Magomedov (1), A.V. Zotya (1), O.Yu. Skuratov (1)
(1) — SI “Institute of Traumatology and Orthopedics of the NAMS of Ukraine”, Kyiv, Ukraine
(2) — SI “Shalimov National Institute of Surgery and Transplantology of the NAMS of Ukraine”, Kyiv, Ukraine
Рубрики: Ревматология, Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
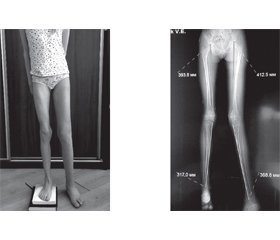
Актуальність. Порушення регіонарного кровотоку в пацієнтів з артеріовенозними мальформаціями (АВМ) нижніх кінцівок змінює умови функціонування кісткової тканини. Мета: дослідити структурно-функціональний стан і метаболізм кісткової тканини у хворих з АВМ нижніх кінцівок за допомогою двохенергетичної рентгенівської абсорбціометрії та вивчення маркерів кісткового обміну. Матеріали та методи. Обстежено 15 пацієнтів з АВМ. Оцінювали клінічний клас хронічного захворювання вен (ХЗВ) за класифікацією CEAP. Обстежені були розподілені на дві підгрупи: першу — із ХЗВ С1-С3 та другу — із ХЗВ С4-С6. Досліджували показники мінеральної щільності кісткової тканини (МЩКТ) за даними двохенергетичної рентгенівської абсорбціометрії, рівень маркерів кісткового обміну в сироватці крові: N-термінального пропептиду колагену 1-го типу (P1NP), С-термінального телопептиду колагену 1-го типу (β-CTx), остеокальцину, 25-гідроксивітаміну D (25(ОН)D) і паратгормону. Результати. У 70 % хворих виявлено порушення стану кісткової тканини ураженої кінцівки. Встановлено достовірно нижчі показники МЩКТ ураженої судинною мальформацією кінцівки порівняно зі здоровою (р = 0,005). Сироватковий рівень β-CTx перевищував норму у 80 % пацієнтів, остеокальцин — у 33 %. У 67 % випадків відзначене зниження сироваткового рівня 25(ОН)D. У хворих з АВМ встановлено різноспрямовані зміни маркерів метаболізму кісткової тканини. Підвищення рівня β-CTx у I підгрупі та його зниження в II підгрупі пов’язано зі стабілізацією перебігу АВМ та віковими змінами гормонального фону пацієнтів. Між показниками P1NP, β-CTx, остеокальцину та МЩКТ ураженої кінцівки наявний низький кореляційний взаємозв’язок. Висновки. У 70 % хворих з АВМ нижніх кінцівок виявлено порушення структурного стану кісткової тканини ураженої кінцівки; статистично значущі відмінності між МЩКТ ураженої та здорової кінцівки, очевидно, зумовлені порушенням регіонарної гемодинаміки. У пацієнтів з АВМ встановлено різноспрямовані зміни маркерів метаболізму кісткової тканини від меж вікової норми, що вказує на необхідність розробки системи медикаментозної терапії на ранніх клінічних стадіях захворювання.
Background. Disruption of regional blood flow in patients with arteriovenous malformations (AVMs) of the lower extremities changes the conditions of bone tissue functioning. The purpose was to study the structural and functional state of bone tissue and its metabolism in patients with AVMs of the lower extremities using dual-energy X-ray absorptiometry and the markers of bone turnover. Materials and methods. Fifteen patients with AVMs had been examined. The clinical class of chronic venous disease (CVD) was evaluated according to CEAP; patients were divided into 2 subgroups: the first one was with CVD C1-C3 and the second one was with CVD C4-C6. Bone mineral density (BMD) was studied based on the X-ray absorptiometry. The level of bone metabolism markers, such as procollagen type 1 N-terminal propeptide (P1NP), C-terminal cross-linking telopeptide of type 1 collagen (β-CTx) and osteocalcin, 25-hydroxyvitamin D (25(ОН)D) and parathyroid hormone were studied. Results. Disturbances of the bone tissue indices of the affected limb were found in 70 % of the patients. Also, the statistically significant difference in BMD of the affected limb compared to the healthy limb was established (р = 0.005). A multidirectional level of P1NP was detected; β-CTx exceeded norm in 80 % of the patients; osteocalcin exceeded norm in 33 % of the cases. In 67 % of the patients, a decrease in serum level of 25(OH)D was noted. Increase of the β-CTx level in the first subgroup and its decrease in the second one was associated with stabilization of the AVMs course and age-related changes in the hormonal background of the patients. Conclusions. Disturbances in the structural state of bone tissue of the affected limb were found in 70 % of the patients; statistically significant difference between the BMD of the affected and healthy limb obviously caused by the influence of regional hemodynamic disturbances. Various deviations of the metabolism markers were found, which indicates the need to develop a system of drug therapy.
артеріовенозна мальформація; мінеральна щільність кісткової тканини; метаболізм кісткової тканини
arteriovenous malformation; bone mineral density; bone metabolism
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Altman I.V., Chernukha L.M., Guch A.A. Vascular anomalies as a consequence of impaired embryonic angiogenesis. Clinical Phlebology. 2008. 1(1). 46-48 (in Russian).
- Lee B.B., Baumgartner I., Berlien P., Bianchini G., Burrows P. et al. Diagnosis and Treatment of Venous Malformations. Consensus Document of the International Union of Phlebology (IUP): updated 2013. Int. Angiol. 2014 Jun 10.
- Chernukha L., Kashyrova O., Vlaykov G. et al. The main aspects of diagnostics and treatment of diffuse arteriovenous forms of congenital vascular malformations of extremities with the presence of microfistulas. Acta Phlebologica. 2018. 19(2). 49-55. doi: 10.23736/S1593-232X.18.00418-6.
- Mattassi R., Vaghi M. Vascular bone syndrome — angio-osteodystrophy: current concepts. Phlebology. 2007. 22(6). 287-90. doi: 10.1258/026835507782655263.
- Arnett T.R. Acidosis, hypoxia and bone. Arch. Biochem. Biophys. 2010. 503(1). 103-109. doi: 10.1016/j.abb.2010.07.021.
- Shuhart C.R., Yeap S.S., Anderson P.A. et al. Exe–cutive Summary of the 2019 ISCD Position Development Conference on Monitoring Treatment, DXA Cross-calibration and Least Significant Change, Spinal Cord Injury, Peri-prosthetic and Orthopedic Bone Health, Transgender Medicine, and Pediatrics. J. Clin. Densitom. 2019 Oct-Dec. 22(4). 453-471. doi: 10.1016/j.jocd.2019.07.001.
- Povoroznyuk V.V. The role of two-photon X-ray absorptiometry in assessing the structural and functional state of bone tissue in children and adolescents (according to the recommendations of the International Society for Clinical Densitometry — ISCD). Pain. Joints. Spine. 2012. 5(1). 55-56 (in Ukrainian).
- Crofton P.M., Evans N., Taylor M.R., Holland C.V. Serum CrossLaps: pediatric reference intervals from birth to 19 years of age. Clin. Chem. 2002. 48(4). 671-3.
- Crofton P.M., Evans N., Taylor M.R., Holland C.V. Procollagen type I amino-terminal propeptide: pediatric reference data and relationship with procollagen type I carboxyl-terminal propeptide. Clin. Chem. 2004 Nov. 50(11). 2173-6. doi: 10.1373/clinchem.2004.039958.
- Bayer M. Reference values of osteocalcin and procollagen type I N-propeptide plasma levels in a healthy Central European population aged 0–18 years. Osteoporos. Int. 2014 Feb. 25(2). 729-36. doi: 10.1007/s00198-013-2485-4.
- Belov S.T. Anatomopathological classification of congenital vascular defects. Semin. Vasc. Surg. 1993. 6. 219-224.
- Rendón-Elías F.G., Hernández-Sánchez M,. Albores-Figueroa R., Montes-Tapia F.F., Gómez-Danés L.H. Congenital vascular malformations update. Medicina Universitaria. 2014. 16. 184-198.
- Banzic I., Brankovic M., Maksimović Z. et al. Parkes Weber syndrome — diagnostic and management paradigms: a systematic review. Phlebology. 2017. 32(6). 371-383. doi: 10.1177/0268355516664212.
- Redondo P., Aguado L., Martínez-Cuesta A. Diagnosis and management of extensive vascular malformations of the lower limb: part II. Systemic repercusion, diagnosis, and treatment. J. Am. Acad. Dermatol. 2011. 65. 909-923. doi: 10.1016/j.jaad.2011.03.009.
- Breugem C.C., Maas M., Breugem S.J., Schaap G.R., van der Horst C.V. Vascular malformations of the lower limb with osseous involvement. J. Bone Joint Surg. Br. 2003. 85(3). 399-05. doi: 10.1302/0301-620x.85b3.13429.
- Redondo P., Aguado L., Martínez-Cuesta A. Diagnosis and management of extensive vascular malformations of the lower limb: part I. Clinical diagnosis. J. Am. Acad. Dermatol. 2011 Nov. 65(5). 893-906; quiz 907-8. doi: 10.1016/j.jaad.2010.12.047.
- Takeuchi A., Matsubara H., Yamamoto N. et al. Successful treatment of pathologic femoral shaft fracture associated with large arteriovenous malformations using a 3-dimensional external fixator and teriparatide: a case report. BMC Surg. 2019. 19(1). 35. doi: 10.1186/s12893-019-0498-4.
- Tsaridis E., Papasoulis E., Manidakis N., Koutroumpas I., Lykoudis S. et al. Management of a femoral diaphyseal fracture in a patient with Klippel-Trenaunay-Weber syndrome: a case report. Cases Journal. 2009. 2(8, article 8852). doi: 10.4076/1757-1626-2-8852.
- Nahas S., Wong F., Back D. A case of femoral fracture in Klippel Trenaunay syndrome. Case Rep. Orthop. 2014. 2014. 548161. doi: 10.1155/2014/548161.
- Lee B.B. Critical Issues in Management of Congenital Vascular Malformation. Annals of Vascular Surgery. 2004. 18(3). 380-392. doi: 10.1007/s10016-004-0020-y.
- Yakes W.F. Arteriovenous malformations: the Yakes classification and its therapeutic implications. Egyptian J. Vasc. Endovasc. Surg. 2014. 10. 9-23.