Резюме
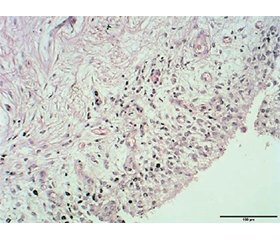
Актуальність. Травматичні ушкодження колінного суглоба у пацієнтів з метаболічною коморбідністю становлять клінічну проблему через порушені процеси загоєння та запальні реакції. Синовіальна оболонка відіграє ключову роль у посттравматичному запаленні, проте морфологічні зміни у пацієнтів із метаболічними порушеннями залишаються недостатньо охарактеризованими. Мета: визначити морфологічні особливості синовіальної оболонки за шкалою Krenn при травматичних ушкодженнях колінного суглоба у пацієнтів із метаболічною коморбідністю та оцінити їх зв’язок із клініко-лабораторними показниками. Матеріали та методи. Проспективне когортне дослідження включало 86 пацієнтів, яким було проведено артроскопічні втручання з приводу травматичних ушкоджень колінного суглоба (січень 2020 — грудень 2024 р.) у КП «ПОКЛ ім. М.В. Скліфосовського ПОР». Пацієнти розподілені на три групи: І група (n = 36) — без коморбідності, ІІ група (n = 29) — з метаболічними порушеннями (цукровий діабет 2-го типу та/або ожиріння), ІІІ група (n = 21) — з метаболічними та судинними порушеннями (додатково артеріальна гіпертензія). Біопсію синовіальної оболонки оцінювали за шкалою Krenn (0–9 балів), що включає оцінку запальної інфільтрації, стромальної активації та гіперплазії синовіальної оболонки. Статистичний аналіз: тест Краскела — Волліса, кореляція Спірмена, логістична регресія. Результати. Медіана загального бала за Krenn становила: група І — 2,0 (IQR 1–4), група ІІ — 5,0 (IQR 4–6), група ІІІ — 7,0 (IQR 6–8) (p < 0,001). Високий ступінь синовіту (за Krenn ≥ 5) виявлено у 13,9 % пацієнтів групи І, 72,4 % групи ІІ та 95,2 % групи ІІІ. Встановлено сильну позитивну кореляцію між балом за Krenn та СРБ (r = 0,68, p < 0,001), ШОЕ (r = 0,62, p < 0,001), ІМТ (r = 0,54, p < 0,001). Незалежними предикторами високого бала за Krenn були: підвищений СРБ (OR = 4,56, 95% CI 1,87–11,13), наявність ЦД2 (OR = 3,84, 95% CI 1,52–9,71), ожиріння (OR = 3,12, 95% CI 1,44–6,78). Висновки. Метаболічна коморбідність асоціюється з вираженими морфологічними змінами синовіальної оболонки, що характеризуються переходом від дегенеративного до запального фенотипу та є морфологічним обґрунтуванням для диференційованого хірургічного підходу в цієї категорії пацієнтів.
Background. Traumatic knee injuries in patients with metabolic comorbidities present a clinical challenge due to altered healing processes and inflammatory responses. The synovial membrane plays a crucial role in post-traumatic inflammation, yet morphological changes in metabolically compromised patients remain poorly characterized. This study aimed to determine morphological features of synovium using Krenn score in traumatic knee injuries among patients with metabolic comorbidity and evaluate their correlation with clinical-laboratory parameters. Materials and methods. A prospective cohort study included 86 patients undergoing arthroscopic surgery for traumatic knee injuries (January 2020 — December 2024) at the Poltava Regional Clinical Hospital named after M.V. Sklifosovskyi of the Poltava Regional Council. Patients were stratified into three groups: group I (n = 36) without comorbidity, group II (n = 29) with metabolic disorders (type 2 diabetes and/or obesity), group III (n = 21) with metabolic and vascular disorders (additional hypertension). Synovial biopsies were evaluated with Krenn score (0–9 points) assessing inflammatory infiltration, stromal activation, and synovial hyperplasia. Statistical analysis employed Kruskal-Wallis test, Spearman correlation, and logistic regression. Results. Median Krenn scores differed significantly: group I — 2.0 (interquartile range (IQR) 1–4), group II — 5.0 (IQR 4–6), group III — 7.0 (IQR 6–8) (p < 0.001). High-grade synovitis (Krenn ≥ 5) was present in 13.9 % of patients of group I, 72.4 % of group II, and 95.2 % of group III. Strong positive correlations existed between Krenn score and C-reactive protein (r = 0.68, p < 0.001), erythrocyte sedimentation rate (r = 0.62, p < 0.001), and body mass index (r = 0.54, p < 0.001). Elevated C-reactive protein (odds ratio (OR) = 4.56, 95% confidence interval (CI) 1.87–11.13), diabetes presence (OR = 3.84, 95% CI 1.52–9.71), and obesity (OR = 3.12, 95% CI 1.44–6.78) were independent predictors of high Krenn scores. Conclusions. Metabolic comorbidity is associated with pronounced synovial morphological changes characterized by transition from degenerative to inflammatory phenotype, providing morphological basis for differentiated surgical approaches in this patient population.
Список литературы
1. Haas R., Gorelik A., Busija L., O’Connor D., Pearce C., Mazza D., Buchbinder R. Prevalence and characteristics of musculoske–letal complaints in primary care: an analysis from the population level and analysis reporting (POLAR) database. BMC Prim Care. 2023. Vol. 24. № 1. Р. 40. doi: 10.1186/s12875-023-01976-z.
2. Diseases G.B.D., Injuries C. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a syste–matic analysis for the Global Burden of Disease Study 2019. Lancet. 2020. Vol. 396. № 10258. Р. 1204-1222. doi: 10.1016/S0140-6736(20)30925-9.
3. Long H., Liu Q., Yin H., Wang K., Diao N., Zhang Y., Lin J., Guo A. Prevalence Trends of Site-Specific Osteoarthritis From 1990 to 2019: Findings from the Global Burden of Disease Study 2019. Arthritis Rheumatol. 2022. Vol. 74. № 7. Р. 1172-1183. doi: 10.1002/art.42089.
4. Collaborators G.B.D.O. Global, regional, and national burden of osteoarthritis, 1990-2020 and projections to 2050: a syste-matic analysis for the Global Burden of Disease Study 2021. Lancet Rheumatol. 2023. Vol. 5. № 9. Р. e508-e522. doi: 10.1016/S2665-9913(23)00163-7.
5. Lohmander L.S., Englund P.M., Dahl L.L., Roos E.M. The long-term consequence of anterior cruciate ligament and meniscus injuries: osteoarthritis. Am J Sports Med. 2007. Vol. 35. № 10. Р. 1756-69. doi: 10.1177/0363546507307396.
6. Nielsen A.B., Yde J. Epidemiology of acute knee injuries: a prospective hospital investigation. J Trauma. 1991. Vol. 31. № 12. Р. 1644-8. doi: 10.1097/00005373-199112000-00014.
7. Rathod V., Shrivastav S., Gharpinde M.R. Knee Arthroscopy in the Era of Precision Medicine: A Comprehensive Review of Tailored Approaches and Emerging Technologies. Cureus. 2024. Vol. 16. № 10. Р. e70932. doi: 10.7759/cureus.70932.
8. Scanzello Р.R. Role of low-grade inflammation in osteoarthritis. Curr Opin Rheumatol. 2017. Vol. 29. № 1. Р. 79-85. doi: 10.1097/BOR.0000000000000353.
9. Sanchez-Lopez E., Coras R., Torres A., Lane N.E., Guma M. Synovial inflammation in osteoarthritis progression. Nat Rev Rheumatol. 2022. Vol. 18. № 5. Р. 258-275. doi: 10.1038/s41584-022-00749-9.
10. Olivotto E., Trisolino G., Belluzzi E., Lazzaro A., Strazzari A., Pozzuoli A., et al. Macroscopic Synovial Inflammation Correlates with Symptoms and Cartilage Lesions in Patients Undergoing Arthroscopic Partial Meniscectomy: A Clinical Study. Journal of Clinical Medicine. 2022. Vol. 11. № 15. Р. 4330. doi: 10.3390/jcm11154330.
11. Daghestani H.N., Kraus V.B. Inflammatory biomarkers in osteoarthritis. Osteoarthritis Cartilage. 2015. Vol. 23. № 11. Р. 1890-6. doi: 10.1016/j.joca.2015.02.009.
12. Berenbaum F. Osteoarthritis as an inflammatory disease (osteoarthritis is not osteoarthrosis!). Osteoarthritis Cartilage. 2013. Vol. 21. № 1. Р. 16-21. doi: 10.1016/j.joca.2012.11.012.
13. Wei G., Lu K., Umar M., Zhu Z., Lu W.W., Speakman J.R., et al. Risk of metabolic abnormalities in osteoarthritis: a new perspective to understand its pathological mechanisms. Bone Res. 2023. Vol. 11. № 1. Р. 63. doi: 10.1038/s41413-023-00301-9.
14. Collins K.H., Lenz K.L., Pollitt E.N., Ferguson D., Hutson I., Springer L.E., et al. Adipose tissue is a critical regulator of osteoarthritis. Proc Natl Acad Sci USA. 2021. Vol. 118. № 1. doi: 10.1073/pnas.2021096118.
15. Rosa S.Р., Goncalves J., Judas F., Mobasheri A., Lopes Р., Mendes A.F. Impaired glucose transporter-1 degradation and increased glucose transport and oxidative stress in response to high glucose in chondrocytes from osteoarthritic versus normal human cartilage. Arthritis Res Ther. 2009. Vol. 11. № 3. Р. R80. doi: 10.1186/ar2713.
16. Griffin T.M., Huffman K.M. Editorial: Insulin Resistance: Releasing the Brakes on Synovial Inflammation and Osteoarthritis? Arthritis Rheumatol. 2016. Vol. 68. № 6. Р. 1330-3. doi: 10.1002/art.39586.
17. Wang X., Hunter D., Xu J., Ding Р. Metabolic triggered inflammation in osteoarthritis. Osteoarthritis Cartilage. 2015. Vol. 23. № 1. Р. 22-30. doi: 10.1016/j.joca.2014.10.002.
18. Findlay D.M. Vascular pathology and osteoarthritis. Rheumatology (Oxford). 2007. Vol. 46. № 12. Р. 1763-8. doi: 10.1093/rheumatology/kem191.
19. Mobasheri A., Rayman M.P., Gualillo O., Sellam J., van der Kraan P., Fearon U. The role of metabolism in the pathogenesis of osteoarthritis. Nat Rev Rheumatol. 2017. Vol. 13. № 5. Р. 302-311. doi: 10.1038/nrrheum.2017.50.
20. Francisco V., Perez T., Pino J., Lopez V., Franco E., Alonso A., et al. Biomechanics, obesity, and osteoarthritis. The role of adipokines: When the levee breaks. J Orthop Res. 2018. Vol. 36. № 2. Р. 594-604. doi: 10.1002/jor.23788.
21. Sampath S.J.P., Venkatesan V., Ghosh S., Kotikalapudi N. Obesity, Metabolic Syndrome, and Osteoarthritis — An Updated Review. Curr Obes Rep. 2023. Vol. 12. № 3. Р. 308-331. doi: 10.1007/s13679-023-00520-5.
22. Krenn V., Morawietz L., Burmester G.R., Kinne R.W., Mueller-Ladner U., Muller B., et al. Synovitis score: discrimination between chronic low-grade and high-grade synovitis. Histopathology. 2006. Vol. 49. № 4. Р. 358-64. doi: 10.1111/j.1365-2559.2006.02508.x.
23. Krenn V., Perino G., Ruther W., Krenn V.T., Huber M., Hugle T., et al. 15 years of the histopathological synovitis score, further development and review: A diagnostic score for rheumatology and orthopaedics. Pathol Res Pract. 2017. Vol. 213. № 8. Р. 874-881. doi: 10.1016/j.prp.2017.05.005.
24. Pelypenko O.V., Shepitko V.I. Morphological Features of Components and Functional Parameters of Synovial Shell of Rats. World of Medicine and Biology. 2018. Vol. 14. № 65. doi: 10.26724/2079-8334-2018-3-65-176-178.
25. Mamontova T.V., Mykytiuk M.V., Bobrova N.O., Kutsenko L.O., Vesnina L.E., Kaidashev I.P. The anti-inflammatory effect of fullerene C60 on adjuvant arthritis in rats. Fiziolohichny zhurnal. 2013. Vol. 59. № 3. Р. 102-110. doi: 10.15407/fz59.03.102.
26. Urban H., Little Р.B. The role of fat and inflammation in the pathogenesis and management of osteoarthritis. Rheumatology (Oxford). 2018. Vol. 57. Suppl. 4. Р. iv10-iv21. doi: 10.1093/rheumato-logy/kex399.
27. Savchenko L.G., Digtiar N.I., Selikhova L.G., Kaidasheva E.I., Shlykova O.A., Vesnina L.E., et al. Liraglutide exerts an anti-inflammatory action in obese patients with type 2 diabetes. Rom J Intern Med. 2019. Vol. 57. № 3. Р. 233-240. doi: 10.2478/rjim-2019-0003.
28. Ayral X., Pickering E.H., Woodworth T.G., Mackillop N., Dougados M. Synovitis: a potential predictive factor of structural progression of medial tibiofemoral knee osteoarthritis — results of a 1 year longitudinal arthroscopic study in 422 patients. Osteoarthritis Cartilage. 2005. Vol. 13. № 5. Р. 361-7. doi: 10.1016/j.joca.2005.01.005.
29. Guo Q., Jin Y., Chen X., Ye X., Shen X., Lin M., et al. NF-kappaB in biology and targeted therapy: new insights and translational implications. Signal Transduct Target Ther. 2024. Vol. 9. № 1. Р. 53. doi: 10.1038/s41392-024-01757-9.
30. Economou A., Mallia I., Fioravanti A., Gentileschi S., Nacci F., Bellando Randone S., et al. The Role of Adipokines between Genders in the Pathogenesis of Osteoarthritis. Int J Mol Sci. 2024. Vol. 25. № 19. doi: 10.3390/ijms251910865.