Журнал «Травма» Том 26, №6, 2025
Вернуться к номеру
Септична та асептична нестабільність ендопротеза колінного суглоба у хворих на ревматоїдний артрит (метааналіз)
Авторы: Полулях Д.М., Герасименко С.І., Полулях М.В., Герасименко А.С., Бабко А.М., Остапчук Р.М.
ДУ «Інститут травматології та ортопедії НАМН України», м. Київ, Україна
Рубрики: Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
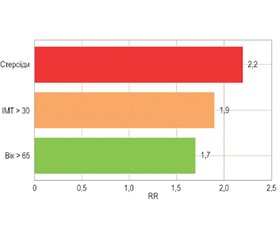
Актуальність. Ендопротезування колінного суглоба є ефективним методом лікування хворих на ревматоїдний артрит. Проте на функціональні результати лікування суттєво впливає виникнення таких серйозних ускладнень, як септична та асептична нестабільність імплантатів. У цьому огляді узагальнено сучасні уявлення про патогенез, клінічні прояви, діагностику, стратегії профілактики та лікування нестабільності ендопротезів у хворих на ревматоїдний артрит. Мета: провести метааналіз сучасних клінічних досліджень щодо частоти, факторів ризику, діагностики та лікування септичної та асептичної нестабільності ендопротеза колінного суглоба у хворих на ревматоїдний артрит. Матеріали та методи. Проведено систематичний пошук досліджень у базах даних PubMed, Scopus та Web of Science за період 2010–2024 рр. До аналізу включено 16 досліджень, що відповідали критеріям включення. Оцінено відносний ризик (RR) розвитку нестабільності, частоту ускладнень, гетерогенність результатів. Аналіз виконано з використанням RevMan 5.4. Результати. Частота септичної нестабільності у хворих на ревматоїдний артрит становить 3,4 % (95% ДІ: 2,6–4,5), що у 2,1 раза (95% ДІ: 1,5–2,9) перевищує ризик у пацієнтів з остеоартрозом. Асептична нестабільність відзначена у 10,8 % (95% ДІ: 8,5–13,4) випадків. Основними факторами ризику є вік понад 65 років (RR = 1,7), ІМТ > 30 (RR = 1,9) та тривале застосування стероїдів (RR = 2,2). Висновки. Хворі на ревматоїдний артрит мають підвищений ризик розвитку нестабільності колінного ендопротеза. Використання персоналізованих протоколів профілактики та ревізійного протезування дає змогу знизити частоту ускладнень.
Background. Knee arthroplasty is an effective method for the treatment of patients with rheumatoid arthritis. However, the functional outcomes are significantly affected by serious complications such as septic and aseptic instability of implants. This review summarizes the current understanding of pathogenesis, clinical manifestations, diagnosis and strategies for the prevention and treatment of endoprosthesis instability in patients with rheumatoid arthritis. Aim: to conduct a meta-analysis of current clinical trials on the frequency, risk factors, diagnosis and treatment of septic and aseptic instability of knee endoprosthesis in patients with rheumatoid arthritis. Materials and methods. A systematic search of studies was conducted in the PubMed, Scopus and Web of Science databases for 2010–2024. The analysis included 16 studies that met the inclusion criteria. The relative risk (RR) of developing instability was estimated, as well as the incidence of complications, and hete-rogeneity of results. The analysis was performed using RevMan 5.4. Results. The incidence of septic instability in patients with rheumatoid arthritis is 3.4 % (95% confidence interval (CI): 2.6–4.5), which is 2.1 times (95% CI: 1.5–2.9) higher that in participants with osteoarthritis. Aseptic instability was detected in 10.8 % (95% CI: 8.5–13.4) of cases. The main risk factors are age over 65 years (RR = 1.7), body mass index > 30 (RR = 1.9) and long-term use of steroids (RR = 2.2). Conclusions. Patients with rheumatoid arthritis have an increased risk of developing knee endoprosthesis instability. The use of personalized protocols for prevention and revision knee replacement can reduce the incidence of complications.
ревматоїдний артрит; тотальне ендопротезування; септична нестабільність; асептична нестабільність; метааналіз
rheumatoid arthritis; total joint replacement; septic instability; aseptic instability; meta-analysis