Журнал «Здоровье ребенка» 3 (54) 2014
Вернуться к номеру
Проблемні питання діагностики та моніторингу серцево-судинних розладів у дітей після кардіохірургічного лікування вроджених вад серця
Авторы: Гончарь М.О. - Харківський національний медичний університет
Рубрики: Кардиология, Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
В результаті аналізу даних клініко-інструментального та біохімічного дослідження 168 дітей шкільного віку, прооперованих з приводу вроджених вад серця, автори пропонують визначати функціональний клас серцево-судинної системи за допомогою розробленої оригінальної шкали. Інтегральна оцінка найважливіших показників функціонування серця після кардіохірургічної корекції вдосконалює процес тривалого динамічного спостереження та реабілітації у періоді від дитинства до дорослості.
В результате анализа данных клинико-инструментального и биохимического обследования 168 детей школьного возраста, прооперированных по поводу врожденных пороков сердца, авторы предлагают определять функциональный класс сердечно-сосудистой системы при помощи разработанной оригинальной шкалы. Интегральная оценка важнейших показателей функционирования сердца после кардиохирургической коррекции усовершенствует процесс динамического наблюдения и реабилитации в периоде от детства до взрослости.
As a result of an analysis of clinical and instrumental data and biochemical examination of 168 school-aged children operated for congenital heart disease, the authors suggest to determine the functional class of the cardiovascular system using the developed original scale. Integral assessment of the most important indicators of the heart after cardiac surgical correction improves the process of dynamic monitoring and rehabilitation in the period from childhood to adulthood.
вроджена вада серця, оперативна корекція, діагностика, функціональний клас.
врожденные пороки сердца, оперативная коррекция, диагностика, функциональный класс.
congenital heart disease, surgical correction, diagnostics, functional class.
Статья опубликована на с. 138-142
Досягнення світової та вітчизняної кардіохірургії щодо лікування вроджених вад серця (ВВС) обумовлюють стійку тенденцію до збільшення чисельності хворих, які перенесли кардіохірургічне втручання в дитячому віці. Когорта прооперованих дітей та підлітків у подальшому формує особливий контингент дорослих — grown-up congenital heart disease (GUCH), який протягом тривалого періоду життя потребує уваги та кваліфікованої допомоги кардіологів, кардіохірургів, інших спеціалістів [1–3].
На актуальності розробки медичних аспектів супроводу, фізичної та соціальної реабілітації GUCH-пацієнтів наголошують експерти American Association of Cardiovascular and Pulmonary Rehabilitation, American Heart Association (AHA), British Cardiovascular Society, European Association for Cardiovascular Prevention and Rehabilitation, National Audit for Cardiac Rehabilitation, а також відомі фахівці України, РФ, Білорусі та інших країн [2–5]. За даними АНА, 25–40 % GUCH-пацієнтів мають тяжкі кардіальні порушення та потребують мультидисциплінарного підходу до моніторингу стану здоров’я протягом усього життя, а також повторних хірургічних втручань [1]. Тому залишаються актуальними питання своєчасного визначення ранніх ознак погіршення функціонального стану серцево-судинної системи (ССС) з метою профілактики розвитку або лікування хронічної серцевої недостатності (ХСН) та інших ускладнень, оптимізації динамічного спостереження пацієнтів, які перенесли кардіохірургічне втручання в дитячому віці.
Натепер запропоновано достатній арсенал способів оцінки адаптаційних можливостей серця та стану гемодинаміки у дорослих пацієнтів із ХСН, у яких визнано доцільним встановлення функціонального класу (ФК) як інтегральної оцінки стану ССС. Саме ФК дозволяє прогнозувати здатність серця та судин до функціонування на нормальному або зниженому рівні. У «Национальных клинических рекомендациях Всероссийского научного общества кардиологов» розрізняють 4 функціональних класи стану ССС [4]. Під ФК розуміють здатність пацієнтів до виконання навантажень, або ступінь фізичної активності, — тобто стадія хвороби та функціональний клас зазвичай не є паралельними [4]. Так, відома класифікація Стражеска — Василенка із виділенням стадій ХСН та класифікація NYHA із визначенням ФК доповнюють одна одну [6]. Визнані кардіологами способи оцінки ФК у дорослих включають діагностику систолічної дисфункції лівого шлуночка (ЛШ) у стані спокою та після дозованого фізичного навантаження; діастолічної дисфункції міокарда [7, 8]; запропоновано спосіб встановлення кореляцій між основними клінічними характеристиками діастолічної і систолічної СН та функціональним класом NYHA [6]. Для вдосконалення методики оцінки стану хворих із патологією серця розроблена шкала оцінки клінічного стану при ХСН В.Ю. Мареєва [8] та ін.
У дитячій кардіології визначення функціонального стану ССС, доклінічних проявів СН, ступеня ураження міокарда та оцінка його скоротливої функції є актуальною проблемою, від вирішення якої залежатимуть можливості якісного лікування, спостереження та реабілітації дітей із кардіальною патологією і в тому числі тих, кого було прооперовано з приводу вродженої вади серця (ВВС) [7, 9–11]. Остання група пацієнтів є особливою, адже спостереження протягом декількох років після хірургічної корекції анатомічних дефектів серця дозволило встановити, що суттєвими проблемами стану здоров’я таких дітей є розвиток міокардіальної дисфункції, ремоделювання міокарда, ХСН, затримка фізичного або психічного розвитку та зниження якості життя [9–11]. Відсутність тривалого професійного моніторингу у частини прооперованих погіршує прогноз щодо їх здоров’я та якості життя в дорослому віці. Світовий досвід показує, що ця медико-соціальна проблема набуває все більшої актуальності та значущості [1, 2, 12, 13].
Основним недоліком поширених нині методів спостереження пацієнтів, які були прооперовані з приводу ВВС, є їх недостатня специфічність при визначенні функціонального стану ССС саме у цієї категорії хворих. Традиційно лікарі оцінюють наявність окремих проявів маніфестної ХСН, або, у кращому випадку, інструментальні ознаки систолічної або діастолічної дисфункції міокарда [6, 7, 13]. При цьому на етапі диспансерного спостереження не завжди враховуються типові для даної групи пацієнтів морфофункціональні зміни ССС, пов’язані з особливостями анатомії та патофізіології ВВС, а також своєчасність, обширність, травматичність та успішність кардіохірургічного втручання (наявність решунтування дефектів, резидуальної легеневої гіпертензії, трансклапанної регургітації, рестенозів, порушень серцевого ритму та ін.). У пацієнтів із ВВС рідко використовують показники біохімічних маркерів ушкодження міокарда, важливість яких для оцінки прогнозу перебігу захворювання і визначення тактики лікування вже доведена [1, 10, 13].
З огляду на вищевикладене метою нашого дослідження стало вирішення завдання щодо виділення функціональних класів стану серцево–судинної системи в дітей у віддалені терміни після кардіохірургічної корекції ВВС для об’єктивізації оцінки стану пацієнта, підвищення точності ранньої діагностики серцево-судинних розладів та ефективності індивідуального динамічного спостереження.
Для вирішення поставлених завдань протягом 8 років на базі Обласного дитячого кардіологічного центру Обласної дитячої клінічної лікарні м. Харкова було проведено обстеження 168 дітей із ВВС у віддалені терміни після корекції вади з оцінкою ЕКГ, ДЕхоКГ, велоергометрії (ВЕМ) та визначенням активності мозкового натрійуретичного пропептиду (проМНУП) та тропоніну І. Середній вік обстежених становив 8,98 ± 1,05 року, післяопераційний катамнез — 6,92 ± 0,76 року. У структурі діагнозів 67,5 % становили прості ВВС, 32,5 % — комбіновані вади серця. В основу розподілу покладено дані дискримінантного аналізу та багатовимірного регресійного аналізу, що дозволило визначити найбільш інформативні показники з подальшою бальною оцінкою кожного з них.
Отримані дані дозволили провести розподіл пацієнтів за функціональними класами стану ССС з урахуванням клінічних проявів СН, гемодинамічних особливостей вади серця та наявності залишкової післяопераційної патології, а також даних дослідження систолічної і діастолічної функції шлуночків, толерантності до фізичного навантаження у взаємозв’язку з результатами біохімічного дослідження крові щодо діагностики пошкодження кардіоміоцитів (тропонін І) і доклінічної СН (проМНУП).
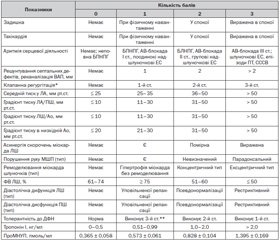
Ознаки, що були визнані інформативними, згруповано в оригінальну шкалу оцінки функціонального стану ССС пацієнта, який був прооперований з приводу вродженої вади серця, з подальшою бальною оцінкою кожного з них (за принципом збільшення кількості балів від норми (0) до мінімальних (1), помірних (2), виражених (3) змін); усі отримані бали потім підсумовуються.
Згідно з багатовимірною класифікацією, проведеною в подальшому методом кластерного аналізу, виявлено, що за вищеозначеними показниками вибірка прооперованих пацієнтів може бути поділена на чотири класи стану ССС, що не перетинаються. За сумою балів визначали функціональний клас серцево-судинної системи пацієнта: I ФК — 0–5 балів, II ФК — 6–10 балів, III ФК — 11–15 балів, IV ФК — 16–25 балів. Отримана шкала оцінки функціонального стану ССС наведена в табл. 1. Зауважимо, що для пацієнтів без ознак ремоделювання міокарда (переважно I та II ФК) біохімічне дослідження крові (тропонін І, проМНУП) не є обов’язковим.
Аналіз відмінностей стану ССС у пацієнтів, які були зараховані до різних ФК, за даними ультразвукових методів дослідження, свідчив, що частота виявлення систолічної міокардіальної дисфункції збільшується у міру погіршення функціонального стану ССС прооперованих пацієнтів від 28,1 % (у дітей із I ФК) до 62,5 % (у пацієнтів із IV ФК); аналогічно змінюється частота реєстрації діастолічної дисфункції ЛШ (від 10,3 % у пацієнтів із І ФК до 56,3 % — із IV ФК відповідно (p < 0,05).
Аналіз показників морфофункціонального стану лівих камер серця свідчив про наявність відмінностей між показниками насосної функції ЛШ (p < 0,05), діастолічного об’єму ЛШ (p < 0,05), маркерів ремоделювання серця (відносної товщини стінок ЛШ (p < 0,05), індексу маси міокарда ЛШ (p < 0,05), індексу сферичності лівого передсердя (p < 0,05), індексу Tei (p < 0,05)) у дітей із різними функціональними класами стану ССС.
Встановлено значущі кореляційні зв’язки між ФК та частотою дихання (r = +0,65), ФК та ЧСС (r = +0,39); ФК та кінцево-діастолічним об’ємом ЛШ (r = +0,33); ФК та середнім тиском у легеневій артерії (ЛА) (r = +0,68); ФК та наявністю асинергії скорочень міокарда (r = +0,52), ФК та розміром резидуальних септальних дефектів (r = +0,41). Також виявлено зворотний зв’язок між ФК та фракцією викиду ЛШ (r = –0,32); значущі кореляції між ФК та концентрацією тропоніну І (r = +0,46) і –проМНУП (r = +0,39).
Наведені дані обґрунтовують можливість використання визначення ФК у прооперованих пацієнтів як додаткового інформативного критерію стану ССС, що дозволяє об’єктивізувати її оцінку. Простоту та доцільність визначення ФК у процесі тривалого спостереження ілюструє нижченаведений приклад.
Клінічний випадок
Пацієнт Олександр С., 10 років, історія хвороби № 1141, звернувся до Обласного дитячого кардіологічного центру через 2 роки після оперативної корекції комбінованої ВВС: дефекту міжшлуночкової перегородки, клапанного стенозу аорти, субаортального стенозу, клапанного стенозу легеневої артерії. Проведена радикальна корекція вади (пластика ДМШП, висічення фіброзно-м’язової діафрагми, усунення стенозу ЛА) зі штучним кровообігом. Результат операції задовільний, дитина виписана з кардіохірургічної клініки через 2 тижні під спостереження кардіолога за місцем проживання. Надані рекомендації щодо лікування (протягом 1-го місяця) було виконано, хлопець почував себе добре, упродовж двох наступних років спостерігався у педіатра, реабілітації не отримував, уроки фізкультури в школі не відвідував. При обстеженні через 2 роки: скарг немає, загальний стан задовільний, вага — 43 кг, зріст — 149 см, ЧД — 24 за 1 хв, ЧСС — 78 за 1 хв, АТ — 108/60 мм рт.ст. Серцевий поштовх посилений; межі серця розширені вліво до 2 см назовні від середньоключичної лінії; тони ритмічні, грубий систолічний шум у ІІІ–ІV міжребер’ї зліва від грудини, ніжний систолічний шум у проекції клапана ЛА, діастолічний шум у точці проекції клапана аорти. Живіт м’який, печінка біля краю реберної дуги, фізіологічні відправлення в нормі. Клінічні аналізи крові, сечі в нормі.
ЕКГ: ритм синусовий, неповна блокада ПНПГ, гіпертрофія ЛШ, порушення реполяризації міокарда ЛШ. Холтерівське моніторування ЕКГ: рідкі надшлуночкові екстрасистоли.
Заключення ДЕхоКГ: стан після корекції ВВС: розширення лівих камер серця (ЛШ — 48,3 мм, ЛП — 29,2 мм) з помірною гіпертрофією стінок (товщина задньої стінки (ТЗС) ЛШ — 9,1 мм, ТМШП — 10 мм). Аортальна недостатність І ст. Решунтування ДМШП (1 мм); парадоксальний рух міжшлуночкової перегородки. Зворотний кровотік на тристулковому клапані 1–го ст. Порушення систолічної функції ЛШ (ФВ — 55 %). Діастолічна функція ЛШ у нормі.
При проведенні ВЕМ тест припинено після 1-го ступеня у зв’язку з появою скарг на задишку та втомлюваність, зафіксовано значне підвищення артеріального тиску.
Діагноз: комбінована вроджена вада серця (дефект міжшлуночкової перегородки, клапанний стеноз аорти, субаортальний стеноз, клапанний стеноз легеневої артерії), стан після радикальної хірургічної корекції (післяопераційний період — 2 роки). Решунтування септального дефекту. Недостатність клапана аорти 1-го ст., СН І ст.
Оцінка стану ССС пацієнта за допомогою наведеної вище шкали становила 15 балів, що відповідало II функціональному класу та відображувало наявність певних резидуальних змін (решунтування септального дефекту, аортальна недостатність), ознак ремоделювання міокарда, початкових порушень систолічної функції ЛШ. Пацієнт був виписаний під спостереження дитячого кардіоревматолога за місцем проживання з рекомендаціями обмеження фізичних навантажень, ЛФК, проведення курсу цитопротекторної та кардіотрофної терапії; контрольне обстеження призначене через 6 міс. Однак після проведення призначеного курсу реабілітації протягом 2 років самопочуття дитини залишалось добрим, рекомендації щодо контрольного обстеження не виконано, реабілітація в подальшому не проводилась.
У віці 12 років (4 роки після операції) хлопець почав скаржитись на періодичні короткочасні болі в ділянці серця та задишку під час побутового фізичного навантаження. При обстеженні фізичний розвиток нормальний, гармонійний. ЧСС — 76 за 1 хв, ЧД — 24 за 1 хв. Фізикальні дані з боку ССС суттєво не змінились. Печінка не збільшена. За даними ЕКГ, ритм синусовий, зафіксована трансформація неповної форми блокади ПНПГ у повну блокаду ПНПГ протягом декількох років після операції.
Заключення ДЕхоКГ: дилатація лівих камер серця (ЛШ — 55,9 мм, ТЗС — ЛШ 9,9 мм, ТМШП — 10,2 мм, ЛП — 30,0 мм), фіброзно–м’язова діафрагма вихідного відділу ЛШ (формування субаортального стенозу) з градієнтом тиску у вихідному відділі ЛШ — 22,0 мм рт.ст. Аортальна регургітація І ст. Регургітація на мітральному клапані 1-го ст., на клапані ЛА І ст., трикуспідальна регургітація І ст. Решунтування ДМШП (1,0 мм). Порушення систолічної (ФВ ЛШ — 53 %) та діастолічної функції ЛШ за псевдонормальним типом.
При дослідженні плазмової концентрації тропоніну І виявлено його підвищення до 1,76 нг/мл; підвищення проМНУП до 0,835 пмоль/мл. Дані біохімічного дослідження крові та сечі без патології.
З урахуванням прогресуючого ремоделювання ЛШ, порушення систолічної та діастолічної функцій ЛШ, формування субаортального стенозу, прогресування змін на ЕКГ і підвищення рівня кардіальних біомаркерів констатовано погіршення стану дитини за основним захворюванням. За даними шкали отримана значна негативна динаміка: сумарна оцінка дорівнює 23 балам, що відповідало IV ФК та свідчило про погіршення функціонального стану ССС. Заслуговує на увагу те, що клінічні прояви серцевої недостатності не зростали, зберігаючись на рівні проявів ХСН 1-го ст.
Призначено лікування із включенням збагаченої калієм дієти, індивідуально дозованого фізичного навантаження, медикаментозної терапії (ІАПФ, спіронолактон, антиоксиданти, цитопротектори, метаболітотропні препарати). При контрольному обстеженні через 3, 6 міс. та 1 рік (післяопераційний період — 5 років) пацієнт скарг не пред’являє. Відмічено поліпшення загального стану дитини, показників насосної функції ЛШ, нормалізацію діастолічної функції ЛШ, плазмової концентрації кардіальних біомаркерів (тропонін І — 0,10 нг/мл, КФК — МВ 11 ОД/л). Загальна оцінка за шкалою визначення функціонального стану ССС становила 13–14 балів, що відповідало ІІ ФК та свідчило про ефективність призначених реабілітаційних заходів.
На сьогодні пацієнтові 18 років (післяопераційний період — 10 років). Регулярно відвідує консультації кардіолога, за призначенням — кардіохірурга; проходить планові курси індивідуальної реабілітації. Скарг не пред’являє, клінічних проявів ХСН немає. Морфофункціональні показники ССС за даними ДЕхоКГ, ЕКГ — без негативної динаміки; ступінь аортальної недостатності, вираженість субаортального стенозу не збільшуються. Нормалізувались показники систолічної та діастолічної функцій ЛШ, тропонін І у межах норми. Виконує 2–3-ступеневі проби з дозованим фізичним навантаженням. Займається спортом на любительському рівні (веломандрівки, командні ігри з помірним динамічним навантаженням). Із сумарною оцінкою за шкалою 13 балів (II функціональний клас) переходить під спостереження дорослого кардіолога за місцем проживання.
Наведений приклад відображує один із багатьох можливих варіантів перебігу віддаленого післяопераційного періоду у дитини після корекції ВВС, можливості та переваги спостереження з урахуванням функціонального класу ССС, обґрунтовує необхідність тривалої індивідуальної реабілітації та ілюструє її ефективність від періоду дитинства до категорії GUCH.
Висновки
Визначення функціонального класу доцільно використовувати як додатковий інформативний критерій стану серцево–судинної системи пацієнтів у віддаленому періоді після кардіохірургічної корекції вродженої вади серця.
Визначення функціонального класу сприяє об’єктивізації оцінки стану пацієнта, поліпшує можливості якісного диспансерного спостереження прооперованих, є підґрунтям для оптимізації індивідуальної реабілітації, а також може бути використано для ранньої діагностики і профілактики прогресування хронічної серцевої недостатності.
Вважаємо перспективним проведення подальших досліджень у напрямку вдосконалення інтегральної оцінки функціонального стану серцево–судинної системи у дітей із хронічною кардіальною патологією.
1. 13 ESC Guidelines for the management of grown-up congenital heart disease (new version 2010) / European Heart Journal doi:10.1093/eurheartj/ehq249.
2. Болезни сердца и сосудов: Рук-во Европейского общества кардиологов / Под ред. А. Джона Кэмма, Томаса Ф. Люшера, Патрика В. Серруиса; пер. с англ. под ред. Е.В. Шляхто. — М.: Гэотар-Медиа, 2011. — 1480 с.
3. Somerville Jane, MD / Grown-up congenital heart (GUCH) disease: current needs and provision of service for adolescents and adults with congenital heart disease in the UK /JaneSomerville//Heart.–2002;88:i1–i14 doi:10.1136/heart.88.suppl_1.
4. Национальные клинические рекомендации Всероссийского научного общества кардиологов. Диагностика и лечение ХСН / Под ред. Мареева В.Ю., Агеева Т.Ф., Арутюнова Г.П., Коротеева А.В., Ревишвили А.Ш. — М., 2009. — С. 108–109.
5. Реабилитация больных кардиологического и кардиохирургического профиля: Национальные рекомендации / РНПЦ «Кардиология» МЗ Респ. Беларусь / Суджаева С.Г., Суджаева О.А., Губич Т.С., Казаев Н.А. — Минск, 2010.
6. Шпак Я.В. Сравнительная оценка связи показателей морфофункционального состояния сердца с выраженностью проявлений диастолической и систолической сердечной недостаточности // Серце і судини. — 2006. — № 3. — С. 66–70.
7. Пат. 40574 Україна, МПК G 01 N 33/00. Спосіб оцінки ефективності терапії серцевої недостатності у дітей з природженими вадами серця / Гончарь М.О., Сенаторова Г.С., Страшок О.І. (UA); заявник і патентовласник ХДМУ (UA). — № u200900333; заявл. 19.01.2009; опубл. 10.04.2009, Бюл. № 7.
8. Мареев В.Ю. Диагностика и лечение хронической сердечной недостаточности / В.Ю. Мареев, Т.Ф. Агеев, Г.П. Арутюнов // Сердечная недостаточность. — 2007. — № 2. — С. 16–23.
9. Сухарева Г.Є. Алгоритмы ведения детей со сложными врожденными пороками сердца на различных этапах диспансеризации: Уч.-мед. пособие / Сухарева Г.Є., Лагунова Н.В., Каладзе Н.Н., Лебедь И.Г. — Симферополь, 2010. — 40 с.
10. Гончарь М.О. Клініко-інструментальні та біохімічні зіставлення стану серцево-судинної системи у дітей з природженими вадами серця: Автореф. дис... д-ра мед. наук: за фахом 14.01.10 / М.О. Гончарь. — Харків, 2011. — 40 с.
11. Ємець І.М. Транспозиція магістральних судин / І.М. Ємець, Н.М. Руденко, Г.М. Воробйова. — Тернопіль: Укрмедкнига, 2012. — 152 с.
12. Доронина Т.Н. Оптимизация диагностики, прогнозирования и лечения нарушений сердечной деятельности у детей с врожденными пороками сердца: Автореф. дис... д-ра мед. наук: спец. 14.01.08 — педиатрия / Т.Н. Доронина. — Астрахань, 2012. — С. 48.
13. Miltner B. Follow up of adults with congenital heart disease / B. Miltner, L. Piérard, M.C. Seghaye // Rev. Med. Liege. — 2012 Jul-Aug. — 67 (7–8). — 407–12.

/140/140.jpg)