Журнал «Здоровье ребенка» 1 (60) 2015
Вернуться к номеру
Досвід застосування імуномодулюючої терапії в комплексному лікуванні хронічного тонзиліту в дітей
Авторы: Марушко Ю.В., Гищак Т.В., Лисовець О.В., Марушко Є.Ю. - Національний медичний університет імені О.О. Богомольця, м. Київ; Дитяча клінічна лікарня № 5, м. Київ
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Імуномодулююча терапія є важливою складовою лікування хворих на хронічний тонзиліт, викликаний β-гемолітичним стрептококом групи А, на фоні антибіотикотерапії вона дозволяє досягти більш ефективної елімінації збудника. Призначення препарату Імупрет у комплексному лікуванні загострення хронічного тонзиліту стрептококової етіології сприяє швидкому зникненню клінічних проявів захворювання, збільшує частоту елімінації збудника, зменшує частоту загострень хронічного тонзиліту.
Иммуномодулирующая терапия является важной составляющей лечения больных хроническим тонзиллитом, вызванным β-гемолитическим стрептококком группы А, на фоне антибиотикотерапии она позволяет достичь более эффективной элиминации возбудителя. Назначение препарата Имупрет в комплексном лечении обострения хронического тонзиллита стрептококковой этиологии способствует быстрому исчезновению клинических проявлений заболевания, повышает частоту элиминации возбудителя, уменьшает частоту обострений хронического тонзиллита.
Immunomodulatory therapy is an important part of treating patients with chronic tonsillitis caused by β-hemolytic streptococcus group A, on the background of antibiotic therapy it allows us to achieve a more effective elimination of the pathogen. Administration of Imupret in the comprehensive treatment for exacerbation of chronic tonsillitis of streptococcal origin leads to the rapid disappearance of clinical manifestations of the disease, high frequency of pathogen elimination, reduces the incidence of chronic tonsillitis exacerbations.
імуномодулююча терапія, хронічний стрептококовий тонзиліт.
иммуномодулирующая терапия, хронический стрептококковый тонзиллит.
immunomodulatory therapy, chronic streptococcal tonsillitis.
Статья опубликована на с. 49-54
Вступ
Хронічний тонзиліт (ХТ) — це хронічне запальне захворювання піднебінних мигдаликів інфекційної природи. Актуальність даної проблеми в педіатрії визначається перш за все поширеністю даної патології в дитячій популяції, що має тенденцію до зростання із збільшенням віку. Так, згідно з епідеміологічними даними, захворюваність на ХТ у дітей віком 3 роки становить 2–3 %, тоді як серед дітей, які досягли віку 12 років, від даної патології страждають близько 12–15 %. При цьому 24,8–35,0 % серед усіх оториноларингологічних захворювань припадає саме на частку ХТ [9].
Що стосується етіології захворювання, то одну з провідних позицій посідає b-гемолітичний стрептокок групи А (БГСА). Відомо, що БГСА є важливим етіологічним фактором гострого тонзиліту та фарингіту в дітей, які потребують призначення антибактеріальної терапії для запобігання гнійним (паратонзилярний чи заглотковий абсцес) та імунопатологічним (гостра ревматична лихоманка, гострий постстрептококовий гломерулонефрит) ускладненням. Проте за відсутності нормального лікування на фоні неповноцінної імунної відповіді може не відбуватися повної елімінації збудника, що призводить до переходу гострого БГСА-тонзиліту в хронічний. Проте хронічному тонзиліту будь-якої етіології не обов’язково передує перенесена ангіна. Заселення мигдаликів патогенною флорою може відбутися субклінічно, особливо на фоні їх порушеного біоценозу [1].
Іншими патогенними збудниками, що часто виявляються при ХТ, є S.aureus, M.catarrhalis, N.gonorrhoeae, C.haemolyticum, M.pneumoniae, C.pneu––moniae, Toxoplasma, а також герпесвіруси (цитомегаловіруси, вірус простого герпесу тощо). Останніми роками також з’являється все більше відомостей про певну роль атипових мікроорганізмів (мікоплазми та хламідії) в етіології ХТ у дітей [1].
Проте при розгляді патогенезу ХТ потрібно чітко уявляти, що дана патологія є не просто запаленням піднебінних мигдаликів, а своєрідним імунопатологічним станом, який проявляється пригніченням неспецифічних факторів природної резистентності організму, порушенням гуморальної та клітинної ланок імунітету, місцевих факторів захисту. Дану тезу частково підтверджує клінічне спостереження: частіше ХТ відзначається в групі дітей, які часто та тривало хворіють, із них кожна друга дитина страждає від цього захворювання [9]. Що стосується імунного статусу, то В.Н. Костюк та В.В. Вишняков (2010) [6] виявили у хворих із ХТ дисбаланс імунорегуляторних клітин внаслідок зниження відносної кількості CD4+-лімфоцитів, імунорегуляторного індексу, відносного вмісту В-лімфоцитів, а також зниження всіх класів імуноглобулінів та абсолютного фагоцитарного показника. У той же час у цих хворих був підвищений абсолютний показник кількості CD8+-клітин, збільшена кількість паличкоядерних нейтрофілів. З одного боку, ХТ часто розвивається в осіб із порушеною імунною відповіддю, що сприяє неповній елімінації патогенної флори та її персистенції в мигдаликах таких хворих. З іншого боку, ХТ сам по собі викликає порушення як місцевого, так і загального імунітету [8]. Отже, співіснування ХТ та порушення імунного статусу у хворих створює умови для формування порочного кола.
У клінічній практиці для встановлення діагнозу ХТ використовують комбінацію місцевих проявів захворювання: гіперемія та валикоподібне потовщення країв піднебінних дужок; рубцеві спайки між мигдаликами та піднебінними дужками; розпушені або рубцево змінені й ущільнені мигдалики; казеозно-гнійні пробки або рідкий гній у лакунах мигдаликів; регіонарний лімфаденіт — збільшення защелепних лімфатичних вузлів. При наявності > 2 ознак можливе встановлення діагнозу ХТ [5].
У практичній діяльності виділяють компенсовану та декомпенсовану форми ХТ (Солдатов І.Б., 1975), що трактуються на підставі оцінки загальної реактивності організму та бар’єрної функції мигдаликів. При компенсованій формі мають місце лише місцеві ознаки хронічного запального процесу в мигдаликах. При цьому бар’єрна функція останніх та загальна реактивність організму компенсують місцеве запалення, тому вираженої загальної реакції не виникає. Декомпенсована форма характеризується, окрім наявності місцевих ознак ХТ, низкою патологічних станів. Прояви декомпенсації можуть бути у вигляді рецидивуючих тяжких загострень ХТ 1–2 рази на рік протягом двох і більше років; розвитку паратонзилярних абсцесів; поєднаних захворювань віддалених органів і систем, етіологічно та патогенетично пов’язаних із глотковою інфекцією (гостра ревматична лихоманка та хронічна ревматична хвороба серця, синдром PFAPA, гломерулонефрит, тонзилогенна інтоксикація, тривалий субфебрилітет тощо) [5]. Згідно з класифікацією Л.А. Лукінської (1966) виділяють ще субкомпенсовану форму ХТ, що характеризується відсутністю вираженої загальної реакції організму, але наявністю частих загострень захворювання із тяжким перебігом, станом нестійкої, неповної компенсації.
Лікарям слід розрізняти поняття гіпертрофії піднебінних мигдаликів та ХТ. Перше з них вказує тільки на збільшення розмірів, що не обов’язково передбачає запальний процес у мигдаликах. Тому наведені поняття не є тотожними, хоча тонзилярна гіпертрофія часто супроводжує ХТ. Розміри піднебінних мигдаликів класифікують за візуальною оцінкою відсотка площі ротоглотки, обмеженої м’яким піднебінням, дужками мигдаликів та коренем язика, що перекривається мигдаликами (табл. 1). Гіпертрофія мигдаликів визначається як ступені 3+ або 4+.
Що стосується лікування ХТ та гіпертрофії піднебінних мигдаликів у дітей, то важливим документом, який регламентує показання до тонзилектомії, є Керівництво Американської академії оториноларингології та хірургії голови й шиї щодо тонзилектомії в дітей [6]. Згідно з наведеним керівництвом, слід дотримуватися вичікувальної тактики при рецидивуючій інфекції глотки та мигдаликів, якщо протягом останнього року було менше 7 епізодів тонзилофарингіту, або менше 5 епізодів на рік протягом останніх 2 років, або менше 3 епізодів на рік за минулі 3 роки за умови задокументованості кожного епізоду: відомості щодо болю в горлі та принаймні для одного епізоду — щодо температури понад 38,3 °C, наявності шийного лімфаденіту, тонзилярного ексудату або позитивного тесту на БГСА [6]. Отже, консервативна тактика вважається більш обґрунтованою з огляду на низький поріг прийняття рішення про тонзилектомію. Це обумовлює необхідність пошуку ефективних шляхів медикаментозного лікування ХТ у дітей для зменшення кількості випадків хірургічного видалення піднебінних мигдаликів.
Консервативне лікування ХТ перш за все включає лікування загострення захворювання. Основним видом терапії є антибактеріальна, що включає призначення антибіотиків для системного застосування (частіше синтетичні пеніциліни, цефалоспорини, макроліди) при середньої тяжкості чи тяжкому перебігу загострення або місцевих антибактеріальних чи протимікробних препаратів (наприклад, декаметоксин, фузафунгін, граміцидин та ін.). Симптоматично при значному болі в горлі призначають ібупрофен системно або місцеві знеболюючі засоби з урахуванням вікових обмежень щодо їх застосування. Додатково має значення рясне тепле пиття та використання для полоскання горла сольових розчинів або спеціальних засобів.
Проте з огляду на імунопатологічні зміни в організмі хворих на ХТ слід зазначити, що використання лише антибактеріальної та симптоматичної терапії при загостреннях хвороби частіше за все не вирішує питання повної елімінації збудника, оскільки вона залежить від імунної реактивності організму. Важливо відмітити, що після успішної санації від збудника, за даними різних авторів, протягом року БГСА повторно висівається в більше ніж 50 % хворих, що зумовлено зниженням імунологічної резистентності до збудника. При цьому застосування антибіотиків пролонгованої дії (біцилін-5, ретарпен), окрім випадків гострої ревматичної лихоманки чи хронічної ревматичної хвороби серця в дітей із тонзилітом доведеної стрептококової етіології, не виправдане. Отже, антибактеріальна терапія та використання місцевих антисептиків не вирішують повністю цієї проблеми, оскільки таке лікування не покращує імунної реактивності організму, а навпаки, пригнічує її та викликає негативні зміни мікробіону. Тому доцільним є включення до комплексної терапії препарату, що має імуномодулюючий вплив, для покращення імунної відповіді організму на загострення ХТ, більш ефективної елімінації збудника, запобігання колонізації слизової мигдаликів патогенною флорою після антибактеріальної терапії та корекції імунопатологічного стану хворого. При цьому традиційно в педіатричній практиці перевага надається препаратам рослинного походження, що мають більш м’який вплив на імунітет.
Одним із таких засобів є препарат Імупрет, до складу якого входять стандартизовані за вмістом біологічно активних речовин рослинні компоненти кореня алтею, квіток ромашки, трави хвоща, листя грецького горіха, трави деревію, кори дуба та трави кульбаби. Наведені компоненти мають комплексну активність. Імупрет завдяки полісахаридам ромашки й алтею стимулює неспецифічну реакцію імунної системи за рахунок підвищення кисневого вибуху в імунних клітинах. Отже, підвищується ефективність реакцій клітинного імунітету. Крім того, рослинні компоненти сприяють відновленню антитілогенезу та формуванню імунної пам’яті в умовах імуносупресії, сприяють підвищенню продукції інтерферонів та мають протизапальну активність [3].
Ефективність препарату Імупрет у комплексному лікуванні та профілактиці загострень хронічного тонзиліту в дітей була показана в дослідженні Г.І. Дринова (2013) [2]. Протягом 6 місяців проводилося лікування препаратом Імупрет 162 дітей із ХТ віком від 3 до 15 років. Упродовж року спостереження в 55 пацієнтів відзначена висока ефективність лікування препаратом Імупрет; у 76 лікування було ефективним, у 23 ефект був помірним, і тільки у 8 пацієнтів не зафіксовано позитивних змін або погіршився перебіг захворювання. Були встановлені позитивні зміни в імунному статусі після лікування препаратом Імупрет: приріст рівня IgG у сироватці крові, вірогідне підвищення абсолютних і відносних значень Т-лімфоцитів, зокрема Т-супресорів, та вірогідне збільшення абсолютного вмісту Т-хелперів, що вказувало на імуномодулюючий ефект комплексного лікування. Найбільш важливим результатом дослідження було те, що у 81 % пацієнтів із ХТ рішення про проведення планової тонзилектомії було скасовано. Отже, за рахунок м’якого імуномодулюючого ефекту застосування препарату Імупрет у комплексній терапії та профілактиці загострень ХТ у дітей дозволило значно збільшити ефективність консервативного лікування хворих у наведеному дослідженні.
З урахуванням ролі імунопатологічних порушень при ХТ у дітей та ефективності препарату Імупрет в комплексній терапії даних пацієнтів та з огляду на незначну кількість публікацій із даної теми метою нашої роботи стала оптимізація комплексного лікування загострення хронічного тонзиліту стрептококової етіології в дітей шляхом включення до терапії препарату Імупрет.
Матеріали та методи
У дослідження було включено 31 дитину із загостренням ХТ стрептококової етіології, що було встановлено шляхом проведення швидкого тесту на виявлення антигенів БГСА (стрептатест). Мазок на BL у всіх був негативний. Згідно з Практичним керівництвом з діагностики та лікування БГСА-тонзилофарингіту Американського товариства інфекційних захворювань, чутливість стрептатесту становить 96,8 %, специфічність — 94,7 %, а його позитивні результати не вимагають проведення бактеріологічного дослідження для підтвердження [5]. Вік дітей становив від 6 до 17 років (у середньому 11,7 ± 0,2 року), хлопчиків було 17 (54,8 %), дівчаток — 14 (45,2 %). Усі діти в минулому мали неодноразові загострення ХТ у вигляді лихоманки (частіше субфебрильної), загального нездужання, болю в горлі при ковтанні з наявністю казеозних пробок на фоні гіперемованих мигдаликів при фарингоскопії. Час від появи перших симптомів загострення до проведення обстеження становив не більше 2 діб. Критеріями включення в дослідження були: встановлений діагноз ХТ у фазі загострення з тривалістю симптомів не більше 2 діб; вік від 7 до 16 років; ідентифікація БГСА як етіологічного збудника тонзиліту за допомогою стрептатесту. Критерії виключення: наявність інших хронічних вогнищ інфекції з боку верхніх дихальних шляхів; наявність тяжких вад розвитку з боку внутрішніх органів; гостра ревматична лихоманка в анамнезі чи хронічна ревматична хвороба серця; наявність набутих тяжких імунодефіцитних станів або вроджених дефектів системи імунітету; застосування інших імуномодуляторів менше ніж за 1 місяць до включення в дослідження.
В анамнезі у всіх дітей дитячим оториноларингологом був установлений діагноз ХТ, а 12 (38,7 %) з них була рекомендована тонзилектомія в плановому порядку. При надходженні проводилися збір анамнезу для визначення кількості загострень ХТ протягом останніх 6 місяців, збір скарг, фізикальне обстеження, пряма фарингоскопія, виконувався загальний аналіз крові та сечі, стрептатест. Потім призначалася антибіотикотерапія (азитроміцин 10 мг/кг/добу, максимум 500 мг/добу протягом 5 днів), пробіотична терапія, за потреби із жарознижувальною або знеболюючою метою додавався ібупрофен (7,5 мг/кг до 3 раз на добу), крім того, у комплексному лікуванні використовували Імупрет у таблетках: дітям 6–11 років призначали 1 таблетку, 12–17 років — 2 таблетки 6 разів на добу протягом 7 днів, надалі 3 рази на добу до сумарного терміну лікування 6 тижнів.
Після закінчення антибіотикотерапії та терапії Імупретом (7-ма доба) та через 6 місяців після закінчення терапії проводився повторний стрептатест. Хворі в динаміці спостерігалися дитячим оториноларингологом.
Отримані дані були проаналізовані з використанням пакета прикладних програм Statistica 6.0 для Windows.
Результати дослідження та їх обговорення
Усі діти пройшли спостереження протягом встановленого терміну. З даних анамнезу стало відомо, що загострення ХТ протягом аналогічного 6-місячного періоду минулого року в 17 (54,8 %) дітей відбувалися 1 раз, у 10 (32,2 %) хворих — 2 рази, у 4 (13 %) — 3 рази. Середня кількість загострень на 1 хворого за минулі 6 місяців становила 1,60 ± 0,14 раза. Усі діти протягом хоча б одного загострення отримували пероральну антибіотикотерапію напівсинтетичними пеніцилінами або цефалоспоринами, також застосовувались місцеві антисептики. У 19 (61,3 %) хворих загострення ХТ мало місце після перенесеної гострої респіраторної вірусної інфекції, у 5 (16,1 %) — після переохолодження, у 3 — після перенесеного психоемоційного стресу, у 4 дітей чіткої причини загострення ХТ встановлено не було. У всіх хворих була підтверджена стрептококова етіологія захворювання за допомогою описаного раніше методу.
Клінічна характеристика пацієнтів та дані прямої фарингоскопії під час первинного обстеження наведені в табл. 2.
Як свідчать дані табл. 2, найбільш поширеними були інтоксикаційний синдром та місцеві прояви ХТ (гіперемія слизової та наявність казеозних пробок у лакунах). При огляді дитячим оториноларингологом усім дітям був встановлений діагноз ХТ у стадії загострення, причому в 14 (45,1 %) пацієнтів він мав субкомпенсовану форму, у 17 (54,9 %) — компенсовану.
Результати загального аналізу крові при первинному обстеженні показали наявність лейкоцитозу в 14 (45,1 %) хворих, зсув формули крові вліво — у 23 (74,2 %), а підвищення швидкості осідання еритроцитів — у 6 (19,4 %) пацієнтів, що відображало бактеріальну природу захворювання.
Результати проведення комплексної терапії загострення ХТ із включенням препарату Імупрет були такими. Уже через 24–72 години в жодного хворого не спостерігалося лихоманки, на 2–3-й день лікування пацієнти не скаржилися на прояви інтоксикаційного синдрому та болю в горлі. Повне очищення мигдаликів від казеозних пробок мало місце на 3–4-й день комплексного лікування. Через 7 днів у повторному аналізі крові в жодної дитини вже не виявлялися зміни, наявні при первинному обстеженні. Проведення стрептатесту відразу після закінчення антибіотикотерапії показало елімінацію БГСА у 30 (96,8 %) з 31 пацієнта, на той час як при лікуванні азитроміцином протягом 5 діб ефективність ерадикації БГСА, як відомо, становить 88–90 %. Кращі результати елімінації збудника свідчили про високу ефективність комплексного лікування, що поєднувало антибіотикотерапію та застосування препарату Імупрет, при загостренні ХТ у дітей.
При проведенні повторного огляду дітей оториноларингологом через 6 місяців наявність гіпертрофії піднебінних мигдаликів (збільшення 3+ або 4+) було виявлено тільки в 7 (22,6 %) з 31 пацієнта.
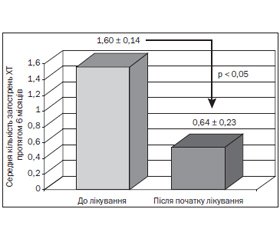
Порівняння кількості загострень ХТ у дітей протягом 6 місяців від початку комплексної терапії із включенням препарату Імупрет із кількістю загострень протягом аналогічного періоду минулого року до початку терапії виконано на рис. 1.
/53/53_2.jpg)
Як свідчать дані, наведені на рис. 1, через 6 місяців після початку комплексного лікування із включенням препарату Імупрет середня кількість загострень ХТ у дітей вірогідно зменшилася приблизно на 60 %. При цьому протягом 6 місяців катамнестичного спостереження частота загострень становила 2 рази тільки в 3 (9,7 %) пацієнтів, 1 раз — у 14 (45,15 %) дітей, відсутність загострень спостерігалася у 14 (45,15 %) хворих. Нами не спостерігалося побічних ефектів від застосування препарату Імупрет. Якщо порівняти ці дані з частотою захворюваності за аналогічний період минулого року (табл. 3), то можна зробити висновки, що в цілому стан хворих значно покращився. Так, у 45,15 % хворих не було зафіксовано жодного епізоду захворювання.
Важливо також відмітити, що в 17 дітей (54,85 %) при повторному загостренні ХТ також виконувався стрептатест. У жодному випадку БГСА не був виявлений, що свідчить про стійку санацію від цього збудника.
Отже, призначення препарату Імупрет у комплексному лікуванні загострення ХТ БГСА-етіології сприяє швидкому зникненню клінічних проявів захворювання, збільшенню частоти елімінації збудника, зменшенню частоти загострень хвороби в більшості випадків.
Висновки
1. Використання комплексної терапії, що включала антибіотик та рослинний імуномодулятор Імупрет, у дітей, хворих на хронічний тонзиліт, викликаний b-гемолітичним стрептококом групи А, дозволяє досягти більш ефективної елімінації збудника.
2. Призначення імуномодулюючої терапії із використанням препарату Імупрет упродовж 6 тижнів призводить до вірогідного зменшення частоти рецидивів захворювання (на 60 %) та стійкої санації від збудника.
3. Для більш детального вивчення лікувального та профілактичного потенціалу використання рослинного імуномодулятора з комплексною дією з метою лікування ХТ та запобігання його рецидивам потрібне проведення дослідження з більшою кількістю пацієнтів та більш тривалим часом спостереження.
1. Бредун А.Ю. Хронический тонзиллит у детей: новое решение старой проблемы / А.Ю. Бредун // Здоров’я України. — 2007. — № 18/1. — С. 37.
2. Дрынов Г.И. Клинико-иммунологическая характеристика и эффективность консервативного лечения хронического тонзиллита у детей / Г.И. Дрынов // Современная педиатрия. — 2013. — № 6 (54). — С 117-120.
3. Інструкція із застосування препарату Імупрет UA/6909/02/01. Наказ МОЗ України № 568 від 26.07.2012.
4. Костюк В.Н. Современные методы консервативного лечения больных с хроническим декомпенсированным тонзиллитом / В.Н. Костюк, В.В. Вишняков // Эффективная фармакотерапия. Пульмонология и оториноларингология. — 2010. — № 1. — С. 58-62.
5. Мітін Ю.В. Хронічний тонзиліт: сучасний стан проблеми та шляхи її вирішення / Ю.В. Мітін, Ю.В. Шевчук // Клиническая иммунология. Алергология. Инфектология. — 2007. — № 3.
6. Baugh R.F. Clinical Practice Guideline: Tonsillectomy in Children / R.F. Baugh, S.M. Archer, R.B. Mitchell // Head and Neck Surgery. — 2011. — Vol. 144. — P. S1.
7. Shulman S.T. Infectious Diseases Society of America: Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America / S.T. Shulman, A.L. Bisno, H.W. Clegg et al. // C. Clin. Infect. Dis. — 2012. — Vol. 55 (10). — P. e86-e102.
8. Попович В.І. Хронічний тонзиліт та тонзилогенні захворювання / В.І. Попович // Здоров’я України. — 2014. — Темат. номер. — С. 16-18.
9. Юлиш Е.И. Хронический тонзиллит у детей / Е.И. Юлиш // Здоровье ребенка. — 2009. — № 6. — С. 12-15.

/50/50.jpg)
/52/52.jpg)
/53/53.jpg)