Журнал «Актуальная инфектология» 2 (7) 2015
Вернуться к номеру
Субсепсис Вісслера — Фанконі як результат персистуючої стрептококової інфекції
Авторы: Кірсанова Т.О. — Харківський національний медичний університет
Рубрики: Инфекционные заболевания
Разделы: Справочник специалиста
Версия для печати
У статті наведені матеріали клінічного випадку, що демонструє труднощі уточнення етіології захворювання в дитини раннього віку. Утруднення встановлення діагнозу викликала відсутність специфічних клінічних проявів патологічного процесу. Діагноз стрептококової інфекції був встановлений на підставі наявності в дівчинки симптомів інтоксикації, стікання слизу по задній стінці глотки, виявлення S.pyogenes у високому титрі при бактеріологічному дослідженні слизу з носо- і ротоглотки, а також відсутності в крові дитини антитіл до інших бактеріальних і вірусних агентів. Про персистенцію стрептокока свідчила тривалість клінічних проявів захворювання понад 2 місяці. Враховуючи тривале перебування в організмі дитини β-гемолітичного стрептокока і наявність серед його факторів вірулентності М-протеїну і термостабільної фракції еритрогенного токсину, що є пусковим механізмом токсико-алергічного патологічного процесу, результатом персистуючої стрептококової інфекції став розвиток алергічного сепсису (субсепсису Вісслера — Фанконі).
В статье представлены материалы клинического случая, демонстрирующего трудности уточнения этиологии заболевания у ребенка раннего возраста. Затруднение установления диагноза вызывало отсутствие специфических клинических проявлений патологического процесса. Диагноз стрептококковой инфекции был установлен на основании наличия у девочки симптомов интоксикации, стекания слизи по задней стенке глотки, выявления S.pyogenes в высоком титре при бактериологическом исследовании слизи из носо- и ротоглотки, а также отсутствия в крови ребенка антител к другим бактериальным и вирусным агентам. О персистенции стрептококка свидетельствовала длительность клинических проявлений заболевания более 2 месяцев. Учитывая длительное пребывание в организме ребенка β-гемолитического стрептококка и наличие среди его факторов вирулентности М-протеина и термостабильной фракции эритрогенного токсина, которые являются пусковым механизмом токсико-аллергического патологического процесса, результатом персистирующей стрептококковой инфекции стало развитие аллергического сепсиса (субсепсиса Висслера — Фанкони).
The article presents the clinical case data, demonstra-ting the difficulties in clarifying the origin of the disease in a young child. Difficulty of diagnosis is caused by the lack of specific clinical manifestations of the disease. The diagnosis of streptococcal infection in this girl was established on the basis of intoxication symptoms, post-nasal drip, detecting S.pyogenes in high titre at bacteriological test of mucus from the nasal and oropharynx, as well as the absence of antibodies to other bacterial and viral agents in the child. The persistence of Streptococcus has been shown by the duration of the clinical manifestations of the disease of more than 2 months. Given the long persistence in the body of the child of β-hemolytic streptococcus and the presence among its factors of M-protein virulence and thermostable fraction of erythrogenic toxin, which are the triggers of toxic and allergic pathological process, persistent streptococcal infection resulted in the development of allergic sepsis (Wissler — Fanconi subsepsis).
діти, стрептококова інфекція, субсепсис Вісслера — Фанконі.
дети, стрептококковая инфекция, субсепсис Висслера — Фанкони.
children, streptococcal infection, Wissler — Fanconi subsepsis.
Статья опубликована на с. 63-67
Дитина В., 1 року 3 міс. (12.09.2013 р.н.), надійшла до Обласної дитячої інфекційної клінічної лікарні м. Харкова 10 грудня 2014 р., переведена з центральної районної лікарні з діагнозом «скарлатина».
При надходженні до стаціонару мати дівчинки пред’являла скарги на слабкість, млявість, підвищення температури тіла дитини до 38,5 °С, висип на шкірі обличчя, тулуба, кінцівок.
При уточненні анамнезу захворювання встановлено, що дитина захворіла у листопаді 2014 р., коли мати помітила появу на шкірі дистальних відділів верхніх і нижніх кінцівок нерясного блідо-рожевого дрібноплямистого висипу, що з’являвся у вечірній час і до ранку зникав (рис. 1).
/63/63.jpg)
Батьки звернулися по медичну допомогу до дільничного лікаря, яким був діагностований атопічний дерматит і запропоновано дотримання гіпоалергенної дієти. Мати строго дотримувалася рекомендацій щодо харчування, проте ефекту від дієти не відмічалося. Незважаючи на зберігання клінічних проявів захворювання, у середині листопада дитині планово зроблена друга ін’єкція АКДП, яку дівчинка перенесла задовільно. З метою лікування проявів «атопічного дерматиту», що зберігалися, з десенсибілізуючою метою дільничним педіатром був призначений кларитин. Незважаючи на прийом антигістамінних препаратів, протягом наступних двох тижнів висип продовжував з’являтися майже щовечора та зникати вранці. З 22 листопада протягом двох днів висипу не було. З 24 листопада почали реєструватися щоденне підвищення температури тіла до 38,0–38,5 °С, при відвідуванні дитини дільничним педіатром поставлений діагноз «гостра респіраторна інфекція», призначені місцеві антисептичні препарати, препарати, що містять лізоцим, ектерицид у ніс. Ефекту від проведеної терапії не було. 27 листопада дитина повторно оглянута педіатром, до терапії доданий амоксицилін, потенційований клавуланатом; місцевий бактерицидний та фунгістатичний препарат, до складу якого входить деквалінію хлорид та дибукаїну гідрохлорид (рис. 2).
З 27.11.14 по 02.12.14 р. підвищення температури не було. З 03.12.14 р. знову відмічено підвищення температури тіла до 37,5–38,0 °С, у зв’язку з чим проведена корекція антибактеріальної терапії (амоксицилін, потенційований клавуланатом, замінений на цефіксим усередину). Незважаючи на проведену терапію, дитина продовжувала лихоманити, у зв’язку з чим 7 грудня за наполяганням матері дитина була госпіталізована до центральної районної лікарні (ЦРЛ), де дівчинці з дезінтоксикаційною метою проводилася інфузійна терапія глюкозо-сольовими розчинами, призначений в/в краплинно цефуроксим, з 7 по 9 грудня температура тіла дитини коливалася в субфебрильних межах (37,3–37,7 °С). Лабораторно в даний період часу (08.12.14 р.) у периферичній крові визначалася анемія легкого ступеня (гемоглобін 99 г/л), нейтрофільоз (53 %). При проведенні рентгенографії органів грудної клітки патології не виявлено. 8 грудня на шкірі обличчя, тулуба, кінцівок з’явився рясний зливний плямисто-папульозний висип, до терапії доданий дексаметазон. Вночі з 9 на 10 грудня спостерігалося підвищення температури тіла до 38,5 °С, наросли симптоми інтоксикації. Для подальшого лікування дитина була переведена до ОДІКЛ м. Харкова (рис. 3).
Анамнез життя: дитина від 2-ї вагітності, що мала фізіологічний перебіг, 2-х пологів у терміні 39 тижнів через природні родові шляхи. Вага при народженні — 3150 г. Період новонародженості перебігав гладко. Нервово-психічний і фізичний розвиток дитини відповідає віку. На грудному вигодовуванні перебувала до 8 місяців. Проведені вакцинація БЦЖ в пологовому будинку, 1-ша і 2-га ін’єкції АКДП; поствакцинальний період перебігав гладко. З перенесених захворювань одноразово гостра респіраторна інфекція. Алергологічний анамнез не обтяжений. Спадкові захворювання в сім’ї мати заперечує. Батько, 34 років, військовослужбовець, здоровий. Мати, 29 років, перебуває у відпустці з догляду за дитиною, здорова. Сестра, 5 років, здорова. Житлово-побутові умови в сім’ї задовільні.
Об’єктивно при надходженні до стаціонару: температура тіла 36,8 °С, АТ 90/55 мм рт.ст., ЧСС 102 уд/хв, ЧД 26/хв. Стан дитини було розцінено як середньотяжкий за рахунок помірно виражених симптомів інтоксикації. Дівчинка млява, сонлива, на огляд реагує негативно. Не лихоманить. Свідомість ясна. Дихання через ніс вільне, катаральних явищ немає. Правильної статури, достатнього харчування. Кістково-м’язова система розвинена відповідно до віку. Шкіра бліда; на обличчі, тулубі, кінцівках рясний зливний блідо-рожевий плямисто-папульозний висип (рис. 4).
/65/65.jpg)
Пальпуються збільшені периферичні лімфовузли за типом поліаденії (передньо- і задньошийні, пахвові, пахові 1,5–2,0 см, рухливі, м’якоеластичної консистенції, не спаяні з підлеглими тканинами, шкіра над ними не змінена; завушні — до 2,5 см, щільноеластичної консистенції, малорухливі). Перкуторно над легенями ясний легеневий звук, аускультативно — жорстке дихання, хрипів немає. Тони серця ясні, ритмічні. На слизовій оболонці щік одиничні афти. Слизова глотки помірно гіперемована, по задній стінці стікає нерясний слиз, мигдалини пухкі, гіпертрофовані, нальотів немає. Живіт м’який, доступний глибокій пальпації у всіх відділах, пупкова грижа. Печінка виступає на 2,0 см з-під краю реберної дуги, край рівний, гладкий, еластичний. Селезінка не пальпується. Випорожнення 1–2 рази на добу, оформлені. Сеча світла, діурез достатній. У неврологічному статусі без вогнищевої симптоматики. Менінгеальні знаки негативні.
Враховуючи відсутність типових клінічних ознак скарлатини (ангіна, дрібноплямистий висип, що згущується в паховій ділянці, на бічних поверхнях тулуба, згинальних поверхнях верхніх і нижніх кінцівок), діагноз «скарлатина» був знятий і встановлено попередній діагноз «лихоманка неясного генезу».
Лабораторно: клінічний аналіз крові (12.12.2014): Нb — 104 г/л, Ер. — 3,4 • 1012, КП — 0,9, L — 8,5 • 10 9, швидкість осідання еритроцитів (ШОЕ) — 6 мм/год, п/я — 1 %, с/я — 41 %, еоз. — 1 %, лімф. — 54 %, мон. — 3 %. Клінічний аналіз сечі (12.12.14) у межах норми. Антитіла до вірусу Епштейна — Барр, кишкового ієрсиніозу, псевдотуберкульозу, токсоплазмозу, вірусів герпесу 1-го і 2-го типів, цитомегаловірусу, черевного тифу, ВІЛ-інфекції — негативний результат (13.12.14–18.12.14). Реакція непрямої гемаглютинації з дизентерійними та сальмонельозним діагностикумами (14.12.14) — негативний результат. Антитіла до вірусу герпесу 6-го типу (14.12.14) — слабкопозитивний титр (0,441 при нормі 0,447). Кров на малярійні плазмодії (14.12.14) — негативний результат. Бактеріологічне дослідження калу (12.12.14) — патогенної флори не виявлено. Бактеріологічне дослідження крові (14.12.14) — негативний результат. Бактеріологічне дослідження слизу з носо- та ротоглотки (12.12.14) — S.pyogenes більше ніж 106. Кал на яйця гельмінтів та зскрібок на ентеробіоз — негативний результат. Метод імунофлуоресценції на віруси респіраторної групи (12.12.14) — негативний результат. УЗД внутрішніх органів (14.12.14) — печінка, жовчний міхур, підшлункова залоза, селезінка, нирки, надниркові залози в нормі.
З огляду на дані клініко-лабораторних методів обстеження у дитини не можна було виключити стрептококову інфекцію. З урахуванням наявності симптомів інтоксикації дівчинці розпочата терапія у складі цефотаксиму в/м, хлоропіраміну, пробіотиків. На тлі проведеної терапії стан дитини покращився, нормалізувалася температура тіла, зник висип, проте поліаденія та пальпаторна характеристика лімфовузлів зберігалися в тому ж самому обсязі. На третій день від моменту старту антибактеріальної терапії цефотаксимом дитина знову почала лихоманити на фебрильних цифрах.
Лабораторно: клінічний аналіз крові в динаміці (16.12.14): Нb — 104 г/л, Ер. — 3,6 • 1012, КП — 0,88, L — 7,5 • 109, ШОЕ — 8 мм/год, п/я — 2 %, с/я — 62 %, еоз. — 1 %, лімф. — 29 %, мон. — 6 %. Клінічний аналіз сечі (16.12.11) у межах норми. Гострофазові показники крові (15.12.14): С-реактивний білок — 12 мг/л, ревматоїдний фактор — негативний, антистрептолізин О — негативний.
Враховуючи відсутність позитивної динаміки на тлі антибактеріальної терапії, в плані диференціальної діагностики з метою виключення туберкульозу та колагенозів проведено дообстеження. Враховуючи появу лихоманки знову, відсутність позитивної динаміки з боку розмірів і пальпаторної характеристики лімфовузлів, наростання в периферичній крові нейтрофільозу й появу в крові С-реактивного білка, в терапії вирішено цефотаксим замінити на азитроміцин. На тлі терапії азитроміцином стан дитини прогресивно погіршувався, зростали симптоми інтоксикації, дитина продовжувала лихоманити, розміри лімфовузлів без позитивної динаміки.
Лабораторно: клінічний аналіз крові (20.12.14): Нb — 100 г/л, Ер. — 3,11 • 1012, КП — 0,9, L — 7,3• 109, ОЕ — 14 мм/год, п/я — 14 %, с/я — 84 %, еоз. — 0 %, лімф. — 3 %, мон. — 1 %. Клінічний аналіз сечі (20.12.14) в межах норми. Гострофазові показники крові (20.12.14): С-реактивний білок 96 мг/л, ревматоїдний фактор негативний, антистрептолізин О негативний. Протеїнограма (20.12.14): загальний білок — 70,2, альб. — 48, глоб. aльфа-1 — 6, aльфа-2 — 9, бета — 10, гамма — 27, А/Г коефіцієнт — 0,92. Функціональні проби печінки (20.12.14): АлАТ — 0,39, АсАТ — 0,37, тимолова проба — 8,28, білірубін загальний — 8,7, прямий — 2,1, непрямий — 6,6, бета-ліпопротеїди — 34. Антинуклеарні антитіла (21.12.14) — позитивний результат (1,4 при нормі до 0,9). Антитіла до нативної ДНК (21.12.14) — негативний результат (1,716 при нормі понад 0,678). Рентгенографія органів грудної клітки (20.12.14) — у нормі. Реакція Манту (19.12.14) — негативна. ЕКГ (20.12.14) — електрична вісь серця 48 градусів, нормальне положення, пароксизмальна атріовентрикулярна тахікардія, короткий інтервал PQ (90 мс). УЗД внутрішніх органів (20.12.14) — паренхіматозна реакція печінки, ознаки спленіту, кристали солей у нирках. Ехокардіоскопія (20.12.14) — ударний об’єм знижений на 1 мл, фракція викиду в нормі. УЗД привушної ділянки (20.12.14): праворуч — група збільшених лімфовузлів (ЛВ) розміром від 4 до 8 мм, поодинокі, у кутощелепній ділянці конгломерат ЛВ 15 x 9 мм — без патологічних включень. Зліва — група збільшених ЛВ розміром від 4 до 9 мм, поодинокі в привушній ділянці, у кутощелепній ділянці два конгломерати по 3–4 штуки діаметром близько 11 мм, без патологічних включень. Імунограма (21.12.14): загальна кількість лейкоцитів — 12,2 (норма — 11), кількість поліморфноядерних лейкоцитів — 51 %, 6250 (норма — 35), кількість мононуклеарів — 49 %, 5950 (норма — 65), Т-лімфоцити (Е-РОК) CD3 — 38 %, 2261 (норма — 40–75), субпопуляції лімфоцитів: CD4 — 20 % (норма — 41 + 4), CD8 — 14 % (норма — 28 + 4), співвідношення теофілінчутливих та теофілінрезистентних лімфоцитів — 1 : 1,43 (норма — 1 : 2), В-лімфоцити (ЕАС-РОК) CD19 — 19 % (норма — 10–20), фагоцитоз % активних клітин — 42 % (норма — 45–55), фагоцитарне число — 2,3 (норма — 2,5–3,5), NK-клітини (CD16) — 11 % (норма — 16–22), IgА — 1,69 (норма — 0,37–0,71), IgМ — 1,28 (норма — 0,49–1,03), IgG — 16,05 (норма — 5,16–9,68), циркулюючий імунний комплекс (ЦІК) із 3,5% поліетиленгліколем (ПЕГ) — 0,025 (норма — не більше 0,06), ЦІК з 7 % ПЕГ — 0,034 (норма — не більше 0,06), лімфоцитотоксичні антитіла — 11 % (норма — до 10), комплемент — 29 (норма — 40–60), гемолізини — 0,17 (норма — 0,2–0,6).
Дитина консультована фтизіатром (туберкульоз був виключений) і ревматологом (колагеноз був виключений, поява антинуклеарних антитіл розцінена як неспецифічна реакція на тлі мікробно-запального процесу). З огляду на посилення симптомів інтоксикації, лихоманку до 39,0 °С, розміри й пальпаторну характеристику периферичних лімфовузлів без динаміки, різке наростання нейтрофільозу та С-реактивного білка у терапії азитроміцин був замінений на цефепім в/в, розпочата дезінтоксикаційна терапія глюкозо-сольовими розчинами. На тлі терапії стан дитини дещо погіршився, наросли симптоми інтоксикації, почала лихоманити до 40,0 °С, з’явився озноб, одутлість обличчя, пастозність кистей та стоп, з урахуванням цього антибактеріальна терапія була посилена левофлоксацином в/в. На третій день стан дитини покращився, поступово зникли симптоми інтоксикації, нормалізувалася температура тіла, проте, як і раніше, була відсутня позитивна динаміка з боку лімфовузлів. У зв’язку з цим для виключення неопластичного процесу проведено подальше обстеження дитини.
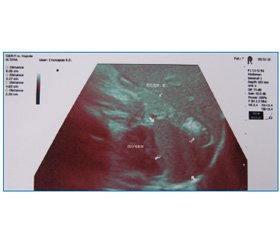
Лабораторно: клінічний аналіз крові (28.12.14): Нb — 100 г/л, Ер. — 3,12 • 1012, КП — 0,9, L — 6,0 • 109, ШОЕ — 5 мм/год, п/я — 2 %, с/я — 70 %, еоз. — 4 %, лімф. — 18 %, мон. — 6 %. Клінічний аналіз сечі (28.12.14) в нормі. Гострофазові показники крові (28.12.14): С-реактивний білок, ревматоїдний фактор, антистрептолізин О — негативні результати. Протеїнограма (28.12.14): загальний білок — 72,5, альб. — 43, глоб. aльфа-1 — 3, aльфа-2 — 10, бета — 14, гамма — 30, А/Г коефіцієнт — 0,75. Ехокардіоскопія (30.12.14) — показники гемодинаміки в нормі, аномальна хорда лівого шлуночка. УЗД внутрішніх органів (30.12.14): об’ємне утворення черевної порожнини (між хвостом підшлункової залози, верхньою третиною нирки і шлунком визначається округле однорідне утворення, без кровотоку, розміром 22 x 48 мм), паренхіматозна реакція печінки (рис. 5).
/66/66.jpg)
Враховуючи відсутність динаміки розмірів і пальпаторної характеристики лімфовузлів, анемію легкого ступеня, що стійко зберігалася протягом усього спостереження за хворою, і дані УЗД органів черевної порожнини, у дитини не можна було виключити пухлинний процес, у зв’язку з чим дівчинці була проведена комп’ютерна томографія органів черевної порожнини (03.01.15) — при проведенні КТ у спіральному режимі кроком спіралі 3 мм печінка в розмірах помірно збільшена, паренхіма однорідної структури, внутрішньопечінкові жовчні протоки не розширені. Жовчний міхур не змінений. Селезінка не збільшена, має додаткову частку, контури капсули рівні, чіткі, внутрішня структура гомогенна. Підшлункова залоза без патології. Визначаються мезентеріальні ЛВ до 5 мм у діаметрі. Нирки розташовані звичайно, паренхіма в нормі. Чашково-мискова система в нормі. Заочеревинні ЛВ не збільшені. Кістково-деструктивних змін не виявлено. Висновок — лімфаденопатія брижових ЛВ.
З урахуванням даних комп’ютерної томографії пухлинний процес у дитини був виключений, зміни при проведенні УЗД було розцінено як візуалізацію додаткової частки селезінки.
Лабораторно: клінічний аналіз крові (04.01.15): Нb — 105 г/л, Ер. — 3,7 • 1012, КП — 0,88, L — 8,3 • 109, ШОЕ — 8 мм/год, п/я — 1 %, с/я — 29 %, еоз. — 2 %, лімф. — 52 %, мон. — 16 %. Гострофазові показники крові (04.01.15) С-реактивний білок, ревматоїдний фактор, антистрептолізин О — негативні результати. Протеїнограма (04.01.15) загальний білок — 74,3, альб. — 42, глоб. aльфа-1 — 5, aльфа-2 — 7, бета — 13, гамма — 33, А/Г коефіцієнт — 0,72. Антинуклеарні антитіла (04.01.15) — позитивний результат (2, 1 при нормі до 0,9).
З огляду на стійку нормалізацію температури тіла протягом 10 днів, нормалізацію показників периферичної крові, відсутність змін гострофазових показників крові дитині відмінена антибактеріальна терапія левофлоксацином. З урахуванням зберігання поліаденії з відсутністю позитивної динаміки розмірів лімфовузлів, наростання рівня гамма-глобулінів у протеїнограмі та збільшення титру антинуклеарних антитіл у динаміці дитина повторно консультована ревматологом — колагеноз був виключений. На 28-й день від моменту надходження до стаціонару дитина була виписана додому з діагнозом «стрептококова інфекція, персистуюча форма. Вторинний імунодефіцитний стан із порушенням клітинної ланки імунітету. Диспластична кардіопатія. Гіпохромна анемія І ступеня. Пупкова грижа».
З урахуванням ризику формування онкологічного захворювання або системного захворювання сполучної тканини було рекомендовано: повтор клінічного аналізу крові, гострофазових показників крові і протеїнограми кожні 2 тижні; повтор рівня антинуклеарних антитіл через 1 місяць; вольтарен у дозі 2 мг/кг/добу протягом одного місяця; альмагель по 1 ч.л. за 30 хвилин до прийому вольтарену; повторна консультація ревматолога через 1 місяць.
Через 10 днів від моменту виписки дитини зі стаціонару в дівчинки знов з’явилася лихоманка до високих фебрильних цифр (39,5–40,0 °С), дрібноплямистий рясний зливний висип на обличчі, тулубі та кінцівках, із тенденцією до згущення на дистальних відділах рук і ніг. Дитина повторно госпіталізована в Обласну дитячу інфекційну клінічну лікарню, де відзначалися яскраво виражені симптоми інтоксикації, плямисто-папульозний рожевий висип на обличчі, тулубі, дистальних відділах верхніх і нижніх кінцівок, поліаденія (передньо- і задньошийні, пахвові, пахові до 1,5 см, завушні лімфовузли — до 2,0 см, рухливі, щільні, не спаяні з м’якими тканинами, шкіра над ними не змінена). Лабораторно: наростання анемії (до 85 г/л), нейтрофільозу (до 87 %), збільшення ШОЕ до 18 мм/год, збільшення рівня С-реактивного білка до 76 мг/л, наростання рівня гамма-глобулінів до 44 %, антинуклеарних антитіл до 3,4. На підставі вищевикладеного дитині був поставлений діагноз «субсепсис Вісслера — Фанконі», дівчинка переведена для подальшого лікування в НДІ охорони здоров’я дітей та підлітків.

/64/64.jpg)