Статтю опубліковано на с. 18-23
Вступ
Стан проблеми лікування паразитозів продиктований великим поширенням гельмінтозів, що передаються через ґрунт, та інших видів паразитозів, які віднесені до «забутих тропічних хвороб» (шистосомоз, лімфатичний філяріоз, хвороба Шагаса та ін.). За даними Всесвітньої організації охорони здоров’я (ВООЗ), поширеність основних видів гельмінтозів така: аскаридоз — близько 1 млрд людей, трихоцефальоз — 795 млн, інші нематодози (викликані Ancylostoma duodenale та Necator americanus) — 740 млн. Зазначені паразитарні інфекції найбільш поширені в Африці, Південній Америці, південній частині Північної Америки, Східній Азії, Індії. Понад 270 млн дітей дошкільного віку та близько 600 млн дітей шкільного віку проживають у зонах з інтенсивним забрудненням гельмінтами та потребують лікування і превентивних втручань.
До групи глистів, що передаються через ґрунт, належать види гельмінтів, в циклі розвитку яких є стадія дозрівання яєць у ґрунті, куди вони потрапляють з фекаліями хворої людини. Зараження яйцями гельмінтів відбувається в декілька способів: вживання овочів, до яких приліплені яйця і які недостатньо добре вимиті та приготовлені; через заражену яйцями воду; при грі дітей у зараженому ґрунті та недостатньо розвинутих санітарних звичках. Клінічні прояви гельмінтозу тісно пов’язані з видом та кількістю глистів, якими інфікована людина: чим більш виражений і тяжкий перебіг хвороби, тим масивніше інфікування. Гельмінтоз негативно впливає на нутритивний статус дитини, когнітивні функції, може спричинити тяжкі ускладнення, що потребують хірургічного втручання. Крім того, глистяна інфекція сприяє сенсибілізації організму, змінює імунний статус дитини, наприклад сприяючи рилізингу цитокінів, що продукуються Т-хелперами 2-го типу [1].
Актуальність проблеми поширення гельмінтозів була визнана, коли у 2004 р. на Третій глобальній зустрічі партнерів Паразитарного контролю ВООЗ (29–30 листопада 2004 р., Женева) була ухвалена резолюція, згідно з якою контроль за гельмінтозами (цестодіаз, дракункульоз, лімфатичний філяріоз, шистосомоз, геогельмінтози, стронгілоїдоз, трематодози) необхідно ефективно пов’язувати з мультидисциплінарним підходом партнерів до таких хвороб, як туберкульоз, малярія, ВІЛ/СНІД [2]. Втручання у процес поширення гельмінтної інфекції робить внесок у досягнення глобальних цілей розвитку сторіччя, що включають: ліквідацію екстремальної бідності та голоду, доступність універсальної первинної освіти, зменшення дитячої та материнської смертності, боротьбу з ВІЛ/СНІДом, малярією та туберкульозом.
ВООЗ рекомендує проводити превентивну хіміотерапію, тобто періодичне призначення антигельмінтних ліків (альбендазол або мебендазол) усім людям, які проживають у зоні ризику зараження (ендемічних регіонах) із метою зменшення захворюваності та трансмісії чотирьох видів геогельмінтів: Ascaris lumbricoides, Trichuris trichiura, Necator americanus та Ancylostoma duodenale в областях із поширенням вказаної інфекції понад 20 % один раз на рік, при поширенні гельмінтозів вище від 50 % — двічі на рік [3]. ВООЗ відзначає, що у всьому світі близько 846 млн дітей потребують проведення превентивної хіміотерапії. У 2014 р. отримали профілактичне лікування більше ніж 396 млн дітей, що становило 46,8 % від глобальної потреби. Цього ж року 24 країни досягли мети, поставленої Світовою асамблеєю здоров’я, проводячи превентивну хіміотерапію 75 % школярів за вказаними хворобами [4]. Навіть брак санітарної освіти, недостатність заходів щодо покращення санітарно-екологічного оточення не знижують ефективності профілактичної хіміотерапії в ендемічних регіонах, адже періодичне проведення масової хіміопрофілактики дозволяє встановити контроль за трансмісією геогельмінтозів та є ефективним й економічно маловитратним [5].
Світове суспільство стурбоване проблемою паразитозів, що викликана тісним взаємозв’язком між гельмінтозами та низьким соціокультурним рівнем населення, бідністю; також занепокоєння викликає той факт, що унаслідок ураження гельмінтозами виникає порочне коло. Так, гельмінтози в дітей, впливаючи на дитяче здоров’я в цілому та, зокрема, на їх нервово-психічний розвиток, призводять до того, що хвора дитина не може реалізувати весь свій інтелектуальний і фізичний потенціал, що, у свою чергу, знижує показники соціально-економічного розвитку. Вплив глистів класу нематод на здоров’я дітей у китайській провінції Чіанджоу вивчали C. Liu та співавт. (2015), провівши обстеження 2179 дітей віком 9–12 років, які живуть у бідних поселеннях. Серед них 42 % були інфіковані тим чи іншим видом круглих черв’яків (аскарида, волосоголов, кривоголовка дванадцятипала, некатор). Встановлено, що паразитарна інфекція у дитини була асоційована із гіршими когнітивними здатностями, нижчим нутритивним статусом, поганою шкільною успішністю [6]. Підтвердження негативного впливу паразитозу на розвиток дитини отримали і дослідники з Кенії, які вивчали поширеність та дію гельмінтів на зростаючий організм дитини протягом перших трьох років життя. Серед 545 дітей віком до 3 років геогельмінтами було інфіковано 109 дітей (19 %), причому 7 % з них мали мультипаразитарну інфекцію. Зменшення антропометричних показників (маси тіла, довжини тіла, окружності голови) протягом перших 36 місяців життя було пов’язане поряд з іншими паразитарними інфекціями з аскаридозом [7]. Паразитичне втручання іншого організму у процеси зростання дитини, «обкрадання», механічне пошкодження, алергізація, токсичне засмічення організму хазяїна не можна залишати без прицільної уваги, оскільки наслідки для макроорганізму глобальні.
Вагомий вплив на поширення паразитозів справляють санітарний державний рівень, обізнаність населення, високий рівень гігієнічних навичок населення. Контроль якості води, належне санітарне забезпечення та гігієну (WASH, water, sanitation, hygiene) деякі дослідники ставлять на одну сходинку з профілактичною хіміотерапією у боротьбі з паразитозами. R.J. Krause і співавт. (2015) при дослідженні впливу санітарного стану навколишнього середовища на зараженість школярів сільської Панами аскаридами та іншими нематодами встановили взаємозв’язок між вищою зараженістю аскаридами та брудними підлогами, собаками, оголеною землею на внутрішньому дворі та недостатнім часом, проведеним надворі [8]. Не було встановлено різниці між рівнем зараження школярів і дотриманням принципів WASH у школі або вдома: зараження може відбутися як у школі, так і вдома, повідомляє група дослідників, що вивчали поширення кишкових паразитарних черв’яків. Однак відзначається важливість підтримки санітарної гігієни і у школах (регулярне прибирання шкільних туалетів, миття рук) [9]. Крім того, країни з ендемічним поширенням гельмінтозів, підтримуючи стратегію ВООЗ, проводять програми масової медикаментозної дегельмінтизації. J. Benjamin-Chung і співавт. провели поперечне дослідження в 100 селах Бангладешу (n = 1630), вивчаючи вплив масової дегельмінтизації та санітарних умов на рівень зараження населення: 32 % всіх людей та 40 % школярів мали геогельмінтоз, лише у 2 % заражених пацієнтів спостерігалася тяжка інфекція. Проведена дегельмінтизація асоціювалася з вірогідно нижчим рівнем аскаридозу серед населення. Поліпшення санітарних умов (санітарно належні відхожі місця), установка готових підлогових покриттів у будинках також сприяли більш стабільному скороченню передачі гельмінтозів як самостійно, так і в комбінації з дегельмінтизацією [10]. У дослідженні, проведеному групою вчених на чолі з A. Xia (2014), з 1997 по 2012 рік вивчався вплив хіміопрофілактики та санітарного оточення населення провінції Джіансу (Китай). Масова хіміотерапія була проведена 202 100 людино-разів, прицільна («діагностована») хіміотерапія — 2006 людино-разів. З 1997 р. поряд із проведеною хіміотерапією значно зросли обізнаність населення, кількість безпечних туалетів, більше людей почали вживати кип’ячену воду, що корелювало із щорічним зниженням інфікованості населення нематодозами на 29,18 % [11]. Отже, доведено, що важливими напрямами у боротьбі з поширенням гельмінтозів є: підвищення рівня санітарно-гігієнічної обізнаності населення, використання кип’яченої води, облаштування безпечних відхожих місць (актуально для сільського населення), проведення превентивної або прицільної хіміотерапії.
Україна, за даними ВООЗ від 2011, 2015 рр., не належить до ендемічних регіонів щодо гельмінтозів, які передаються через ґрунт, і не потребує запровадження стратегії превентивної хіміотерапії [4]. Однак, за даними вітчизняних дослідників, зростає захворюваність на геогельмінтози та ентеробіоз в Україні останніми роками. Так, за даними К.І. Бодня (2006), найбільш масовими в Україні є такі паразитарні захворювання, як ентеробіоз (458,5 випадку на 100 000 населення), аскаридоз (138,01 на 100 000) та трихоцефальоз (21,4 на 100 000 населення), щорічно реєструється до 200 000 нових випадків ентеробіозу та до 65 000 — аскаридозу [12]. За даними обласних санітарно-протиепідемічних станцій, щорічний показник захворюваності на паразитози в Україні у 2013 р. становив 1333 на 100 000 населення, відзначена тенденція до його зростання [13]. За даними О.М. Горленко та спів–авт. (2013), 90 % хворих на ентеробіоз та 65 % на аскаридоз — діти [14].
Нами був проведений ретроспективний аналіз результатів дослідження калу на предмет виявлення яєць глистів та/або їх частин на базі дитячої поліклініки № 1 Святошинського району м. Києва за 2014–2015 роки (головний лікар — Н.А. Зелена).
Всього на наявність яєць глистів було обстежено кал 12 679 дітей, глисти виявлені у 211 дітей (1,66 %), причому основну частку становив ентеробіоз — 203 зразки (91,8 %), аскаридоз — 18 (8,2 %), інших видів глистів у зразках калу не виявлено. На нашу думку, загальноприйняті методи визначення глистяної інвазії дещо заменшені, що пояснюється певними причинами. Це стосується техніки забору матеріалу, методів дослідження, тривалості до початку дослідження, дослідження проводилися в більшості випадків одноразово.
Зважаючи на види гельмінтів, що були нами виявлені при вивченні результатів паразитологічного дослідження у дітей, слід зазначити, що ентеробіоз викликається дрібними паразитичними черв’яками — гостриками. Розвиток збудника ентеробіозу в організмі людини відбувається в межах шлунково-кишкового тракту. Личинки виходять з яєць і в середньому протягом 2 тижнів розвиваються в дорослі особини, які паразитують у нижніх відділах тонкого і верхніх відділах товстого кишечника. Тривалість життя гостриків може досягати 100 днів, але повторне самозараження дитини призводить до персистування паразитозу. Проводять зскрібок з періанальних складок.
Аскаридоз — глистяна інвазія з групи нематодозів, збудниками якої є аскариди (Ascaris lumbricoides). Аскариди паразитують у тонкому кишечнику. Довжина дорослої особини гельмінта становить 25–30 см. Личинки й яйця аскарид потрапляють в організм з немитими овочами, фруктами, яйця розвиваються в кишечнику, потім потрапляють у лімфатичні та кровоносні судини, після чого з током крові — в печінку, правий шлуночок серця, легені, звідти в бронхи, трахею, глотку, порожнину рота. Після повторного заковтування в організмі ростуть дорослі аскариди. Проводять аналіз калу на яйця глистів.
ВООЗ рекомендує призначати лікування та превентивне лікування паразитозів такими препаратами: альбендазол, мебендазол, івемерцитин, діетилкарбамазин (ДЕК), празиквантел. Альбендазол — унікальний препарат із широким спектром дії. Ефективність його щодо ентеробіозу та аскаридозу доведена в різних дослідженнях, у тому числі високої якості.
Крім того, дегельмінтизація альбендазолом сприяла підвищенню маси тіла у дітей віком 2–5 років, скороченню епізодів діареї у таких дітей, що встановили D. Sur і співавт. (2005) при проведенні подвійного сліпого плацебо-контрольованого рандомізованого дослідження у 702 дітей [15]. В іншому сліпому плацебо-контрольованому дослідженні брали участь 610 дітей, які отримували альбендазол, 451 пацієнт був у групі плацебо. Вивчалася властивість альбендазолу завадити негативному впливу гельмінтозу на масу тіла та когнитивні функції дітей. За результатами дослідження встановлено, що прийом альбендазолу кожні 6 місяців зменшує ризик розвитку гіпотрофії у дітей [16]. J. Keiser та J. Utzinger (2008) провели огляд плацебо-контрольованих рандомізованих досліджень (всього 20) ефективності альбендазолу, мебендазолу, левамізолу та пірантелу памоату в лікуванні нематодозів у дорослих і дітей. Високу терапевтичну ефективність проти аскарид показали препарати альбендазол, мебендазол і пірантелу памоат в однократній дозі. При лікуванні кривоголовки та некаторозу вища ефективність була в альбендазолу порівняно з іншими препаратами. Проте однократні дози всіх зазначених препаратів не були достатніми для ефективного лікування трихоцефальозу [17]. J. Horton (2000) у своєму огляді підкреслює, що за 20 років активного використання альбендазолу (декілька сотень мільйонів пацієнтів) кількість побічних ефектів була дуже низькою, в основному зареєстровані побічні ефекти з боку шлунково-кишкового тракту (близько 1 %). Висока ефективність (98 %) спостерігалась при лікуванні аскаридозу (64 дослідження), 98 % — для ентеробіозу (27 досліджень), 92 % — для A. duodenale (23 дослідженнях), 75 % — для N. americanus (30 досліджень), 48 % — T. trichiura (57 досліджень), 62 % — S. stercoralis (19 досліджень), 68 % — H. nana (11 досліджень) та 85 % — Taenia spp. (7 досліджень), безпечність, широкий спектр дії та простота у використанні обумовлюють застосування альбендазолу як антигельмінтного препарату вибору [18].
Альбендазол — антигельмінтний засіб групи бензімідазолу, широкого спектра дії, також має активність щодо патогенних найпростіших. Діє на кишкові та тканинні форми паразитів, активний щодо яєць, личинок і дорослих гельмінтів. Механізм дії обумовлений вибірковим пригніченням полімеризації бета-тубуліну, що призводить до деструкції цитоплазматичних мікроканальців клітин кишкового тракту гельмінтів; пригніченням утилізації глюкози, блокуванням пересування секреторних гранул та інших органел у м’язових клітинах круглих черв’яків, що зумовлює їх загибель [19]. Альбендазол слабко абсорбується в шлунково-кишковому тракті. При первинній фільтрації в печінці він перетворюється на альбендазолу сульфоксид, який потрапляє в кров і тканини в підвищених концентраціях. Саме ця речовина забезпечує основний ефект.
У своєму дослідженні ми призначали вітчизняний препарат Альдазол (виробництво ПАО «Київський вітамінний завод»). Препарат Альдазол випускається у формі таблеток, вкритих плівковою оболонкою, що містять 400 мг альбендазолу, завдяки чому він може бути рекомендований дітям із 3 років. Згідно з інструкцією до застосування препарату, для лікування ентеробіозу та аскаридозу препарат призначався в добовій дозі 400 мг однократно.
Терапія глистяної інвазії супроводжується певними утрудненнями: застосування протиглистяного препарату у вигляді монотерапії не виключає можливого розвитку інтоксикації, пов’язаної із впливом речовин гельмінтів. Тому для уникнення несприятливих побічних явищ самого процесу дегельмінтизації С.О. Крамарьов (2006) рекомендує проводити лікування паразитозу в три етапи: перший — підготовчий (3–5 днів до призначення антигельмінтного засобу), проводиться антигістамінним препаратом і сорбентом; другий — безпосередній прийом антигельмінтного засобу, прийом сорбенту та антигістамінного засобу продовжується; третій етап — відновлювальний, 5 днів після прийому антигельмінтного засобу продовжується прийом вищевказаної супровідної терапії, після чого протягом 2–3 тижнів призначаються пробіотики [20]. Необхідність комбінованого підходу до дегельмінтизації, покликаного зменшити прояви «гельмінтного» алерготоксикозу та покращити функцію шлунково-кишкового тракту, спонукала нас до пошуку оптимального поєднання основного препарату із супровідним, що стало причиною вибору нами пари препаратів виробництва Київського вітамінного заводу — Альдазолу та Біонорму.
Біонорм (добавка дієтична) — додаткове джерело харчових волокон для створення оптимальних дієтологічних умов для нормалізації моторної функції шлунково-кишкового тракту, сприяє нормалізації мікрофлори кишечника, виведенню токсичних речовин з організму, має сорбуючі та пребіотичні властивості. За рахунок лігніну і целюлози має високу сорбуючу активність, що дозволяє зв’язувати та виводити з просвіту шлунково-кишкового тракту патогенні бактерії, продукти їх розпаду, а також ендо- та екзотоксини. Лактулоза є дисахаридом, синтезованим із молочного цукру лактози. Без зміни проходить через шлунково-кишковий тракт до товстого кишечника та сприяє розвитку біфідо- і лактобактерій, нормалізує обмін білків, жирів і вуглеводів, засвоєння вітамінів, мікро- і макроелементів, а також бере участь у стимуляції неспецифічного імунітету.
Ефективність Біонорму доведена у терапії пацієнтів із хронічною кропив’янкою, додавання його дозволяє досягти зниження рівня гістаміну, відновити флору кишечника, а отже, значно покращити клінічний ефект та якість життя пацієнтів, особливо з розацеа, ранніми та пізніми акне. Тобто Біонорм посилює дію антигістамінних засобів, зменшуючи ризик розвитку алергійних проявів гельмінтозу [21, 22].
Біонорм призначався згідно з інструкцією до застосування препарату: дітям віком 3–6 років — по 1 таблетці 3 рази на день, 6–12 років — по 1–2 таблетці 3 рази на день, дітям, старшим від 12 років, — 2–3 таблетки 3 рази на день.
Мета дослідження: оцінювання ефективності дегельмінтизації дітей альбендазолом і використання супровідної медикаментозної підтримки Біонормом.
Матеріали та методи
Дослідження проводилося на базі дитячої поліклініки № 1 Святошинського району та дитячої лікарні № 5 м. Києва протягом листопада 2015 — лютого 2016 р. У дослідження були включені всі діти віком від 3 до 15 років, у яких був виявлений гельмінтоз, усього 44 дитини.
Гельмінтна інфекція виявлялася стандартним методом мікроскопічного дослідження товстого мазка калу на наявність яєць глистів або їх частин та зскрібка з періанальної ділянки. Скринінг-дослідження калу щодо виявлення яєць глистів проводився як дітям, які звернулися з певними скаргами, так і з профілактичною метою.
Здійснювали клінічне обстеження дітей, інтенсивність болів у животі оцінювали суб’єктивно за візуальною шкалою болю, який виражався в балах (0 балів — немає болю, 10 — дуже виражений біль). Лабораторне та інструментальне дослідження призначали залежно від скарг і виявлених симптомів (загальноклінічні аналізи крові та сечі, ультрасонографія органів черевної порожнини).
Всі діти випадково були розподілені на 2 групи: 1-ша група — 20 дітей із верифікованим гельмінтозом. Діти цієї групи отримували тільки альбендазол (Альдазол, Київський вітамінний завод) у віковій дозі 400 мг (1 таблетка) однократно. Діти 2-ї групи (24 дитини), окрім вікової однократної дози Альдазолу, отримували Біонорм (лігнін активований — 0,355 г, целюлоза мікрокристалічна — 0,209 г, лактулоза — 0,120 г) у віковій рекомендованій дозі курсом 7–10 днів.
Статистична обробка даних проводилася з використанням програм Microsoft Excel’07, Statistica 9.
Результати та обговорення
Серед обстежуваних дітей дівчаток було 19 (43,2 %), хлопчиків — 25 (56,8%). Середній вік дітей (М) становив 7,5 року.
Пацієнти зверталися до лікаря зі скаргами на болі у животі різної локалізації та характеру (32 дитини, 72,7 %); нудоту, блювоту (19; 43,2 %); затяжний сухий кашель (6; 13,6 %); висип на шкірі (15; 34,1 %); зуд у періанальній ділянці (7; 15,9 %); неспокійний нічний сон (11; 25 %); роздратованість (16; 36,4 %); блідість шкірних покривів, темні круги під очима (18 пацієнтів, 40,9 %). Болі у животі була переважно локалізовані в навколопупковій ділянці, по правому та лівому фланках живота. Інтенсивність болів у животі, визначена за візуальною шкалою болю, становила 3,6 ± 0,76 бала.
Клінічне обстеження дітей проводилося до лікування гельмінтної інфекції та через 10 днів після лікування. При об’єктивному обстеженні не встановлено вірогідно нижчої маси тіла, затримки фізичного розвитку у дітей із глистами. Лабораторно також не виявлено вірогідного зниження гемоглобіну в обстежених дітей.
Дітей з ентеробіозом було 40 (90,9 %), з аскаридозом — 4 (9,1 %). Зважаючи на кількість дітей з аскаридозом, ми не могли на даному етапі дослідження провести аналіз залежності тих чи інших симптомів від виду паразитозу.
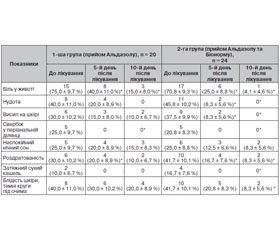
Критеріями ефективності лікування служили клінічні (наявність скарг і симптомів) і лабораторні (відсутність яєць глистів у зразках калу) дані. Слід зазначити, що в жодної дитини яєць глистів у калі на 10-й день виявлено не було, що свідчить про високу ефективність альбендазолу в лікуванні ентеробіозу та аскаридозу (100 %). Однак була відзначена дещо різна динаміка реверсії клінічних симптомів у дітей, які приймали монотерапію Альдазолом (1-ша група), порівняно з дітьми (2-га група), які отримали комплексне лікування (Альдазол + Біонорм), що наведено у табл. 1.
/22.jpg)
За даними табл. 1, в обох групах дітей клінічна ефективність лікування альбендазолом (Альдазол) була підтверджена вірогідним зменшенням кількості дітей, яких турбували болі в животі. У 2-й групі більш виражена інтенсивність болів не перевищувала 1 бала, простежувалася чітка тенденція до зменшення кількості дітей, яких турбували нудота, блювота. Однаково в 1-й та 2-й групах пацієнтів через 10 днів після прийому Альдазолу не виявлялися сухий кашель і зуд у періанальній ділянці. Висип на шкірі зберігався на 10-й день у 2 (10,0 %) дітей 1-ї групи та не турбував дітей 2-ї групи. Також прослідковувалася тенденція до меншої кількості пацієнтів 2-ї групи, які скаржились на блідість шкіри та темні круги під очима, — 2 (8,3 %) порівняно із 4 (20 %)). Отже, у 2-й групі дітей, які отримували Альдазол і Біонорм, було значно менше пацієнтів із болями у животі, не спостерігалася нудота, не було блювоти, висипань на шкірі, що виявлялося в окремих пацієнтів 1-ї групи. Терапія в цілому переносилася дітьми добре, побічних дій не спостерігалося.
Висновок
Гельмінтози завдають шкоди здоров’ю дитини, заважають реалізації її фізичного потенціалу та являють собою значну соціально-економічну світову проблему, що спонукало ВООЗ до реалізації стратегії з контролю за поширенням глистяної інвазії. Препарат Альдазол (альбендазол) показав високу ефективність дегельмінтизації щодо гостриків та аскарид у дітей віком від 3 років. При комбінованій терапії симптоми з боку шлунково-кишкового тракту, а також токсико-алергічні ознаки гельмінтозу (висипання на шкірі, свербіж у періанальній ділянці, блідість шкіри, темні круги під очима, неспокійний нічний сон) турбували меншу кількість дітей або зовсім зникали на 10-й день після прийому Альдазолу, що може бути пов’язане з детоксикаційною, протиалергійною та оздоровчою дією Біонорму, який призначався в лікувальному комплексі у 2-й групі пацієнтів.
Список литературы
1. Победенная Г.П. Эозинофилия в аллергологической практике: направления диагностического поиска / Г.П. Победенная // Клінічна імунологія. Алергологія. Інфектологія. — 2014. — № 1–2(70–71). — С. 31-35.
2. Report of the third global meeting of the partners for parasite control. Deworming for Health and Development (Geneva, 29–30 November 2004) / World Health Organization Geneva. — 2005. — Режим доступу: http://www.who.int/wormcontrol
3. Weekly epidemiological record. Relevé épidémiologique hebdomadaire. — 2015. — № 10(90). — Р. 89-96. — Режим доступу: http://www.who.int/wer
4. Soil-transmitted helminth infections. — Fact sheet N 366. — Updated May 2015. — Режим доступу: http://www.who.int/mediacentre/factsheets/fs366/en/
5. Fallah M. Evaluation of two years of mass chemotherapy against ascariasis in Hamadan, Islamic Republic of Iran / M. Fallah, A. Mirarab, F. Jamalian, A. Ghaderi // Bulletin of the World Health Organization. — 2002. — Vol. 80. — P. 399-402.
6. Liu C. Soil-Transmitted Helminths in Southwestern China: A Cross-Sectional Study ofLinks to Cognitive Ability, Nutrition, and School Performance among Children / Liu C., Luo R., Yi H. et al. // PLoSNegl Trop Dis. — 2015 Jun 25. — № 9(6). — e0003877. doi: 10.1371/journal.pntd.0003877.
7. LaBeaud A.D. Parasitis min Children Aged Three Years and Under: Relationship between Infection and Growth in Rural Coastal Kenya / LaBeaud A.D., Nayakwadi Singer M., McKibben M., Mungai P. et al. // PLoS Negl Trop Dis. — 2015 May 21. — № 9(5). — e0003721. doi: 10.1371 / journal.pntd. 0003721.
8. Krause R.J. Ascaris and hookworm transmission in preschool children from rural Panama: role of yard environment, soil eggs/larvae and hygiene and play behaviors / Krause R.J., Koski K.G., Pons E., Sandoval N., Sinisterra O., Scott M.E. // Parasitology. — 2015. — № 142(12). — P. 1543-1554.
9. Freeman M.C. Associations between school- and household- level water, sanitation and hygiene conditions and soil-transmitted helminth infection among Kenyan schoolchildren / Freeman M.C., Chard A.N., Nikolay B., Garn J.V., Okoyo C., Kihara J., Njenga S.M., Pullan R.L., Brooker S.J., Mwandawiro C.S. // Parasit Vectors. — 2015. — № 7(8). — Р. 412.
10. Benjamin-Chung J. The Interaction of Deworming, Improved Sanitation, and Household Flooring withSoil-Transmitted Helminth Infection in Rural Bangladesh. / Benjamin-Chung J., Nazneen A., Halder A.K., Haque R., Siddique A., Uddin M.S., Koporc K., Arnold B.F., Hubbard A.E., Unicomb L., Luby S.P., Addiss D.G., Colford J.M. Jr. // PLoS Negl. Trop. Dis. — 2015. — № 9(12). — e0004256. doi: 10.1371/journal.pntd.0004256. eCollection 2015. — Режим доступу: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4666415/pdf/pntd.0004256.pdf
11. Xia A. Effect of comprehensive prevention and control of soil-transmitted nematodiasis in Runzhou Distric of Zhenjiang City / Xia A., Tao H.Y., Zhao Y.M., Jiang J., Wang J., Mei J. // Zhongguo Xue Xi Chong Bing Fang Zhi Za Zhi. — 2014. — № 6. — P. 665-668. — Режим доступу: http://www.ncbi.nlm.nih.gov/pubmed/25856896
12. Бодня К.І. Діагностика та лікування паразитарних інвазій у дітей / К.І. Бодня // Сучасна гастроентерологія. — 2006. — № 6(32). — C. 64-67.
13. Барсукова О. Нові підходи до лікування гельмінтозів та протозойних інфекцій у дітей // Еженедельник Аптека. — 2013. — № 39(410). — Режим доступа: http://www.apteka.ua/article/14537
14. Горленко О.М. Гельмінтози: епідеміологія, клініка, діагностика та лікування / О.М. Горленко, В.М. Поляк-Товт, М.А. Поляк // Проблеми клінічної педіатрії. — 2013. — № 2(20). — С. 10-14.
15. Sur D. Periodic deworming with albendazole and its impact on growth status and diarrhoeal incidence among children in an urban slum of India / Sur D., Saha D.R., Manna B., Rajendran K., Bhattacharya S.K. // Transactions of the Royal Society of Tropical Medicine and Hygiene. — 2005 Apr. — Vol. 99, Issue 4. — P. 261-267.
16. Awasthi S. Effectiveness and cost-effectiveness of albendazole in improving nutritional status of pre-school children in urban slums / Awasthi S., Pande V.K., Fletcher R.H. // Indian Pediatr. — 2000. — Vol. 37, № 1. — Р. 19-29.
17. Keiser J. Efficacy of current drugs against soil-transmitted helminth infections: systematic review and meta-analysis / Keiser J., Utzinger J. // JAMA. — 2008. — № 299(16). — Р. 1937-1948.
18. Horton J. Albendazole: a review of anthelmintic efficacy and safety in humans / Horton J. // Parasitology. — 2000. — Suppl. 121. — Р. S113-S132.
19. Інструкція до препарату «Альдазол».
20. Крамарев С.А. Гельминтозы у детей // Здоровье ребенка. — 2006. — № 2. — С. 29-32.
21. Дитятковская Е.М., Родкина И.А., Грибанова Л.В., Евтушенко М.А., Бендецкая Ю.В. Современные подходы к патогенетическому лечению хронической крапивницы // Астма та алергія. — 2014. — № 4. — С. 60-64.
22. Проценко Т.В., Проценко О.А. Пищевые волокна в терапии больных акне и розацеа // Семейная медицина. — 2014. — № 4(54). — С. 112-115.

/22.jpg)