Резюме
Актуальність. Значний поліморфізм клінічних проявів інфекційного мононуклеозу, поліорганність ураження, часта відсутність чітких клініко-параклічних критеріїв та відстроченість результатів доступних лабораторних тестів, а іноді і неможливість їх проведення утруднюють діагностику захворювання на догоспітальному етапі та при надходженні до стаціонару. Мета дослідження: оптимізувати діагностику та лікування інфекційного мононуклеозу в дітей шляхом вивчення сучасних особливостей перебігу та аналізу діагностичної цінності клінічних та інструментальних показників у верифікації захворювання. Матеріали та методи. На базі інфекційного боксованого відділення крапельних інфекцій КМУ «Обласна дитяча клінічна лікарня» (м. Чернівці) обстежені 65 дітей, хворих на інфекційний мононуклеоз, які знаходилися на стаціонарному лікуванні в період 2014–2015 рр., першу клінічну групу (І) сформували 42 дитини, заключний клінічний діагноз захворювання у яких верифіковано на підставі комплексу клініко-гематологічних критеріїв, до другої (ІІ) клінічної групи порівняння увійшли 23 дитини, хворі на серологічно підтверджений інфекційний мононуклеоз. За основними клінічними ознаками групи спостереження вірогідно не відрізнялися. Результати. Установлено, що для хворих на інфекційний мононуклеоз дітей характерні клінічні особливості, зокрема раптовий початок захворювання (у 93,8 %) із лихоманки, вищої за 37,5 °С (у 80 %), наявність ексудативного тонзиліту (у 81,6 %), підщелепної та шийної лімфаденопатії (у 90,7 %), утрудненого носового дихання (у 78,4 %) та гугнявості голосу (у 73,8 %). У підтвердженні інфекційного мононуклеозу Епштейна — Барр-вірусної етіології явища ексудативного тонзиліту та лімфаденопатії виявилися високочутливими (90 та 95 % відповідно), проте із значною часткою хибнопозитивних результатів. Висновок. Таким чином, з урахуванням недостатньої діагностичної цінності клініко-анамнестичних та сонографічних показників у виявленні інфекційного мононуклеозу Епштейна — Барр-вірусної етіології в дітей, що підтверджувалося низькими значеннями відношення правдоподібності та показників ризику, використання їх доцільне лише в комплексі.
Актуальность. Значительный полиморфизм клинических проявлений инфекционного мононуклеоза, полиорганность поражения, частое отсутствие четких клинико-паракличних критериев и отсроченность результатов доступных лабораторных тестов, а иногда и невозможность их проведения затрудняют диагностику заболевания на догоспитальном этапе и при поступлении в стационар. Цель исследования: оптимизировать диагностику и лечение инфекционного мононуклеоза у детей путем изучения современных особенностей течения и анализа диагностической ценности клинических и инструментальных показателей в верификации заболевания. Материалы и методы. На базе инфекционного боксированного отделения капельных инфекций КМУ «Областная детская клиническая больница» (г. Черновцы) обследованы 65 детей, больных инфекционным мононуклеозом, которые находились на стационарном лечении в период 2014–2015 гг., первую клиническую группу (I) сформировали 42 ребенка, заключительный клинический диагноз заболевания у которых верифицирован на основании комплекса клинико-гематологических критериев, во вторую (II) клиническую группу сравнения вошли 23 ребенка, больных серологически подтвержденным инфекционным мононуклеозом. По основным клиническим признакам группы наблюдения достоверно не отличались. Результаты. Установлено, что для больных инфекционным мононуклеозом детей характерны клинические особенности, в частности внезапное начало заболевания (у 93,8 %) с лихорадкой выше 37,5 °C (у 80 %), наличие экссудативного тонзиллита (у 81,6 %), подчелюстной и шейной лимфаденопатии (у 90,7 %), утрудненного носового дыхания (у 78,4 %) и гнусавости голоса (у 73,8 %). В подтверждение инфекционного мононуклеоза Эпштейна — Барр-вирусной этиологии явления экссудативного тонзиллита и лимфаденопатии оказались высокочувствительными (90 и 95 % соответственно), однако с большой долей ложноположительных результатов. Вывод. Таким образом, с учетом недостаточной диагностической ценности клинико-анамнестических и сонографических показателей в выявлении инфекционного мононуклеоза Эпштейна — Барр-вирусной этиологии у детей, что подтверждалось низкими значениями отношения правдоподобия и показателей риска, использование их целесообразно лишь в комплексе.
Introduction. Significant polymorphism of clinical manifestations of infectious mononucleosis, multisystemic lesions, frequent lack of clear clinical and paraclinical criteria and delayed results of available laboratory tests, and sometimes impossibility of their execution complicate the diagnosis of the disease in prehospital stage and on admission to hospital. Objective of the study: to optimize the diagnosis and treatment of infectious mononucleosis in children by examining current features of the course and analyzing the diagnostic value of clinical and instrumental parameters in the verification of the disease. Materials and methods. On the basis of infectious boxed unit of respiratory infections of Municipal Healthcare Institution «Regional Children’s Hospital» (Chernivtsi), there were examined 65 children with infectious mononucleosis, who were hospitalized in the period of 2014–2015. The first clinical group (I) consisted of 42 children, the final clinical diagnosis of the disease in them was verified on the basis of comprehensive clinical and hematological criteria, the second (II) clinical group included 23 patients with serologically confirmed infectious mononucleosis. In terms of the main clinical signs, the observation groups were not significantly different. Results. It was found that for children with infectious mononucleosis, such clinical features are typical: sudden onset of the disease (in 93.8 %) with fever higher than 37.5 °C (80 %), the presence of exudative tonsillitis (81.6 %), submandibular and cervical lymphadenopathy (in 90.7 %), difficulty in nasal breathing (in 78.4 %), and nasal voice (in 73.8 %). In confirmation of Epstein-Barr virus infectious mononucleosis, phenomena of exudative tonsillitis and lymphadenopathy were highly sensitive (90 and 95 %, respectively), but with a high proportion of false positive results. Conclusion. Thus, given the lack of diagnostic value of clinical-anamnestic and sonographic parameters in identifying Epstein-Barr virus infectious mononucleosis in children, as evidenced by low values of the likelihood ratio and risk indicators, their use is expedient only in the combination.
Статтю опубліковано на с. 160-165
Вступ
Епштейна — Барр-вірусна інфекція (ЕБВІ) залишається актуальною та важливою медико-соціальною проблемою, що обумовлена убіквітарною поширеністю збудника, потенційною онкогенністю, дедалі ширшим спектром патологічних проявів, можливістю атипового перебігу із переважанням затяжних та рецидивуючих форм, що реєструються в 1/3 хворих, відсутністю засобів специфічної терапії та профілактики [3, 4]. За даними ВООЗ, щороку у світі вірусом Епштейна — Барр інфікується від 16 до 800 осіб на 100 тисяч населення, понад 50 % дітей перших 10 років життя, а 80–90 % дорослих мають специфічні до вірусу антитіла як маркер попереднього інфікування [5]. Первинна інфекція частіше виникає в дитячому віці та перебігає у формі інфекційного мононуклеозу (ІМ), захворюваність на який у різних країнах коливається від 4 до 45 на 100 тис. населення [7, 9].
Значний поліморфізм клінічних проявів інфекційного мононуклеозу, поліорганість ураження [6, 8, 12], часта відсутність чітких клініко-параклічних критеріїв та відстроченість результатів доступних лабораторних тестів, а іноді і неможливість їх проведення утруднюють діагностику захворювання на догоспітальному етапі та при надходженні до стаціонару. Тому вважалося доцільним вивчити сучасні особливості перебігу інфекційного мононуклеозу в дітей та діагностичне значення клініко-параклінічних показників у верифікації захворювання для оптимізації діагностики та лікування даної патології.
Мета дослідження — оптимізувати діагностику та лікування інфекційного мононуклеозу в дітей шляхом вивчення сучасних особливостей перебігу та аналізу діагностичної цінності клінічних, інструментальних та лабораторних показників у верифікації захворювання.
Матеріал та методи
З дотриманням принципів біоетики на базі інфекційного боксованого відділення крапельних інфекцій КМУ «Обласна дитяча клінічна лікарня» (м. Чернівці) обстежені 65 дітей, хворих на інфекційний мононуклеоз, які знаходилися на стаціонарному лікуванні в період 2014–2015 рр. Обстеження та лікування хворих дітей проводилося відповідно до протоколу, затвердженого наказом МОЗ України № 354 від 09.07.2004 р. [10].
На підставі варіантів установлення заключного клінічного діагнозу сформовано 2 клінічні групи спостереження. Першу клінічну групу (І) сформували 42 дитини, заключний клінічний діагноз захворювання у яких верифіковано на підставі комплексу клініко-гематологічних критеріїв, до другої (ІІ) клінічної групи порівняння увійшли 23 дитини, хворі на серологічно підтверджений інфекційний мононуклеоз.
Середній вік хворих дітей становив 6,4 ± 0,6 року, переважали хлопчики (69,2 %), більшість пацієнтів проживала у містах області (63,1 %) та відвідувала організовані колективи (72,3 %). Третина обстежених дітей (32,3 %) була віком 1–3 роки, третина (35,4 %) — діти переддошкільного та дошкільного віку, решта — школярі.
За основними клінічними ознаками групи спостереження вірогідно не відрізнялися.
Дизайн дослідження передбачав аналіз результатів комплексного клініко-анамнестичного, лабораторного та інструментального дослідження в дітей досліджуваної когорти та представників клінічних груп спостереження з наступним дослідженням діагностичної цінності результатів у підтвердженні захворювання. Інструментальне обстеження передбачало проведення сонографічного дослідження органів черевної порожнини. Лабораторне обстеження включало загальноклінічні обстеження (клінічний аналіз крові з підрахуванням вмісту атипових мононуклеарів) та у ІІ клінічній групі — визначення IgM до капсидного антигена вірусу Епштейна — Барр у сироватці крові. Позитивним результатом серологічного обстеження за референтними значеннями лабораторії вважався рівень вказаних IgM вищий за 0,9 од.
/161.jpg)
Одержані результати дослідження аналізувалися за допомогою комп’ютерних пакетів Statistica StatSoft Inc. та Excel XP для Windows на персональному комп’ютері. Для даних, що відповідали нормальному розподілу, визначали середню арифметичну вибірки (М), величину стандартного відхилення (s) та стандартної похибки (m), максимальні та мінімальні значення. При оцінці вірогідності різниці показників вираховували коефіцієнт Стьюдента (t). За вірогідну різницю приймали різницю при р < 0,05 [13].
Для оцінки діагностичної цінності тестів визначали їх чутливість, специфічність, передбачувану цінність позитивного та негативного результату з визначенням їх довірчих інтервалів (95 % ДІ), а також позитивне та негативне відношення правдоподібності результатів [2].
Результати
Для переважної більшості хворих характерний раптовий початок захворювання (93,8 %) із лихоманки, більшої за 38,5 °C (61,5 % пацієнтів). Водночас значення лихоманки на догоспітальному етапі, що перевищували 37,5 °C, фіксувалися у 80 % дітей.
Середня тривалість лихоманки в когорті обстежених становила 2,6 ± 0,2 доби, до того ж дещо тривалішою температурна реакція була в дітей ІІ групи спостереження (3,0 ± 0,4 доби проти 2,3 ± 0,2 доби в представників І групи, р > 0,05). Відповідно, у групі із серологічно підтвердженим діагнозом лихоманка більше 2 діб спостерігалася в більшої частини дітей, а серед хворих із клінічно верифікованим інфекційним мононуклеозом — лише в третини (57,9 та 34,2 % відповідно, рφ > 0,05).
Зміни на мигдаликах в обстежуваних дітей оцінювалися за гіперемією, набряком та наявністю нашарувань. На рис. 2 наведена тижнева динаміка вираженості гіперемії піднебінних мигдаликів та інших структур зіва.
Установлено, що регресування явищ гіперемії структур зіва відбувалося вірогідно швидше в представників І клінічної групи. Зокрема, частка хворих із вираженою гіперемією структур зіва виявилася вірогідно меншою в дітей із клінічно верифікованим інфекційним мононуклеозом на 3, 4 та 5-й дні стаціонарного лікування.
Ексудативний тонзиліт присутній у 81,6 % обстежених дітей, дещо рідше — у представників І клінічної групи (76,2 проти 87 % у пацієнтів із серологічно установленим діагнозом, рφ > 0,05). Однаковою виявилася тривалість нашарувань на піднебінних мигдаликах у пацієнтів клінічних груп (4,6 ± 0,5 та 4,7 ± 0,5 доби в представників І та ІІ клінічних груп спостереження відповідно, р > 0,05).
Найчастішим клінічним синдромом виявилася лімфаденопатія, що фіксувалася в 90,7 % обстежених дітей, що, ймовірно, обумовлена лімфотропністю вірусу. Зокрема, найчастіше уражалися підщелепні, задньо- та передньошийні групи лімфатичних вузлів. Дещо більшою виявилася частка дітей із лімфаденопатією серед представників ІІ клінічної групи (95,6 %), ніж серед пацієнтів із клінічно встановленим діагнозом (85,7 %, рφ > 0,05), У переважній більшості обстежених дітей збільшення лімфатичних вузлів не супроводжувалося жодними суб’єктивними відчуттями, лише в 19,1 % дітей І клінічної групи та 21,7 % пацієнтів із серологічно установленим діагнозом відмічали біль при пальпації збільшених лімфовузлів (рφ > 0,05).
Із ураженням лімфоїдної тканини організму пов’язані такі симптоми, як утруднене носове дихання (спостерігалося в 78,5 та 78,2 % дітей І та ІІ клінічної групи відповідно, рφ > 0,05) та гугнявість голосу (відмічалася в 73,8 та 73,9 % пацієнтів І та ІІ груп спостереження, рφ > 0,05). Серед більш рідкісних проявів фіксувалися епізоди хропіння уночі (у 16,7 та 17,3 % дітей І та ІІ клінічної групи відповідно, рφ > 0,05), екзантема (у 11,9 та 8,8 % дітей І та ІІ клінічної групи відповідно, рφ > 0,05), наявність абдомінального болю в 4,7 % пацієнтів із клінічно встановленим діагнозом та одутлість обличчя в 4,4 % дітей із серологічно підтвердженим захворюванням.
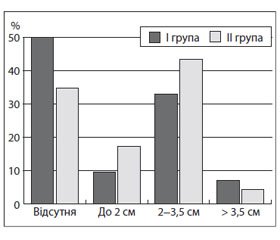
При клінічному обстеженні в 57,6 % хворих дітей виявлена гепатомегалія (рис. 2).
Збільшення розміру печінки по середньоключичній лінії більше вікової норми установлено в 50 % дітей І клінічної групи та 65,5 % хворих із серологічно верифікованим захворюванням (рφ > 0,05). В обох групах гепатомегалія здебільшого обмежувалася значеннями від 2 до 3,5 см (у 33 та 43,5 % дітей І та ІІ клінічних групах відповідно, рφ > 0,05). У 70 % випадків в обох клінічних групах відмічається клініко-інструментальна відповідність розмірів печінки. Сонографічно установлено підвищену ехогенність паренхіми печінки в 19,1 % хворих І клінічної групи та 23,8 % пацієнтів із серологічно верифікованим захворюванням (рφ > 0,05).
Пальпаторно спленомегалія визначалася в 44,7 % обстежених дітей, зокрема у більшої частини (56,5 %) представників ІІ клінічної групи та третини (33,3 %) хворих із клінічно встановленим діагнозом. Сонографічно спленомегалія визначалася в 57,4 % обстежених дітей, зокрема в 60 % представників ІІ клінічної групи та 54,8 % хворих із клінічно встановленим діагнозом (рφ > 0,05). Підвищенна ехогенність паренхіми селезінки спостерігалася у чверті представників І клінічної групи та третини хворих із серологічно верифікованим інфекційним мононуклеозом (рφ > 0,05).
На підставі отриманих результатів визначено діагностичну цінність окремих значимих клінічних та інструментальних показників (табл. 1).
Наведені значення діагностичної цінності клініко-інструментальних показників характеризувалися виникненням хибнонегативних чи хибнопозитиних результатів.
Показники ризику інфекційного мононуклеозу також характеризувалися недостатньою інформативністю (табл. 2).
Обговорення
Полісимптомність інфекційного мононуклеозу та труднощі диференціальної діагностики яскраво ілюструють наявність великої кількості назв (більше ніж 60), що в різні роки були дані вказаному захворюванню [5]. Літературні дані про труднощі діагностики захворювання на догоспітальному етапі підтвердилися тим фактом, що лише 16,9 % дітей надійшли на стаціонарне лікування на 1-шу — 2-гу добу захворювання, найчастіше пацієнти госпіталізувалися на 3-тю — 4-ту добу (55,4 %), майже третина хворих (27,7 %) направлені в стаціонар на 2-му тижні захворювання, що, певне, свідчить про низьку настороженість фахівців амбулаторної ланки щодо верифікації даної нозології та/або недостатню ефективність амбулаторного лікування.
Найбільш важливим диференціально-діагностичним критерієм інфекційного мононуклеозу слугує наявність шести основних клінічних симптомів: лихоманки та загальної інтоксикації, поліаденіту з переважним ураженням шийних лімфовузлів, ангіни, збільшення печінки та селезінки, закладеності носа та гугнявості голосу [1]. Водночас неспецифічність такого симптому, як лихоманка, що притаманний більшості інфекційних захворювань, у т.ч. й інфекційному мононуклеозу, підтверджується низькими значеннями чутливості (47 %) та специфічності (71 %). Тривалість лихоманки виявилася коротшою (2,3 ± 0,2 доби та 3,0 ± 0,4 доби в представників І та ІІ групи відповідно), ніж збереження нашарувань на піднебінних мигдаликах у пацієнтів клінічних груп (4,6 ± 0,5 доби та 4,7 ± 0,5 доби в представників І та ІІ клінічних груп спостереження відповідно). Ексудативний тонзиліт присутній у 81,6 % обстежених дітей, даний симптом разом із лімфаденопатією виявився високочутливою ознакою (90–95 %) інфекційного мононуклеозу Епштейна — Барр-вірусної етіології. Остання фіксувалася в 90,7 % обстежених дітей із найчастішою локалізацією ураження підщелепних, задньо- та передньошийних груп лімфатичних вузлів. Отримані результати діагностичного значення зазначених симптомів певною мірою суперечать літературним даним, у яких окремо взяті клінічні показники в переважній більшості випадків мають помірну або достатню специфічність (84–99 %), проте низьку чутливість (7–53 %). Водночас низькочутливими в підтвердженні інфекційного мононуклеозу виявилися гепато- та спленомегалія, а також підвищення температури тіла понад 37,5 °C, що узгоджується з літературними даними [11]. Враховуючи результати аналізу клінічних та сонографічних обстежень та їх діагностичну цінность, у підтвердженні Епштейна — Барр-вірусної етіології інфекційного мононуклеозу доцільно виділяти тріаду симптомів, зокрема лихоманку, ураження лімфоїдної тканини (лімфаденопатія, гугнявість голосу та закладеність носа) та тонзиліт.
Висновки
1. Для хворих на інфекційний мононуклеоз дітей характерні клінічні особливості, зокрема раптовий початок захворювання (у 93,8 %) із лихоманки, вищої за 37,5 °C (у 80 %), наявність ексудативного тонзиліту (у 81,6 %), підщелепної та шийної лімфаденопатії (у 90,7 %), утрудненого носового дихання (у 78,4 %) та гугнявості голосу (у 73,8 %).
2. У підтвердженні інфекційного мононуклеозу Епштейна — Барр-вірусної етіології явища ексудативного тонзиліту та лімфаденопатії виявилися високочутливими (90 та 95 % відповідно), проте із значною часткою хибнопозитивних результатів.
3. З урахуванням недостатньої діагностичної цінності клініко-анамнестичних та сонографічних показників у виявленні інфекційного мононуклеозу в дітей, що підтверджується низькими значеннями відношення правдоподібності та показників ризику, використання їх доцільне лише в комплексі між собою та із загальноклінічними гематологічними критеріями.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів.
Список литературы
1. Бачинська І.Ю. Інфекційни мононуклеоз: клінічні варіанти, особливості лабораторної діагностики / І.Ю. Бачинська, Л.Б. Канюк, Я.В. Парасюк // Медицина транспорту України. — 2012. — № 1. — С. 100-103.
2. Біостатистика / За ред. проф. В.Ф. Москаленка. — К.: Книга плюс, 2009. — 184 с.
3. Виговська О.В. Епштейн-Барр вірусна інфекція у дітей: патогенез, клінічні форми, діагностика, лікування: Автореф. дис… д-ра мед. наук: спец. 14.01.10 «педіатрія» / О.В. Виговська. — К., 2015. — 30 с.
4. Дриганова М.Б. Анализ эффективности повторного курса иммунотерапии с учетом индивидуальной клеточной чувствительности к интерферону альфа у детей с Эпштейн-Барр вирусной инфекцией / М.Б Дриганова, Г.П. Мартынова, Л.М. Куртасова // Сибирское медицинское обозрение. — 2013. — № 4. — С. 29-32.
5. Инфекционные болезни / О.А. Голубовская, М.А. Андрейчин, А.В. Шкурба; под ред. О.А. Голубовской. — К., 2014. — 783 с.
6. Котлова В.Б. Оптимизация лечения Эпштейна-Барр вирусного инфекционного мононуклеоза у детей / В.Б. Котлова, С.П. Кокорева, А.В. Трушина // Детские инфекции. — 2015. — № 3. — С. 43-48.
7. Крамарев С.А. Эпштейна — Барр вирусная инфекция у детей / С.А. Крамарев, О.В. Виговская // Актуальная инфектология. — 2013. — № 1. — С. 73-78.
8. Крамарев С.О. Епштейна-Барр вірусна інфекція у дітей: характеристика збудника, патогенез, імуногенез, стан імунітету // Клінічна імунологія. Алергологія. Інфектологія. — 2013. — № 6–7. — С. 5-11.
9. Маврутенков В.В. Епштейн-Барр вірусна інфекція: імунопатогенез, клініка, діагностика, лікування: Автореф. дис… д-ра мед. наук: спец. 14.01.10 «інфекційні хвороби» / В.В. Маврутенков. — К., 2009. — 30 с.
10. Про затвердження Протоколів діагностики та лікування інфекційних хвороб у дітей [Електронний ресурс]: Наказ № 354 від 09.07.2004 р. // Режим доступу: www.moz.gov.ua/ua/portal/dn_20040709_354.html
11. Bell A. What test is the best for diagnosing infectious mononucleosis? / A. Bell, B. Fortune // J. Fam. Pract. — 2006. — Vol. 55(9). — P. 799-802.
12. Odumade O.A. Progress and problems in understanding and managing primary Epstein-Barr virus infections / O.A. Odumade, K.A. Hogquist, H.H. Blafour // Clin. Microbiol. Rev. — 2011. — Vol. 24. — P. 193-209. — doi: 10.1128/CMR.00044-10.
13. Rosner B. Fundamentally of biostatistics. — 6ed. — Belmont: Duxbury Press, 2003. — 682 p.
/161.jpg)
/162.jpg)

/162_2.jpg)
/163.jpg)