Статтю опубліковано на с. 186-189
Незважаючи на високу ефективність профілактичних заходів, щорічно первинно інфікуються вірусом гепатиту В (HBV) понад 50 млн осіб і близько 2 млн людей вмирають від захворювань печінки, пов’язаних з цією інфекцією [2, 4], з них близько 100 тисяч — від фульмінантних форм гепатиту В, ще 500 тисяч — від цирозу, 300 тисяч — від карциноми печінки [1]. Серед усіх причин смертності HBV посідає 10-те місце у світі [3]. Багаторічне вивчення клініко-епідеміологічних особливостей, високий рівень захворюваності на гепатит В, надзвичайна стійкість до чинників довкілля, мала інфікувальна доза й особливості перебігу зумовлюють тяжкість моніторингу й лікування хворих, уражених цим вірусом.
Відомо, що гострий гепатит В (ГГВ) небезпечний можливістю розвитку тяжких форм, певним рядом клінічних проявів від гострої до хронічної інфекції (у 10–15 % хворих), цирозу печінки та гепатоцелюлярної карциноми [6, 7]. Однак серед усіх форм гострої HBV-інфекції майже в 1 % пацієнтів розвивається фульмінантний гепатит, при якому смертність має найвищий рівень — близько 70 % [5, 13]. Відомо, що при фульмінантному гепатиті В має місце імуноопосередкований масивний лізис інфікованих гепатоцитів, що пояснює відсутність у багатьох пацієнтів з фульмінантним гепатитом В вираженої реплікації вірусу, проте фактори ризику розвитку фульмінантної форми гепатиту В залишаються маловизначеними [10]. З урахуванням цих патогенетичних особливостей ГГВ вважається доцільним призначення глюкокортикостероїдів (ГКС) [15]. Останніми роками в літературі наведені результати вдалого застосування противірусних засобів у лікуванні хворих із фульмінантним гепатитом В, а саме нуклеот(з)идних аналогів [11, 14]. У дослідженні, проведеному в Китаї, при аналізі результатів лікування 80 хворих на фульмінантний гепатит В було показано, що застосування ламівудину дозволило знизити летальність до 7,5 % проти 25 % у контрольній групі [16]. Аналогічні результати були отримані індійськими дослідниками при аналізі результатів лікування 71 пацієнта з фульмінантним гепатитом В [12]. У європейському дослідженні було продемонстровано, що терапія ламівудином або іншими нуклеот(з)идними аналогами хворих з фульмінантним гепатитом В знижує потребу в ургентній трансплантації печінки [14]. У кінцевому підсумку результати багатьох досліджень щодо застосування нуклеот(з)идних аналогів стали основою для рекомендацій Європейської асоціації з вивчення хвороб печінки щодо застосування ламівудину в лікуванні хворих з фульмінантним гепатитом В [9]. При цьому кінцевою метою лікування ГГВ є кліренс HBsAg [8, 9].
Ще рідше представлені дані щодо успішного лікування фульмінантної форми гострого гепатиту В, у зв’язку з чим наводимо власне клінічне спостереження.
Хвора У., 1988 р.н., перебувала на стаціонарному лікуванні у відділенні № 2 комунальної установи «Обласна інфекційна клінічна лікарня» з 03.09.13 по 22.10.13 з діагнозом: гострий гепатит В (HBsAg+, anti-HBcor IgM+, DNA HBV+), фульмінантна форма, тяжкий перебіг, що ускладнився гострою печінковою енцефалопатією, комою І, ДВС-синдромом і перебігав на тлі хронічного гастродуоденіту, пієлонефриту, аспергільозу легень, кандидозу, стероїдного транзиторного діабету.
З анамнезу хвороби відомо, що захворювання почалось гостро з 30.08.13 р., мав місце продромальний період тривалістю 3 доби за змішаним варіантом (диспептичний, астеновегетативний, грипоподібний). Переважали болі в епігастрії, підвищення температури тіла до 37,5 °C. 01.09.13 р. хвора була госпіталізована в хірургічне відділення 5-ї міської лікарні з діагнозом хронічного гастродуоденіту. При обстеженні 02.09.13 р. за даними фіброгастродуоденоскопії — ерозивний гастродуоденіт; ультразвукове дослідження (УЗД) гепатобіліарної системи — хронічний холецистит; лабораторно: загальний білірубін 132 мкмоль/л, аланінамінотрансфераза (АлАТ) 4,85 ммоль/л, протромбіновий індекс (ПТІ) 73 %, лейкоцити 5,2 • 109/л. За даними епідеміологічного анамнезу, за останні 6 місяців мала незахищений статевий контакт, гінекологічне втручання, манікюр у салоні краси. При виключенні хірургічної патології хвора була спрямована до інфекційного стаціонару з підозрою на гострий вірусний гепатит.
03.09.13 р., на 5-й день захворювання, пацієнтка була госпіталізована до інфекційного стаціонару зі скаргами на значну загальну слабкість, зниження апетиту, нудоту, дворазове блювання, періодичне підвищення температури до 37,6 °C, жовтяницю. При об’єктивному обстеженні о 12:30 стан середнього ступеня тяжкості, лихоманка відсутня, установчий горизонтальний ністагм. При пальпації нижній край печінки +1–1,5 см з-під правої реберної дуги. Селезінка пальпується +1,0 см. Відмічено наявність холурії, ахолії. Призначена базисна терапія. О 21:00 черговий лікар зареєстрував тяжкий загальний стан хворої за рахунок значно виражених симптомів інтоксикації. При огляді температура тіла 38,3 °C, пульс 94 уд/хв, печінка +1,0 см, чутлива при пальпації, установчий горизонтальний ністагм, проте чіткі ознаки гострої печінкової енцефалопатії відсутні. У динаміці підвищився загальний білірубін до 215 мкмоль/л, знизився ПТІ до 51 %, лейкопенія до 3,3 • 109/л, тромбоцити 200 • 109/л. При рентгенографії органів грудної клітини (ОГК) без патології. У терапії додатково призначено вікасол.
При динамічному спостереженні 04–05.09.13 р. стан хворої тяжкий, різко виражена слабкість, швидка втомлюваність, з’явилося зниження пам’яті на поточні події, помірний головний біль, головокружіння. Об’єктивно артеріальна гіпотензія до 90/55 мм рт.ст., з’явилася тахікардія до 83 уд/хв, зберігався установчий горизонтальний ністагм, печінка +1,5 см, м’якоеластична, чутлива при пальпації. У зв’язку з ризиком розвитку гострої печінкової енцефалопатії хвора переведена до реанімаційного відділення. Лабораторно рівень загального білірубіну підвищився з 221 до 234 мкмоль/л, АлАТ знизилась з 4,5 (1 : 10 — 40) до 3,3 (1 : 10 — 32) ммоль/л, ПТІ 49 %. У лікуванні додатково призначено ГКС 3 мг/кг на добу за преднізолоном, інгібітори протеолізу 50 тис. ОД, збільшено об’єм інфузійної терапії до 4000 мл з діуретиками, ампіцилін.
06.09.13 р. на 8-й день захворювання (5-й день жовтяничного періоду) стан хворої вкрай тяжкий за рахунок розвитку ГПЕ: різко виражена слабкість, швидко виснажується при огляді, загальмована, плутається в подіях, повільно виконує вказівки, печінка перкуторно під реберною дугою. О 20:00 зареєстровано сопор. Загальний білірубін 218 мкмоль/л, АлАТ 3,45 (1 : 10 — 26) ммоль/л, ПТІ — не згортається. У крові виявлені позитивні HBsAg, anti-HBcor IgM; негативні: HBeAg, маркери гепатиту С (anti-HCV IgG, anti-HCVcore IgM), гепатиту A (anti-HAV IgM), антитіла до вірусу імунодефіциту людини в сироватці крові. Методом полімеразної ланцюгової реакції виявлено DNA HBV, HDV-RNA — негативний результат. У лікуванні: переведена на штучну вентиляцію легень (ШВЛ), доза ГКС збільшена до 10 мг/кг на добу за преднізолоном, призначено ламівудин 150 мг/добу, свіжозаморожена плазма (500 мл), біовен (250 мл), L-орнітин-L-аспартат.
Спостереження за хворою 7–9.09.13 р.: триває ШВЛ, кома І (6–7 балів за шкалою Глазго: на больові подразники відкриває очі, згинає кінцівки), зареєстровано появу ДВЗ-синдрому (кровотеча з гемороїдальних вузлів, по зонду — прожилки крові) та набряково-асцитичного синдрому (асцит, набряки обличчя, кінцівок, баланс +300 мл). Розмір печінки в поперечнику 5 см. Гемодинаміку утримує самостійно. Загальний білірубін 210 → 231 мкмоль/л, АлАТ 5,5 (1 : 10 — 32) → 5,3 (1 : 10 — 21) ммоль/л, ПТІ 62 % → 83 %, загальний білок 60,7 г/л. У лікуванні додатково амінокапронова кислота, етамзилат, збільшена доза ранітидину.
Тенденція до покращення стану зареєстрована з 10–11.09.13 р. Триває ШВЛ, кома І, по зонду зберігаються прожилки крові. Печінка перкуторно біля нижнього краю реберної дуги, верхня межа V міжребер’я. Від’ємний гемогідробаланс, зменшення вираженості набряків кінцівок та обличчя, однак зберігається асцит. Гемодинаміку утримує самостійно. Лабораторно: загальний білірубін 165 → 147 мкмоль/л, АлАТ 4,58 (10) → 2,92 (8) ммоль/л, ПТІ 86 % → 100 %.
12.09.13 р., на 14-й день хвороби, зареєстрована певна позитивна динаміка. Рівень свідомості — сопор-оглушення. Хвора екстубована, доступна для продуктивного контакту, проте швидко виснажується. Клінічно зменшилась вираженість набряково-асцитичного синдрому. Печінка перкуторно +1 см від краю реберної дуги, пальпаторно край м’який, погано прощупується. Геморагічні прояви відсутні. З’явились ознаки кандидозного стоматиту. Лабораторно: загальний білірубін 226 мкмоль/л, АлАТ 4,1 (8), ПТІ 83 %. Глюкоза крові 14,6 ммоль/л. У лікуванні доза ГКС зменшена до 7 мг/кг на добу за преднізолоном, корекція гіперглікемії інсуліном короткої дії, додатково призначено альбумін.
З 12.09 по 24.09.13 р., протягом 2 тижнів спостереження в реанімаційному відділенні: стан хворої тяжкий, у свідомості, виражений цереброастенічний синдром, печінка біля ребра, поступово зменшилась вираженість набряків. При проведенні УЗД (18.09.13) зареєстровано підвищення ехогенності та зернистість паренхіми печінки, збільшення площі селезінки, селезінкова вена 10 мм, невелика кількість рідини в черевній порожнині. Зберігаються кандидозний стоматит й ангулярний хейліт. Динаміка лабораторних показників за період спостереження: загальний білірубін 142 → 289 → 379 → 315 мкмоль/л, АлАТ 4,1 → 3,1 → 2,7 → 2,1 ммоль/л. Дозу ГКС поступово зменшено до 3,5 мг/кг на добу, продовжено ламівудин, альбумін, антибактеріальну терапію (тієнам), протигрибкові засоби для місцевого застосування.
З 24.09.13 р. для подальшого лікування пацієнтка переведена до відділення № 2. Зберігався тяжкий стан за рахунок гіпербілірубінемії, свідомість збережена, хвора адекватна, значно астенізована. Печінка +1,0 см. Набряки відсутні. При повторному УЗД (27.09.13) значно підвищена ехогенність та виражена зернистість паренхіми печінки, селезінкова вена зменшилась до 8 мм, асцит відсутній. Зберігались виражені болі в ротовій порожнині та біль при відкриванні рота за рахунок кандидозного стоматиту й ангулярного хейліту. У лікуванні, після поступового зменшення дози, ГКС відмінені з 07.10.13 р., однак продовжено ламівудин, протигрибкові засоби, додатково призначено адеметіонін. Рівень загального білірубіну становив 163 мкмоль/л, АлАТ 2,7 ммоль/л, знизились вміст тромбоцитів до 103 → 136 • 109/л і гемоглобіну до 107 г/л.
08.10.13 р. відмічено погіршення стану за рахунок підвищення температури тіла до 38 °C, посилення слабкості, ломоти в м’язах та суглобах. Кашель відсутній. Зберігалися прояви вираженого кандидозного стоматиту. При проведенні аускультації над легенями жорстке дихання, SaO2 100 %. У крові лейкоцити 4,2 • 109/л, паличкоядерні нейтрофіли 4 %, ШОЕ 37 мм/год, загальний білірубін 57 мкмоль/л, АлАТ 2,8 ммоль/год • л. При проведенні рентгенографії ОГК зліва у ІІ сегменті верхньої частки посилення та деформація легеневого рисунка, помірне зниження пневматизації. Висновок: лівобічна верхньочасткова сегментарна пневмонія. Хворій додатково до лікування призначено цефтазидим 1,0 × 2 рази в/м, флуконазол 100 мг на добу.
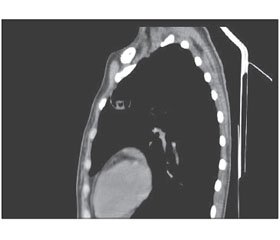
На тлі проведеного 10-денного курсу антибактеріальної терапії (7–17.10.13 р.) реєструвався сухий кашель, епізоди підвищення температури тіла до 39 °C. У крові підвищилась ШОЕ до 77 мм/год, лейкоцити 3,6 • 109/л, знизились показники загального білірубіну до 22 мкмоль/л та АлАТ до 1,7 ммоль/год • л. При повторному рентген-дослідженні (17.10.13) зліва у ІІ сегменті верхньої частки виявлено округле тонкостінне утворення з чіткими контурами розміром 3 × 3,5 см у діаметрі, з посиленням і деформацією рисунка всередині утворення. Висновок: кіста ІІ сегмента? Рекомендоване проведення комп’ютерної томографії (КТ) легень: зліва у передньому сегменті С3 верхньої частки визначається тонкостінне порожнисте утворення з нечіткими зовнішніми та бухтоподібними внутрішніми контурами з казеозними масами, з ознаками деструкції, діаметром 3 см. Утворення розташоване субплеврально з ознаками поєднання із субсегментарним бронхом. У середостінні гіперплазовані лімфатичні вузли біфуркаційної та парааортальної груп до 9 мм (рис. 1).
/188.jpg)
Хвора консультована фтизіатром, діагностовано аспергільоз легені. Для подальшого лікування пацієнтка була переведена у пульмонологічне відділення 6-ї міської лікарні, де перебувала з 22.10 по 18.11.13 р. з діагнозом: аспергільоз легень, аспергілома верхньої частки лівої легені. Стан середнього ступеня тяжкості, хвора астенізована, зберігався субфебрилітет, рідкий сухий кашель, на шкірі з’явились ділянки вітиліго, герпетичні висипання назолабіальної локалізації. Над легенями дихання везикулярне, 18/хв, задишка при фізичному навантаженні. Лабораторно вміст лейкоцитів коливався від 10,3 до 7,6 • 109/л, ШОЕ до 70 мм/год, білірубін у нормі, АлАТ знизилась до 1,4 ммоль/год • л. При дослідженні мокротиння виявлено елементи дріжджоподібних грибів у вигляді міцелію та спор. При проведенні КТ у динаміці захворювання виявлено деяке зменшення розмірів вогнища. Діагноз туберкульозу виключено (з урахуванням негативного діаскін-тесту та проби Манту, позитивної динаміки на КТ, аналізу мокротиння). Хвора продовжила прийом ламівудину та адеметіоніну.
Для подальшого лікування пацієнтка була переведена в торакальне відділення 5-ї міської лікарні (з 26.11.13 по 12.12.13 р.). 27.11.13 р. проведено оперативне лікування: торакотомія зліва, атипова резекція верхньої та нижньої частки лівої легені. При рентгеноскопії 06.12.13 р.: справа без вогнищевих змін. Зліва у верхніх відділах щільна тканина, однорідна, з чіткими краями — гематома на місці видалення аспергіломи. Корені малоструктурні. Плеврокостальні, плевродіафрагмальні спайки по задньобоковій поверхні. Стан при виписці з позитивною динамікою.
Під час амбулаторного огляду в березні 2014 р. (через 6 місяців після лікування в інфекційному стаціонарі) скарги відсутні, печінка біля ребра. Хвора приймала ламівудин 100 мг/добу після виписки із інфекційного стаціонару, останні 2 місяці гепатопротектори не приймала. За даними УЗД: дифузні зміни паренхіми печінки. При лабораторному обстеженні загальний білірубін у нормі, вміст АлАТ коливався від 0,3 до 1,3 ммоль/год • л, HBsAg — не виявлено,
HBV-DNA — не виявлено, anti-HBsAg — 446,6 МО/мл. Відмінено призначену терапію з наступним оглядом та обстеженням через 6 місяців.
У листопаді 2014 р. (через 12 місяців після лікування в інфекційному стаціонарі) скарги відсутні, печінка біля ребра. Медикаментозне лікування не отримувала. Лабораторно: загальний білірубін у нормі, вміст АлАТ 0,59 ммоль/год • л, HBsAg — не виявлено, HBV-DNA — не виявлено, anti-HBsAg 583,2 МО/мл. Пацієнтка знята з диспансерного нагляду.
Отже, наведено власне клінічне спостереження успішного лікування фульмінантної форми гострого гепатиту В із застосуванням глюкокортикостероїдів та аналогів нуклеозидів. Особливістю цього випадку виявився розвиток аспергільозу легень, що потребувало хірургічного лікування. З урахуванням зникнення антигенних маркерів гепатиту В, появи серoконверсії anti-HBs у високому титрі (через 6 та 12 місяців) пацієнтка, як реконвалесцент гострого гепатиту В, була знята з диспансерного обліку.
Список литературы
1. Денисова М.Ф. Порівняльна клініко-параклінічна характеристика дітей із хронічними вірусними гепатитами В і С / М.Ф. Денисова, Н.М. Музика // Здоровье ребенка. — 2008. — № 5. — С. 127-134.
2. Крамарев С.А. Хронический вирусный гепатит В у детей / С.А. Крамарев // Клінічна імунологія. Алергологія. Інфектологія. — 2008. — № 2. — С. 11-14.
3. Маев И.В. Современные алгоритмы диагностики и лечения хронического гепатита В / И.В. Маев, Т.Е. Полунина, Е.В. Полунина // Клиническая медицина. — 2009. — № 8. — С. 7-12.
4. Мовчан А.В. Особенности эпидемического процесса вирусного гепатита В и организации мер борьбы в современных условиях / А.В. Мовчан, Л.В. Маслова // Питання експериментальної та клінічної медицини: Збірник статей. — 2011. — № 15. — С. 97-102.
5. Черняк С.А. Морфологические изменения в печени при разных вариантах терапии и длительности течения хронического гепатита С / С.А. Черняк, Н.И. Прокопчик, В.М. Цыркунов // Актуальная инфектология. — 2014. — Т. 4, № 5. — С. 50-54.
6. Шкурба А.В. Острый вирусный гепатит В, осложненный развитием синдрома Гийена-Барре / А.В. Шкурба, А.И. Глей, А.Е. Артемов [и др.] // Клиническая инфектология и паразитология. — 2013. — № 3 (06). — С. 138-144.
7. Bozza C. Hepatitis B and cancer: A practical guide for the oncologist / C. Bozza, M. Cinausero, D. Iacono // Crit. Rev. Oncol. Hematol. — 2015. — № 6. — P. 34-47.
8. Comberg M. Prophylaxis, diagnosis and therapy of hepatitis B virus infection. — the German guideline / M. Comberg // Z. Gastroenterol. — 2011. — Vol. 49. — P. 871-930.
9. Papatheodoridis G. European Association for the Study of the Liver. EASL. Clinical Practice Guidelines: management of chronic hepatitis B / G. Papatheodoridis, M. Buti, M. Cornberg [et al.] // J. Hepatol. — 2012. — Vol. 57. — P. 167-185.
10. Garfein R.S. Factors associated with fulminant liver failure during an outbreak among injection drug user with acute hepatitis B / R.S. Garfein, W.A. Bower, С.M. Loney // Hepatology. — 2004. — Vol. 40. — P. 865-873.
11. Kondili L.A. The use of lamivudine for patients with acute hepatitis B (a series cases) / L.A. Kondili, H. Osman, D. Mutimer // J. Viral Hepat. — 2004. — Vol. 11. — P. 427-431.
12. Kumar M.A randomized controlled trial of lamivudine to treat acute hepatitis B / M. Kumar, S. Satapathy, R. Monga // Hepatology. — 2007. — Vol. 45. — P. 97-101.
13. Mina T. Genomic Diversity of Hepatitis B Virus Infection Associated With Fulminant Hepatitis B Development / T. Mina, S. Amini Bavil Olyaee, F. Tacke [et al.] // Hepat. Mon. — 2015. — Vol. 15. — P. 131-135. — Режим доступу: http://www.ncbi.nlm.nih.gov/pubmed/26288637
14. Tillmann H.L. Safety and efficacy of lamivudine in patients with severe acute or fulminant hepatitis B, a multicenter experience / H.L. Tillmann, J. Hadem, L. Leifeld // J. Viral Hepat. — 2006. — Vol. 13. — P. 256-263.
15. Tillmann H.L. Management of severe acute to fulminant hepatitis B: to treat or not to treat or when to treat? / H.L. Tillmann, K. Zachou, G.N. Dalekos // Liver Int. — 2012. — Vol. 32 (4). — Р. 544-53.
16. Yu J.W. The study of efficacy of lamivudine in patients with severe acute hepatitis B / J.W. Yu, L.J. Sun, Y.H. Zhao // Dig. Dis. Sci. — 2010. — Vol. 55. — P. 775-783.
/188.jpg)