Вступ
Переломи дистального метаепіфіза променевої кістки (ПДМЕПК, переломи променя в типовому місці) зустрічаються досить часто, особливо у людей похилого віку [1, 2, 4, 11], жінок у постменопаузальному періоді, зі зниженою мінеральною щільністю кісток [8, 9, 12, 16]. Серед усіх переломів ПДМЕПК становлять до 30 % [6, 7, 17]. Незадовільні результати лікування у пацієнтів віком понад 70 років відмічаються у 44 % випадків [3, 6, 8, 13].
Надзвичайно важливим для отримання добрих результатів при лікуванні хворих із переломами дистального метаепіфіза променевої кістки є раннє реабілітаційне лікування. Віддаючи належне безболісній і точній репозиції відламків, медикаментозній і фізіотерапії, дуже важливим при профілактиці ускладнень у цих хворих (контрактур і нейродистрофічного синдрому (НДС) [1, 14, 15]) вважається проведення кінезитерапії, масажу, починаючи вже з мобілізаційного періоду.
Метою роботи є поліпшення результатів лікування хворих з переломами дистального метаепіфіза променевої кістки на основі запропонованого раннього комплексного індивідуального реабілітаційного лікування.
Завдання
1. Сформулювати принципи реабілітаційного лікування в різних групах при надходженні та на ранньому амбулаторному етапі у постраждалих із ПДМЕПК.
2. Уточнити пріоритетні завдання кінезитерапії на різних етапах лікування (в іммобілізаційному, постіммобілізаційному і відновному періодах).
3. Визначити ефективність профілактичного реабілітаційного лікування у хворих із переломами ДМЕПК на ранньому амбулаторному етапі.
Матеріали та методи
Під нашим спостереженням перебувало 97 постраждалих з переломами ДМЕПК зі зміщенням. Вони лікувалися консервативним методом. Переважали жінки — 67 спостережень (69,1 %), віком понад 50 років — 64 (66 %). При консервативному лікуванні у 28 хворих із позасуглобовими стабільними ПДМЕПК використовувалася щадна техніка одномоментного вправлення, при якій при фіксованому ліктьовому суглобі проводилась тракція за довжиною і згинання в бік наявного зсуву. Одночасно лікар усував зміщення за шириною натисканням пальців на дистальний фрагмент, після чого проводилась корекція кутового зміщення долоневим згинанням.
У 69 постраждалих зі скалковими та нестабільними переломами репозиція здійснювалася відповідно до запропонованого нами способу апаратного лейкопластирного витяжіння. Після зіставлення відламки фіксувалися гіпсовою або пластиковою пов’язкою в положенні легкого розтягання і невеликого згинання або розгинання кисті, невеликої супінації.
Запропонований спосіб є ефективним, про що говорить незначний відсоток (3 випадки — 3,1 %) повторної корекції, досить щадним для пацієнтів, оскільки тракція не викликала хворобливих відчуттів, що оцінювалося хворими у 3,80 ± 0,09 бала за візуально-аналоговою шкалою (біль легко переноситься).
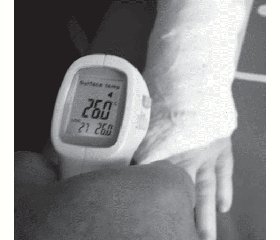
Після завершення корекції за показаннями призначалися заходи щодо профілактики нейродистрофічного синдрому залежно від імовірності його розвитку (за даними градієнта температури (Т) пальців кінцівок (рис. 1, табл. 1).
Для подальшої іммобілізації найбільш часто застосовували гіпсові пов’язки. Однак вони, хоча і мають ряд переваг і найбільш широко застосовуються в повсякденній практиці, не позбавлені недоліків: мало гігієнічні, недостатньо жорстко фіксують вправлені відламки. Тому нами в 32 випадках використовувалися сучасні пластикові пов’язки зі скотчкаста (рис. 2).
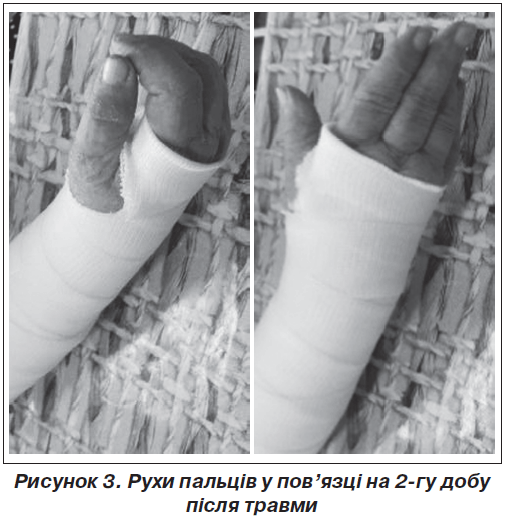
Після зіставлення відламків перелом фіксувався пов’язками з можливістю вільних, у повному обсязі, рухів пальців. У перші 2 доби починали спочатку незначні, а потім наростаючі гойдальні рухи пальців (рис. 3).
Завдання лікувальної фізичної культури (ЛФК) в першому іммобілізаційному періоді: загальнозміцнююча і психоемоційна тонізуюча дія на організм; поліпшення кровообігу і трофіки тканин; запобігання атрофії м’язів і контрактурам суглобів.
Для вирішення цих завдань використовувалися певні комплекси лікувальної фізичної культури. Питома вага вправ була наступною. Близько 75 % становили вправи для інших сегментів опорно-рухового апарату, рухи у вільних від іммобілізації суглобах пошкодженої кінцівки, дихальні вправи. Підключалися вправи з самообслуговування здоровою рукою.
Вправи для пошкодженої руки становили близько 25 %, спочатку в ізометричному і фізіологічному режимі, починали пасивні, а потім активні вправи для пальців кісті. Окремо проводилася лікувальна фізкультура для 1-го пальця — відведення його одночасно з розгинанням 1–4-го пальців, згинання в п’ястковофаланговому і міжфалангових суглобах. Зверталася увага на стан фіксуючої пов’язки в цій ділянці — отвір був достатнім для вільних рухів, краї не травмували шкіру. Поява значних больових відчуттів і вираженого набряку свідчила про надмірне навантаження; терпимий біль і невеликий набряк — про оптимальне навантаження. На рис. 4 наведена схема комплексу вправ, запропонованого J.H. Dobyns (1975), модифікованого і широко застосовуваного іншими авторами (Страфун С.С., 2015; Тимошенко С.В., 2010; Винник О.В., 2016; Науменко Л.Ю., 2012) при переломах ДМЕПК з ранніх етапів.
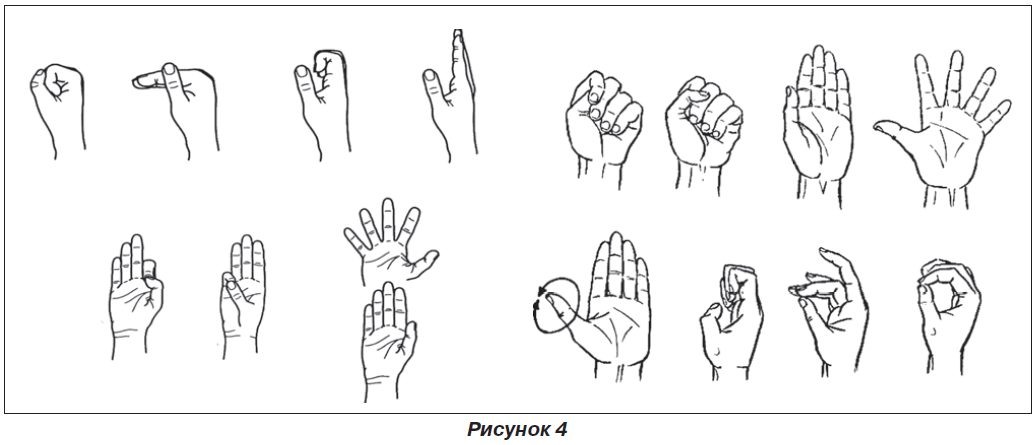
Згинали прямі 2–4-й пальці в п’ястковофалангових суглобах, одночасно приводили до них розігнутий 1-й палець. Надалі при розігнутих п’ястковофалангових суглобах виконували сгинально-розгинальні рухи в міжфалангових суглобах, закінчували вправу стисканням пальців кисті пошкодженої кінцівки в кулак. Виконання вправ чергували з доданням кінцівці піднесеного положення — розігнуту руку піднімали вертикально вгору лежачи чи стоячи. При згинанні пальців як протидію використовували м’який гумовий м’яч або поролонову губку.
Після зняття фіксуючої пов’язки кінезитерапію проводили за другим (постіммобілізаційним) періодом. Особливостями його була зміна питомої ваги загальнозміцнюючих вправ до 25 %, 75 % становили спеціальні вправи для пошкодженої руки. Завдання лікувальної фізичної культури на цьому етапі: відновлення функції пошкодженої руки, рухливості у суглобах; усунення атрофії м’язів.
Для цього призначалися наступні засоби кінезитерапії. Загальнорозвиваючі і дихальні вправи проводились індивідуально, зі спортивними снарядами і без них. У перші дні після зняття іммобілізуючої пов’язки використовували і пасивні, і пасивно-активні рухи для пошкодженої руки; активні — для всіх суглобів із поступовим збільшенням амплітуди руху і дозуванням кожної вправи.
Відразу після закінчення іммобілізації проводили гімнастику для променевозап’ясткового, ліктьового і плечового суглобів. Гімнастика для проме-невозап’ясткового суглоба включала наступні вправи: активне згинання, розгинання, променеву і ліктьову девіацію кисті, а також ротаційні рухи кисті та передпліччя. Починали вправи з розтягнення — зближення зігнутих і розігнутих кистей із наростанням зусиль. Надалі починали виконувати вправи з протидією здоровій руці або руці методиста, вправи з опором (використання еластичного гумового бинта або еспандера), вправи на розтягнення. Проведення вправи у молодих постраждалих з обтяженням або з апаратами давало хороші функціональні результати.
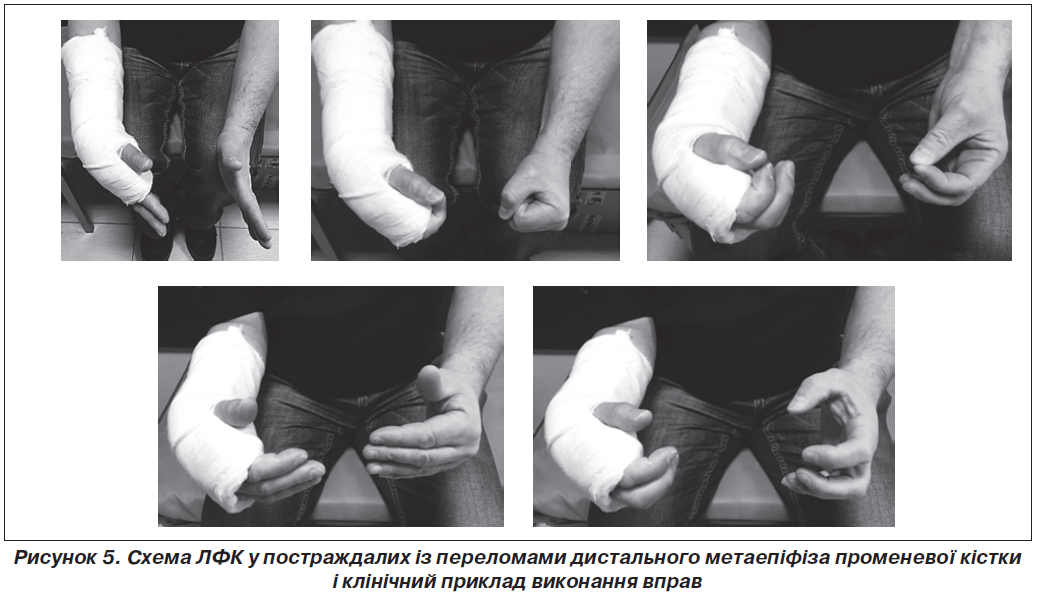
Після зняття фіксуючої пов’язки вправи для розробки променевозап’ясткового суглоба і суглобів пальців кисті пошкодженої руки проводили у воді температурою до 36–37 °С. Фізичні вправи проводили у формі навчальних занять з методистом, а потім — самостійних індивідуальних занять з обов’язковими періодичними контрольними оглядами. Тривалість їх становила 30 хвилин.
Дуже важливим була участь травмованої руки в посильних побутових навантаженнях: спочатку — підтримка предметів, а потім і виконання утримування, перекладання і обробка дрібних, легких предметів. Тонкі, точні рухи доповнювалися силовими наростаючими навантаженнями. З ранніх етапів хворі намагалися використовувати постраждалу кисть при чищенні зубів, вставлянні ключа в замкову щілину, триманні чашки, ложки, виделки та ін. Навантаження поступово збільшували.
Після дозрівання кісткової мозолі, при повному рентгенологічному відновленні кістки, лікувальна фізична культура проводилася за третім, відновним, періодом.
Завдання кінезитерапії в цьому періоді — повне відновлення порушеної функції руки. Проводилася побутова і трудова реабілітація. Зростала питома вага елементів трудотерапії. Призначалися і виконувалися вправи, імітуючи дії в побуті та процесі трудової діяльності (включення світла, забивання цвяхів молотком, відкривання дверей, шнурування, перебирання дрібних предметів, чищення зубів та ін.).
Використовувалися ігри, що відновлювали силу м’язів, рухи в суглобах, координацію.
При ПДМЕПК масаж призначали з 2–3-го дня після травми, після стихання гострих запальних процесів. У період іммобілізації передпліччя гіпсовою чи пластиковою пов’язкою застосовували масаж верхньогрудинних рефлекторно-сегментарних ділянок, а також відсмоктуючий масаж пошкодженої верхньої кінцівки (плеча і кісті) — погладжування, розтирання і розминання піднятої догори руки; масаж усієї здорової симетричної кінцівки з використанням усіх масажних прийомів. Масаж проводили до кінезитерапії.
У другому і третьому періодах продовжували проводити масаж паравертебральної зони і пошкодженої кінцівки. Спочатку масажували сегменти вище перелому — надпліччя, плече, потім пошкоджену ділянку — передпліччя і дистальний відділ — кисть. Масаж передпліччя проводився наступним чином. Спочатку робили погладжування і розтирання м’яких тканин, потім поздовжнє, поперекове розминання м’язів, розтягування і стискання в швидкому темпі. Усі прийоми інтенсивного масажу на місці перелому чергувалися з погладжуванням. Закінчували масаж загальними погладжуваннями пошкодженої кінцівки й активними рухами.
У першому періоді у хворих ПДМЕПК застосовували ультрафіолетове опромінення, пайлер-терапію приладом «Біоптрон», поздовжній електрофорез кальцію, ультрависокочастотну терапію, магнітотерапію.
У другому, постіммобілізаційному, періоді домагалися відновлення повного обсягу рухів у суглобах, відновлення сили і витривалості м’язів руки. Розширили комплекс фізіотерапевтичних засобів. Фізіотерапевтичне лікування направлено і на створення фону, що полегшує проведення кінезитерапії. Для ліквідації залишкових трофічних порушень застосовували мікрохвильову терапію, магнітотерапію, дарсонвалізацію, лазеротерапію, пайлер-терапію. Використовували фонофорез — ультразвук у дозуванні 0,6–0,8 ват/см2 з фастум гелем і ліотоном 1000.
У випадках стійкого порушення функції руки призначалися повторні курси з використанням лікувальних грязей і водолікування — радонові або сірководневі ванни; призначали санаторно-курортне лікування.
Результати та обговорення
Проведені дослідження результатів реабілітаційного лікування хворих із переломами ДМЕПК доводять наступне. Мультимодальне знеболювання, диференційовано і обґрунтовано застосована медикаментозна терапія, щадна репозиція із застосуванням запропонованого пристрою, рання кінезитерапія дозволили усунути больовий синдром вже до 7-ї доби у переважної більшості постраждалих. Реабілітаційне лікування включало безболісну корекцію зміщених уламків, раціональні фіксуючи пов’язки, ранню кінезитерапію, масаж і фізіотерапію.
Функціональні результати лікування хворих із переломами ДМЕПК за шкалою DASH свідчать про наступне. Добрі та задовільні результати отримані в 97,8 % при 2,2 % випадків незадовільних. Це свідчить про високу ефективність застосування комплексної реабілітації (раціональної малотравматичної корекції та фіксації уламків; індивідуальної медикаментозної терапії, визначеної з використанням методу прогнозування імовірності розвитку посттравматичного НДС (градієнта Т); проведення ранньої кінезитерапії, масажу та фізіотерапії з урахуванням періоду лікування та індивідуальних особливостей).
Висновки
Реабілітаційне лікування при надходженні і на ранньому амбулаторному етапі у постраждалих із ПДМЕПК було комплексним, індивідуальним, з урахуванням періодів хвороби.
Корекція уламків була безболісна, малотравматична, використовувалися раціональні фіксуючи пов’язки.
Обсяг медикаментозної терапії визначався за значенням градієнта температури.
Обсяги кінезитерапії, масажу і фізіолікування визначалися періодами хвороби (іммобілізаційний, пост-іммобілізаційний і відновний).
Функціональні результати реабілітації хворих із переломами ДМЕПК за шкалою DASH свідчили про високу ефективність — добрі і задовільні результати отримані у 97,8 % випадків при незадовільних 2,2 %.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Акимова Т.Н. Средние сроки временной нетрудоспособности у больных с переломами длинных костей / Акимова Т.Н., Савченко В.В., Гладкова Е.В., Колмыкова А.С., Чибриков А.Г. // Травма. — 2009. — Т. 10, № 1. — С. 44-47.
2. Ангарская Е.Г. Переломы лучевой кости в типичном месте // Сибирский медицинский журнал. — 2005. — № 1. — С. 106-109.
3. Баховудинов А.Х. Прогнозирование формировния синдрома Зудека при дистальных переломах лучевой кости: Автореф. дис... канд. мед. наук. — Новосибирск, 2011. — 27 с.
4. Бурьянов А.А. Посттравматическая дистрофия конечностей (синдром Зудека). Вопросы патогенеза, диагностики и лечения: Автореф. дис… канд. мед. наук. — Харьков, 1990. — 33 с.
5. Гаркави А.В. Обезболивающая и противовоспалительная терапия при консервативном лечении острого периода травмы конечностей / Гаркави А.В., Силин Л.Л., Терновой К.С. // Международный медицинский журнал. — 2004. — № 12. — С. 94-97.
6. Голубев В.Л. Туннельные синдромы руки / Голубев В.Л., Данилов А.Б., Меркулова Д.М., Орлова О.Р. // Русский медицинский журнал. — 2009. — Т. 17, № 10 (Специальный выпуск. Болевой синдром). — С. 22-26.
7. Данилов А.Б. Диагностические шкалы для оценки нейропатической боли / Данилов А.Б., Давыдов О.С. // Боль. — 2007. — № 3(16). — С. 11-15.
8. Епанов В.В. Клинико-эпидемиологическая характеристика переломов дистального отдела лучевой кости на почве остеопороза в условиях Крайнего Севера (на примере города Якутска): Автореф. дис… канд. мед. наук. — Якутск, 2006. — 22 с.
9. Зазірний І.М. Клінічні та рентгенологічні системи оцінки результатів лікування переломів дистального метаепіфізу променевої кістки (огляд літератури) / Зазірний І.М., Василенко А.В. // Вісник ортопедії, травматології та протезування. — 2013. — № 1. — С. 62-65.
10. Корж Н.А. Патогенез посттравматических болевых синдромов конечностей / Корж Н.А., Котульский И.В. // Международный медицинский журнал. — 2002. — № 1–2. — С. 134-137.
11. Мотовилов Д.Л. Научное обоснование организации специализированной помощи при переломах дистального метаэпифиза лучевой кости: Автореф. дис… канд. мед. наук. — СПб., 2010. — 26 с.
12. Ролік О.В. Післятравматичний нейродистрофічний синдром при переломах дистального метаепіфіза кісток передпліччя / Ролік О.В., Ганич Т.С., Колісник Г.І., Марченкова Н.О., Тугаров Ю.Р. // Ортопедия, травматология и протезирование. — 2004. — № 1. — С. 127-132.
13. Страфун С.С. Переломы дистального метаэпифиза лучевой кости / Страфун С.С., Тимошенко С.В. — К., 2015. — 308 с.
14. Harden R.N. Complex regional pain syndrome: practical diagnostic and treatment guidelines / Harden R.N., Oaklan-der A.L., Burton A.W., Perez R.S., Richardson K., Swan M. // Pain Med. — 2013. — № 14. — Р. 180-229.
15. Palshin G.А. Neurodystrophic syndrome in the presence of distal part radial fracture, treatment and prophylaxis / Palshin G.А., Yepanov V.V. // The XII International Symposium of the Japan-Russia Medical Exchange. — Krasnoyarsk, 2005. — P. 144-145.
16. Parkitny L. Inflammation in complex regional pain syndrome: a systematic review and meta пайлерanalysis / Parkitny L., McAuley J.H., Di Pietro F., Stanton T.R., O’Connell N.E., Marinus J. // Neurology. — 2013. — № 80. — Р. 106-117.
17. Taha R. Update on the pathogenesis of complex regional pain syndrome: role of oxidative stress / Taha R., Blaise G.A. // Can. J. Anaesth. — 2012. — № 59. — Р. 875-881.
18. Zhongguo Gu Shang. Quantitative evaluation of Colles’ fracture by Multislice CT multiplanner reconstruction: a feasibility study // China journal of orthopedic an traumatology. — 2016 Jan. — № 29(1). — Р. 13-7.